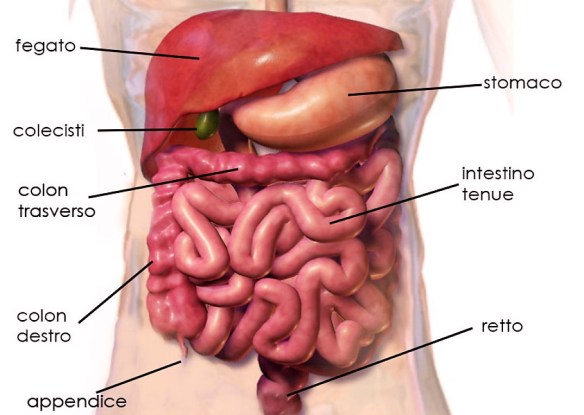
 Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“). Con il termine “colite” (in inglese “colitis”), si intende – parimenti all’appendicite – una infiammazione, ma in questo caso ad essere colpito è il colon, ovvero una parte dell’intestino crasso, a tale proposito leggi anche: Differenza tra intestino tenue e crasso
Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“). Con il termine “colite” (in inglese “colitis”), si intende – parimenti all’appendicite – una infiammazione, ma in questo caso ad essere colpito è il colon, ovvero una parte dell’intestino crasso, a tale proposito leggi anche: Differenza tra intestino tenue e crasso
Il termine “colite” dovrebbe essere limitato alle affezioni specifiche del colon, ma spesso viene usato in maniera generica, oppure per indicare condizioni nelle quali l’eziologia dell’infiammazione non è stata ancora determinata. I vari tipi di colite includono la colite ulcerosa (UC), quella di Crohn, l’ischemica, la colite infettiva, fulminante, chimica, microscopica, linfocitica e atipica.
Diffusione
L’appendicite è una delle cause, in tutto il mondo, più comuni e significativi di un forte e improvviso dolore addominale e – se complicata – può determinare la morte del paziente. La colite è più diffusa, ma non è causa di morte.
Leggi anche:
- Appendicite acuta e cronica: cause, sintomi e terapie
- Peritonite: tipi, cause, sintomi, diagnosi e terapie
Cause
L’appendicite è causata da un’ostruzione della cavità dell’appendice determinata quasi sempre da:
- calcificazione di feci;
- tessuto linfoide infiammato da una infezione virale,
- parassiti;
- calcoli biliari;
- neoplasie.
Tale ostruzione porta ad proliferazione batterica all’interno che è la causa diretta dell’infiammazione dell’appendice. Le coliti possono essere distinte in coliti primitive e coliti secondarie: nelle prime l’infiammazione si sviluppa nel colon, mentre le secondarie sono dovute a patologie che investono altri organi o apparati e successivamente raggiungono il colon. Le cause della colite non sono ancora ben precisate, molti ritengono che sia collegata a cause alimentari, altre volte questa patologia è strettamente connessa a stress psichici e/o (più raramente) fisici. Tra le cause di insorgenza o di aggravamento, va anche aggiunto un regime alimentare scorretto (scarsa idratazione e scarsa assunzione di fibre), le mestruazioni (l’intestino presenta una certa sensibilità legata alle modificazioni ormonali indotte dal ciclo mestruale), le alterazioni della flora batterica e le infestazioni da parassiti.
Sintomi
I sintomi più comuni dell’appendicite includono dolore addominale al quadrante inferiore destro, nausea, vomito e diminuzione dell’appetito. Tuttavia, circa il 40% dei casi non presenta questi sintomi tipici. Gravi complicazioni che possono accadere nel caso che si rompa l’appendice sono la peritonite e la sepsi. Alcuni sintomi della colite possono essere simili a quelli dell’appendicite, come per esempio dolore addominale, nausea, vomito e diminuzione dell’appetito. Altri segni e sintomi della colite sono:
- variazione di consistenza delle feci;
- alitosi;
- sensazione di bruciore in bocca o in gola;
- difficoltà nella deglutizione, a tale proposito leggi anche: Le 7 fasi della deglutizione (volontarie ed involontarie);
- senso di sazietà precoce;
- mal di stomaco, a tale proposito leggi anche: Acidità di stomaco e bruciore: tutti i farmaci antiacidi ;
- borborigmi intestinali;
- dolori all’ano e al perineo;
- urgenza di urinare;
- nicturia;
- cefalea;
- dolori muscolari e tendinei;
- stanchezza cronica;
- sonnolenza;
- vertigini;
- senso di occlusione della glottide;
- perdita di peso;
- ulcere della parete del colon che determinano sangue nelle feci e sanguinamento rettale;
- neuro-dermatite.
Diagnosi
La diagnosi di appendicite è in gran parte basata sui segni e sintomi del paziente associati a ecografia e tomografia computerizzata (TAC). Le stesse indagini diagnostiche con immagini sono utili per fare diagnosi di colite, associate a ricerca nelle feci di sangue e pus, sigmoidoscopia, colonscopia, colture delle feci, a tal proposito leggi anche: Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
Cure
Il trattamento tipico per l’appendicite acuta è la rimozione chirurgica della appendice, che può essere eseguita tramite un’incisione aperta nell’addome (laparotomia) o in laparoscopia.
Il trattamento tipico della colite è invece di tipo farmacologico palliativo e può includere la somministrazione di antibiotici e antinfiammatori non steroidei (FANS); steroidi come il prednisolone e il prednisone; uno o alcuni dei numerosi medicinali che alleviano l’infiammazione e il dolore (butilscopolamina). Alla chirurgia si ricorre soltanto quando il paziente soffre di infiammazioni permanenti, specialmente in caso di colite fulminante.
Leggi anche:
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenze tra ileostomia, colostomia e urostomia
- Cause di pancia gonfia: alimentazione ed emozioni
- Perché viene la diarrea? Quando diventa pericolosa? Cura farmacologica e rimedi casalinghi
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Esofago: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Qual è la differenza tra risonanza magnetica aperta e chiusa?
- Feci nere e melena: cause e cure in adulti e neonati
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
