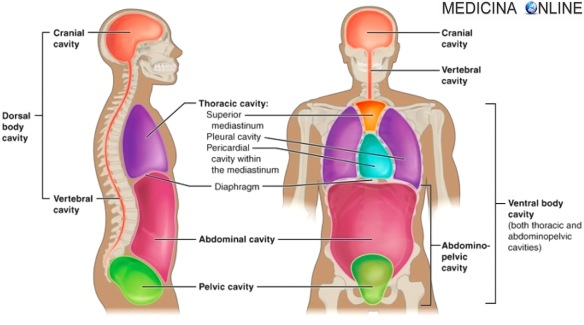
 Con il termine “empiema” in medicina ci si riferisce ad una raccolta di pus in una qualunque cavità corporea già presente nell’organismo (ad esempio cavità pleurica, pericardio e peritoneo), fatto questo che differenzia l’empiema dall’ascesso, in quanto quest’ultimo è invece una raccolta di pus in una cavità neoformata (ad esempio ascesso cerebrale ed epatico). Esistono varie forme di empiema a seconda del luogo dove si manifesta la raccolta di pus, tra le più diffuse:
Con il termine “empiema” in medicina ci si riferisce ad una raccolta di pus in una qualunque cavità corporea già presente nell’organismo (ad esempio cavità pleurica, pericardio e peritoneo), fatto questo che differenzia l’empiema dall’ascesso, in quanto quest’ultimo è invece una raccolta di pus in una cavità neoformata (ad esempio ascesso cerebrale ed epatico). Esistono varie forme di empiema a seconda del luogo dove si manifesta la raccolta di pus, tra le più diffuse:
- empiema pleurico (piotorace): raccolta di pus nello spazio pleurico, la forma più diffusa;
- empiema subdurale: raccolta di pus a livello delle meningi;
- empiema colecistico: raccolta di pus a livello della cistifellea.
Per approfondire le singole tipologie di empiema, leggi anche:
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Empiema subdurale: cause, sintomi, diagnosi, rischi, cure
- Empiema della colecisti: cause, sintomi, diagnosi, rischi, cure
Cos’è il pus?
Il pus è un liquido di colore giallo/giallastro/verdognolo, di consistenza viscosa, che si forma a causa dell’infezione da parte di batteri detti “piogeni”, cioè capaci di dar vita ad infezioni purulente, come ad esempio streptococchi, stafilococchi, meningococchi e gonococchi. Il pus può avere caratteristiche chimiche e fisiche diverse in base alla zona dove si verifica l’infezione, al batterio che l’ha causata, al tipo di risposta da parte dell’organismo ed altre caratteristiche individuali. Il pus è formato da leucociti in via di decomposizione, siero, batteri (che possono essere ancora vivi o già morti), prodotti di disfacimento dei tessuti e altri prodotti di scarto del processo di difesa dell’organismo dall’infezione. Il pus può essere capace di infettare altre zone dell’organismo o di infettare altre persone che vengano a contatto con esso. Per approfondire: Pus bianco, giallo o verde: cos’è e come eliminarlo
Cause
Alla base di un empiema vi è una infezione determinata da vari microrganismi come parassiti e batteri piogeni. I piogeni sono batteri che provocano infiammazioni suppurative, cioè con produzione di pus ovvero di essudato (edema infiammatorio) estremamente ricco in granulociti neutrofili. Tra i batteri piogeni che provocano più spesso empiema, includiamo numerose classi di batteri:
- gram positivi: staphylococcus aureus, streptococcus pyogenes, streptococcus pneumoniae;
- gram negativi: neisseria meningitidis, neisseria gonorrhoeae, enterobatteri (Escherichia Coli, Yersinia Pestis).
L’infezione è a sua volta causata da varie patologie e condizioni, ad esempio:
- traumi;
- interventi chirurgici;
- sepsi;
- perforazione di un viscere (ad esempio esofago)
- pratiche mediche invasive (ad esempio toracentesi).
Sintomi e segni
I sintomi dipendono dalla gravità e dalla localizzazione dell’empiema. I sintomi più diffusi sono:
- malessere generale;
- astenia (stanchezza);
- facile affaticabilità;
- difficoltà digestive;
- brividi (anche sussultori, cioè estremamente forti, specie di notte);
- calo ponderale (perdita di peso);
- dispnea;
- nausea;
- vomito;
- diarrea;
- dolore addominale;
- dolore toracico;
- febbre (anche alta, sopra i 38°);
- mal di testa;
- tosse.
Fasi dell’empiema
L’empiema è generalmente suddivisibile in tre fasi distinte:
- empiema acuto (fase essudativa): dura all’incirca due settimane e si caratterizza per un’infiammazione essudativa con scarsa sintesi di fibrina. Il liquido pleurico risulta poco denso e presenta poche cellule. Solo un intervento terapico antibiotico, immediato e specifico, effettuato in questa fase, può assicurare una completa restituito ad integrum;
- empiema franco (fase fibrino-purulenta): inizia al termine della fase essudativa, cioè dopo i primi 14 giorni dall’esordio. Nella fase fibrino-purulenta viene prodotta un’enorme quantità di granulociti polimorfonucleati, batteri e materiale necrotico, associato ad una cospicua deposizione di fibrina. La copresenza di queste sostanze favorisce la cronicizzazione dell’empiema. Questa fase si conclude dopo circa 14 giorni;
- empiema cronico (fase dell’organizzazione): costituisce l’ultima tappa dell’empiema, caratterizzata da danni e limitazioni relative al tessuto coinvolto (ad esempio limitazione della meccanica respiratoria nell’empiema pleurico).
Diagnosi
La diagnosi di empiema viene effettuata principalmente in base a:
- anamnesi;
- esame obiettivo;
- diagnostica per immagini (RX, TAC, ecografia);
- esami di laboratorio (emocromo ed antibiogramma, analisi colturale del liquido prelevato, ad esempio toracentesi nell’empiema pleurico).
Terapia
La terapia dell’empiema dipende dallo stadio evolutivo in cui è diagnosticata l’affezione. In ogni caso il trattamento per l’empiema ha due obiettivi principali:
- combattere il patogeno che a monte l’ha determinato (ad esempio con farmaci antibiotici come gentamicina e tobramicina, associati ad una penicillina ad ampio spettro);
- evacuare costantemente il materiale purulento (ad esempio con toracentesi).
Complicanze
Per minimizzare il rischio di complicanze, la terapia antibiotica dovrebbe iniziare fin dai primissimi sintomi, dunque durante la fase essudativa dell’empiema. Un ritardo terapico può favorire l’insorgere di complicazioni:
- diffusione dell’infezione;
- danni gravi all’organo in cui si è sviluppato;
- fistole;
- sepsi.
Per approfondire, leggi:
- Infiammazione purulenta e pus: cause, tipi, sintomi e terapie
- Ascesso: cause, sintomi, diagnosi, rischi, complicanze, cure
- Ascesso dentale e gonfiore guancia: quanto dura e rimedi
- Flemmone: definizione, cause, sintomi, diagnosi e terapia
- Fistola: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Piemia: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Setticemia: contagio, cause, decorso, significato, durata, si guarisce?
- Pus bianco, giallo o verde: cos’è e come eliminarlo
- Foruncolo doloroso: cos’è, come si cura, rischi e rimedi
- Favo in medicina: significato, cause, sintomi e cure
- Patereccio: significato, tipi, come si cura, incisione
- Idrosadenite suppurativa cronica: cause, sintomi, diagnosi e terapia
Leggi anche:
- Differenza tra empiema ed ascesso
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Cos’è l’edema, come e perché si forma?
- Differenza tra macula, papula, pustola, vescicola, bolla, flittene e pomfo
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Idrope: cause, tipi e terapia
- Cos’è l’Idropisìa?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Differenza tra toracentesi, paracentesi e rachicentesi
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
- Differenza tra infezione acuta e cronica
- Morte cellulare: differenza tra necrosi, apoptosi ed autofagia
- Infestazione: cos’è, da cosa è causata, come si cura
- Differenza tra infezione ed infestazione
- Differenza tra infestazione interna ed esterna
- Differenza tra infiammazione cronica granulomatosa e non granulomatosa
- Differenza tra granulomi asettici (da corpo estraneo) e settici
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra cisti e linfonodo
- Differenza tra cisti, pseudocisti, ascesso ed empiema
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenzialeAsma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
