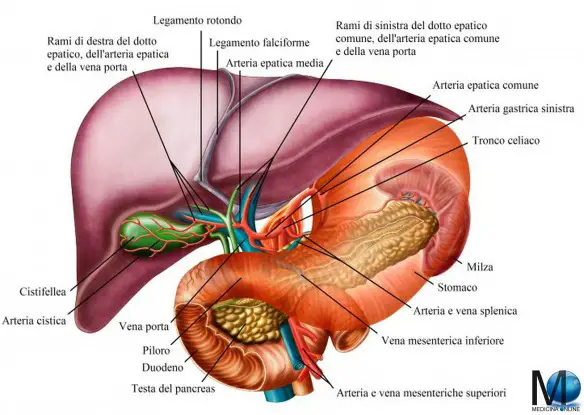
 La sindrome di Zollinger-Ellison (ZES) è una grave patologia gastroenterica provocata da un gastrinoma che colpisce il pancreas o il duodeno. Il gastrinoma fa parte della famiglia dei tumori neuroendocrini, e si caratterizza per indurre una iper produzione di gastrina, l’ormone che stimola la secrezione degli acidi gastrici all’origine di fenomeni irritativi ed erosivi tra cui ulcere ricorrenti, acidità e bruciori di stomaco, reflusso gastroesofageo e diarrea. Il 60-90% dei tumori è maligno (cancro).
La sindrome di Zollinger-Ellison (ZES) è una grave patologia gastroenterica provocata da un gastrinoma che colpisce il pancreas o il duodeno. Il gastrinoma fa parte della famiglia dei tumori neuroendocrini, e si caratterizza per indurre una iper produzione di gastrina, l’ormone che stimola la secrezione degli acidi gastrici all’origine di fenomeni irritativi ed erosivi tra cui ulcere ricorrenti, acidità e bruciori di stomaco, reflusso gastroesofageo e diarrea. Il 60-90% dei tumori è maligno (cancro).
Diffusione
E’ lievemente più diffusa tra le donne e compare generalmente intorno ai 50 anni di età. L’incidenza è 1-2 casi/milione all’anno.
Cause
La ZES è dovuta a un tumore secernente gastrina (gastrinoma) situato nel duodeno (50-85%), nel pancreas, nei linfonodi addominali o, di rado, in sedi ectopiche (cuore, ovaio, fegato). E’ un tumore invasivo e produce metastasi soprattutto a livello di linfonodi, ma è a lento accrescimento. La ZES può essere sporadica (75%), o associata a neoplasia endocrina multipla 1 (MEN1) a trasmissione autosomica dominante. La MEN1 è dovuta a mutazioni del gene MEN1 (11q13) che codifica per la menina, proteina che lega e regola l’attività di diversi fattori di trascrizione.
Per approfondire, leggi anche:
- Neoplasie Endocrine Multiple (MEN) tipo 1 e 2
- Carcinoma papillare della tiroide: sintomi, prognosi, mortalità
- Carcinoma follicolare della tiroide: sintomi, prognosi, mortalità
- Carcinoma midollare della tiroide: calcitonina, prognosi, mortalità
- Carcinoma anaplastico della tiroide: ecografia, diagnosi, trattamento
- Linfoma maligno tiroideo: caratteristiche, sintomi, mortalità
- Carcinoma metastatico della tiroide: sintomi, diagnosi, cura
Sintomi e segni
Segni più frequenti sono i dolori addominali (parte superiore dell’addome) e la diarrea, spesso associati a bruciori gastrici (44% dei casi). Altri sintomi sono la nausea, il vomito, il malassorbimento intestinale, la perdita di peso. Alcuni pazienti hanno un’ulcera complicata (emorragia, perforazione e penetrazione gastrointestinale). Si può riscontrare sangue nelle feci, anemia, e dimagrimento.
Diagnosi
Per giungere ad una diagnosi è necessario effettuare un dosaggio della gastrina, che in questi casi sale a livelli elevati, ovvero superiori a 500 pg/ml a fronte di un pH gastrico inferiore a 2. Esami come l’esofagogastroduodenoscopia possono essere utili per individuare le ulcere (soprattutto duodenali) e l’infiammazione delle pareti dello stomaco con formazione di pliche (ispessimenti) del tessuto gastrico, dell’esofago e del duodeno, e far sospettare la presenza di un gastrinoma. Sono necessari esami di imaging (scintigrafia del recettore di somatostatina, scansione TAC, ecografia addominale o endoscopica) per localizzare il gastrinoma.
Diagnosi differenziale
La diagnosi differenziale si pone con altre cause di iperacidità e aumento dei livelli di FSG (infezioni daHelicobacter pylori, ritenzione dell’antro gastrico, ostruzione gastrica, insufficienza renale, sindromi delle cellule G antrali, reflusso gastroesofageo idiopatico, ulcera peptica e cause fisiologiche di ipergastrinemia: gastrite atrofica, anemia perniciosa, uso di farmaci antisecretori ad azione potente).
Diagnosi prenatale
I test genetici rendono possibile la diagnosi prenatale di MEN1, ma non dei gastrinomi. La consulenza genetica è importante nei ai pazienti con ZES associata a MEN1.
Terapie
La terapia prevede la rimozione chirurgica del gastrinoma. Quando vi siano già metastasi sono utilizzate diversi approcci:
- chemioterapia
- bioterapia (analoghi di interferone/somatostatina)
- embolizzazione delle metastasi epatich
- chirurgia aggressiva.
Terapia dell’ipersecrezione gastrica
Per ridurre l’iper secrezione gastrica e i sintomi correlati, verranno somministrati al paziente farmaci inibitori della pompa protonica (PP) ad alto dosaggio in associazione ad antagonisti dei recettori H2 (gli stessi usati in caso di gastrite). Per la loro durata d’azione e efficacia (1-2 dosi/giorno), gli inibitori orali di H(+)-K(+)-ATPasi (inibitori della pompa a protoni, IPP) sono la terapia di prima scelta. Gli IPP per endovena sono efficaci come sostituti dei farmaci orali. Gli antagonisti del recettore H2 dell’istamina sono efficaci a dosi elevate e ripetute.
Sopravvivenza e prognosi
In assenza di metastasi epatiche, la prognosi è buona (tasso di sopravvivenza a 10 anni del 90-100%). I pazienti con metastasi epatiche (65-75%) hanno un tasso di sopravvivenza a 10 anni del 20-40%. I pazienti con MEN1 sono sottoposti di rado a interventi chirurgici, data la presenza di tumori multipli e metastasi dei linfonodi. Tuttavia, solo il 15% dei pazienti ha una forma aggressiva e il tasso di sopravvivenza a 10 anni è dell’80-98%.
Leggi anche:
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Ipertensione portale: fisiopatologia, cura, cosa fare, dieta
- Gastrite ipertrofica gigante (malattia di Ménétrier): cause, sintomi, diagnosi, cure
- Malattia di Cronkhite-Canada: cause, sintomi, diagnosi, terapia
- Gastrite acuta e cronica: cause, fattori di rischio, sintomi, segni, complicanze
- Gastrite acuta e cronica: esami, diagnosi, terapia, consigli, dieta, cibi da evitare
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Riconoscere i differenti tipi di vomito a seconda del colore
- Varici esofagee: classificazione, dieta, legatura, complicanze
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Feci nere e melena: cause e cure in adulti e neonati
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Breath test Helicobacter: come funziona, come si fa e valori
- Differenza tra ulcera ed erosione con esempi
- Ulcera a stomaco, intestinale, da stress, perforante e sanguinante
- Differenza tra ulcera e piaga da decubito
- Differenza tra ulcera venosa e arteriosa
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Esofago: anatomia e funzioni in sintesi
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
