 Con “manometria esofagea” o “studio della motilità esofagea” (in inglese “esophageal motility study”o “esophageal manometry”) in medicina si indica una metodica lievemente invasiva appartenente alla gastroenterologia che permette di studiare la motilità dell’esofago e sue eventuali discinesie (alterazioni nel movimento) introducendo in esso un catetere capace di misurare le variazioni della pressione intraesofagea nei vari settori del suo lume. La manometria esofagea può anche essere effettuata H24 (nell’arco delle 24 ore), oppure nella modalità HRM (in alta risoluzione); si può anche effettuare la manometria solo dell’esofago superiore o dell’esofago inferiore.
Con “manometria esofagea” o “studio della motilità esofagea” (in inglese “esophageal motility study”o “esophageal manometry”) in medicina si indica una metodica lievemente invasiva appartenente alla gastroenterologia che permette di studiare la motilità dell’esofago e sue eventuali discinesie (alterazioni nel movimento) introducendo in esso un catetere capace di misurare le variazioni della pressione intraesofagea nei vari settori del suo lume. La manometria esofagea può anche essere effettuata H24 (nell’arco delle 24 ore), oppure nella modalità HRM (in alta risoluzione); si può anche effettuare la manometria solo dell’esofago superiore o dell’esofago inferiore.
A che cosa serve?
La manometria esofagea, fornendo informazioni sulla pressione all’interno dell’esofago, permette di valutare la funzionalità del corpo dell’esofago e dello sfintere esofageo inferiore, la zona che collega l’esofago e lo stomaco e che impedisce al cibo presente nello stomaco di risalire nell’esofago. La manometria esofagea permette quindi al medico di avere informazioni sulla motilità esofagea, necessaria per permettere ai cibi deglutiti di essere spinti in direzione dello stomaco senza rimanere patologicamente bloccati lungo l’esofago o risalire in direzione della bocca. Più in particolare, una manometria esofagea permette di:
- studiare i movimenti dell’esofago a riposo e durante la deglutizione;
- studiare i movimenti del cardias (la valvola che separa l’esofago dallo stomaco) a riposo e durante la deglutizione;
- misurare la pressione presente all’interno di vari punti dell’esofago: corpo dell’esofago, sfintere esofageo superiore e sfintere esofageo inferiore;
- valutare l’efficacia e la coordinazione dei movimenti propulsivi nell’atto della deglutizione;
- riscontrare alterata mobilità e coordinazione esofagee.
Per quali malattie è indicata?
La manometria esofagea viene richiesta dal medico qualora si sospetti una patologia che alteri la fisiologica motilità dell’esofago o delle zone contigue, o comunque nella diagnosi differenziale di una patologia correlata ad alterata funzione esofagea, tra cui:
- reflusso gastroesofageo;
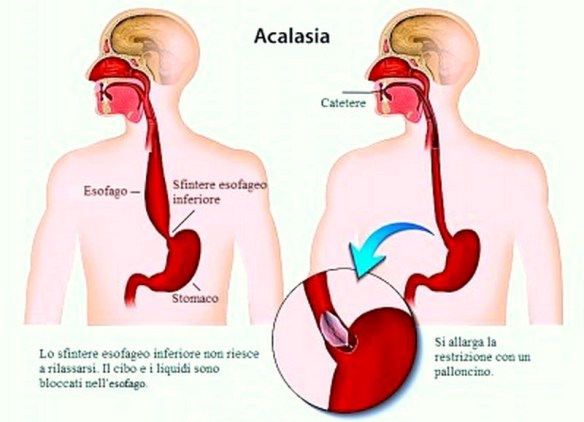
- acalasia esofagea;
- spasmo esofageo diffuso;
- atresia esofagea;
- esofago di Barrett;
- ernia iatale;
- esofago a schiaccianoci;
- discinesie dell’esofago idiopatiche ed aspecifiche (alterazioni della motilità esofagea con causa non identificata);
- esofagite eosinofila;
- disordini motori aspecifici;
- disordini motori secondari ad altre malattie sistemiche, in particolari relativi al sistema nervoso (come sclerosi multipla, miastenia gravis, sclerosi laterale amiotrofica, ictus cerebrale e morbo di Parkinson);
- malattia di Chagas;
- malattie endocrino-metaboliche;
- malattie muscolari faringee primitive;
- distonia del muscolo cricofaringeo (sfintere esofageo superiore);
- varie malattie sistemiche come collagenopatie, sclerosi sistemica, patologie neuromuscolari, patologie multiorgano.
Per quali sintomi è indicata?
La manometria esofagea può essere utile qualora il paziente presenti sintomi e segni che possono essere correlati ad una alterazione della motilità esofagea, tra cui:
- vomito gastrico frequente;
- frequenti reflussi acidi con sensazione acida in bocca non correlati ad “abbuffata”;
- disfagia (difficoltà alla deglutizione);
- odinofagia (dolore alla deglutizione);
- pirosi retrosternale (bruciore dietro lo sterno);
- dispepsia (cattiva digestione);
- nodo alla gola;
- bruciore di stomaco;
- esofagite;
- dolore toracico.
Come ci si prepara alla manometria esofagea?
Salvo diversa indicazione medica, la preparazione alla manometria esofagea consiste nel digiuno a partire da almeno 4 o 8 ore precedenti l’esame; nei 3 giorni prima della data prevista per la manometria esofagea, il paziente deve sospendere l’uso di farmaci che possono influenzare la motilità esofagea, come ad esempio: calcio antagonisti (nifedipina, verapamil…), procinetici (metoclopramide, cisapride, domperidone, bromopride…) ed ansiolitici (barbiturici, benzodiazepine…). E’ importante che il paziente segnali preventivamente al medico eventuali allergie a farmaci o ad altre sostanze.
Come si svolge la manometria esofagea?
L’esecuzione di una manometria esofagea procede in questo modo:
- il paziente viene posto in posizione seduta;
- vengono rimosse eventuali protesi dentarie;
- il paziente viene premedicato con un anestetico locale spruzzato in gola e nel naso (in genere lidocaina);
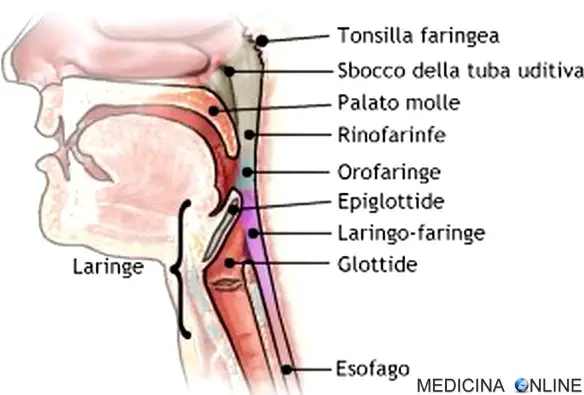
- il medico introduce un catetere sterile (una sorta di tubo sottile e flessibile di massimo 5 millimetri di diametro) attraverso una narice del naso fino al rinofaringe e successivamente fino all’orofaringe (vedi immagine in alto per individuare tali zone);
- il medico può chiedere al paziente di flettere il capo in avanti e deglutire;
- il medico spinge il catetere attraverso lo sfintere esofageo superiore (SES): tale passaggio nella maggior parte dei casi crea un certo fastidio (conati a vuoto, dovuti ai riflessi ipofaringei); il passaggio attraverso lo sfintere viene a volte facilitato attraverso la suzione di piccoli sorsi d’acqua tramite una cannuccia; superato lo sfintere, il fastidio diminuisce molto;
- il medico spinge il catetere nell’esofago fino allo sfintere esofageo inferiore (SEI) e fino allo stomaco;
- il paziente viene steso su un lettino e dovrà quindi rimanere supino (steso a pancia in alto) con la testa dritta.
IMPORTANTE: Durante l’esecuzione dell’esame, il paziente deve rimanere cosciente e collaborativo, in quanto deve collaborare e seguire le indicazioni fornite dal medico.
Dopo circa 10 minuti dal posizionamento avviene la registrazione dei dati che dura circa 20 o 30 minuti; durante la registrazione dei dati, il paziente dovrà ridurre al minimo le deglutizioni non richieste, respirando profondamente. Attraverso le rilevazioni del catetere continuamente registrate dal computer connesso al catetere, vengono valutate le anomalie motorie e pressorie, la propagazione delle onde di peristalsi, ed altri dati relativi alla motilità esofagea. La valutazione viene effettuata facendo eseguire al paziente una serie di deglutizioni secche (a vuoto) o umide (5 cc. d’acqua assunti tramite siringa), che permettono lo studio della motilità di tutti i settori esofagei.
IMPORTANTE: Per assicurarsi che il paziente non presenti lesioni all’apparato digestivo che possono controindicare l’esame (in particolare all’esofago o a allo stomaco), il medico può fare precedere alla manometria, una fibroscopia esogastroduodenale.
Termine dell’esame
Al termine dell’esame il paziente viene fatto sedere ed il catetere viene estratto delicatamente; il paziente rimane in osservazione alcuni minuti e successivamente può tornare alle sue attività e guidare veicoli. A meno che il paziente non sia particolarmente ansioso, non è generalmente necessario che il paziente sia accompagnato. Al termine dell’esame è possibile subito alimentarsi con cibi e bevande.
Leggi anche: Gastrite cronica, quando il bruciore di stomaco non dà tregua
E’ possibile essere sedati?
Come già anticipato, per le modalità dell’esame, NON è possibile eseguire sedazione ad esempio con benzodiazepine, perché potrebbero non permettere la piena collaborazione del paziente durante tutto l’esame e soprattutto perché – essendo miorilassanti – andrebbero ad interferire con la motilità esofagea, alterando i risultati dell’esame, che potrebbe fornire falsi positivi (paziente normale che appare erroneamente avere un deficit di motilità esofagea causato dalla sedazione).
La manometria esofagea è fastidiosa o dolorosa?
La manometria esofagea, anche grazie all’uso di un anestetico locale, non è un esame doloroso, tuttavia può essere certamente considerato un esame lievemente fastidioso a causa dell’inserimento del catetere nella narice, soprattutto se il paziente è un bambino e/o se è particolarmente ansioso e con basso livello di sopportazione del fastidio. In genere i pazienti riferiscono la sgradevole ma sopportabile sensazione di corpo estraneo in gola o in torace, come un boccone di cibo rimasto bloccato. I pazienti più ansiosi possono riportare una sensazione di mancanza d’aria, come di soffocamento. Il rischio di fastidi a livello del naso e della gola, aumentano in presenza di paziente con ipertrofia delle adenoidi e deviazioni del setto nasale.
Cateteri usati
Generalmente si utilizzano cateteri con un diametro di 2-5 mm che hanno, a livelli diversi ed in numero variabile, alcuni recettori in grado di registrare le diverse misurazioni. La sonda è collegata ad un computer esterno.
Quanto dura una manometria esofagea?
L’esame standard in tutto dura circa 30 – 40 minuti: 5 minuti di preparazione, 10 minuti di attesa, 20 – 30 minuti di registrazione dei dati.
Dove si esegue una manometria esofagea?
L’esame standard viene svolto solitamente in modalità ambulatoriale: al termine dell’esame – salvo complicazioni – il paziente può tornare alle sue normali attività e guidare autoveicoli.
Effetti collaterali
La manometria esofagea può occasionalmente procurare:
- nausea;
- conati di vomito;
- vomito;
- lipotimia (sensazione di improvvisa debolezza ma di breve durata, non accompagnata dalla completa perdita dello stato di coscienza);
- dispnea (difficoltà respiratorie);
- disfagia (difficoltà alla deglutizione);
- odinofagia (dolore alla deglutizione);
- lacrimazione;
- tosse;
- epistassi (sangue dal naso);
- broncospasmo;
- svenimento.
La maggioranza di tali sintomi e segni diminuiscono seguendo le indicazioni fornite dal medico e comunque regrediscono rapidamente al termine dell’esame.
Rischi
La manometria esofagea è un esame di routine e del tutto sicuro. I possibili rischi includono reazioni allergiche a sostanze e/o materiali usati durante l’esame, infezioni, esofagiti, emorragie, crisi vagali o trigeminali, perforazione di un diverticolo, lesioni varie causate dal catetere (molto raro). I rischi di una manometria esofagea diminuiscono notevolmente se il paziente collabora seguendo con attenzione le indicazioni del medico.
Controindicazioni
La manometria esofagea potrebbe essere controindicata in pazienti:
- non collaboranti (ad esempio alcuni pazienti psichiatrici);
- con stato mentale alterato;
- che non possono capire o seguire le istruzioni del medico;
- allergici a sostanze e materiali usati;
- con stenosi della faringe o dell’esofago (ad esempio in caso di tumori);
- con patologie cardiache (la manometria può determinare una stimolazione vagale che interferisce con l’attività cardiaca);
- con coagulopatie gravi e non trattate (rischio di emorragie anche mortali in caso di lesioni);
- con lesioni esofagee, tra cui varici, diverticoli ed ulcere.
In questi casi, il medico potrebbe valutare la possibilità di rinviare l’esame o sostituirlo – se possibile – con altro esame.
Referto
I dati raccolti dal sistema di rilevazione vengono rielaborati informaticamente, ed in base ai patterns pressori e motori, rilevati nel corso dell’esame, possono essere riconosciuti particolari assetti patologici (acalasia, spasmo esofageo diffuso, reflusso…), a volte fondamentali per porre correttamente la diagnosi. Per questo motivo, la manometria esofagea è un esame particolarmente utile nella valutazione della patologia esofagea, in particolare se questa si manifesta con sintomatologia di tipo disfagico.
Esami associati
In base alla patologia sospettata, alla manometria esofagea standard, possono essere associati altri esami, tra cui:
- esofagogastroduodenoscopia EGDS;
- pH-metria esofagea e gastrica;
- laringoscopia diretta e indiretta;
- esofagoscopia;
- broncoscopia;
- test del respiro (breath test);
- colangiopancreatografia retrograda (ERCP);
- misurazione del tempo di deglutizione;
- radiografia del torace;
- radiografia dell’esofago con studio del transito esofageo (con mezzo di contrasto);
- ecografia dell’addome;
- manometria esofagea 24H;
- manometria esofagea ad alta risoluzione (HRM);
- biopsia.
L’integrazione dei risultati della manometria esofagea standard, con uno o più tra gli esami qui elencati, permette al medico una valutazione più completa della fisiopatologia dell’esofago, della sua funzionalità motoria, e dell’entità ed intensità degli eventuali reflussi acidi.
Prezzo
Il costo di una manometria esofagea standard in un ambulatorio privato è molto variabile, ma generalmente oscilla tra 100 e 200 euro.
Leggi anche:
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Manometria esofagea 24H: cos’è, a che serve, quando è necessaria
- Manometria esofagea ad alta risoluzione (HRM): cos’è, a che serve, quando è necessaria
- pH-metria esofagea e gastrica: preparazione, esecuzione, rischi, prezzo
- Bruciore retrosternale (pirosi): cause, sintomi, diagnosi, terapie, rischi
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Spasmo esofageo diffuso e disfagia: diagnosi e trattamento
- Laringospasmo: virale, da ansia, da stress, significato
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Atresia esofagea: conseguenze, intervento, sintomi, classificazione
- Quando deglutire è doloroso: sintomi, cause, trattamento e pericoli
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
- Inibitori della pompa protonica: effetti collaterali e meccanismo d’azione
- I migliori farmaci antiacidi da banco, senza ricetta medica
- Farmaci procinetici: effetti collaterali e meccanismo d’azione
- Esofagite: cause, cronica, sintomi, cura, dieta, alimentazione
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Inalazione di cibo e corpi estranei nelle vie aeree: sintomi e cosa fare
- Soffocamento: definizione, cause, sintomi, morte
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Soffocamento da cibo, liquidi, saliva in bimbi e adulti: cosa fare?
- Soffocamento: come fare la manovra di Heimlich in bimbi e adulti
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- In quanto tempo si muore per annegamento? E’ doloroso?
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Indigestione: significato, febbre, brividi, diarrea, svenimento, cure
- Acidità di stomaco in gravidanza: farmaci, cibi e rimedi naturali
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Il tuo muco e catarro rivelano la patologia che hai
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Differenza tra laringe, faringe e trachea
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Epiglottite (epiglottide infiammata): sintomi, diagnosi, terapia
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Malattia da decompressione: terapia e fisiopatologia
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Differenza tra ipossiemia, ipossia ed anossia
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Tutti gli articoli sullo smettere di fumare
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
