 Il termine “pemfigoide” (in inglese “pemphigoid”) indica un gruppo di varie forme di dermatosi autoimmuni rare, con caratteristiche macroscopiche simili al pemfigo (presenza di bolle) ma, a differenza del pemfigo, a localizzazione sottoepiteliale, cioè tra epitelio e membrana basale. In tale gruppo sono inclusi i seguenti tipi di pemfingoide:
Il termine “pemfigoide” (in inglese “pemphigoid”) indica un gruppo di varie forme di dermatosi autoimmuni rare, con caratteristiche macroscopiche simili al pemfigo (presenza di bolle) ma, a differenza del pemfigo, a localizzazione sottoepiteliale, cioè tra epitelio e membrana basale. In tale gruppo sono inclusi i seguenti tipi di pemfingoide:
- pemfigoide bolloso;
- pemfigoide cicatriziale (o “pemfigoide mucoso benigno”);
- pemfigoide gravidico (o “herpes gestationis”);
- pemfigoide delle membrane mucose;
- pemfigoide anti-p200;
- pemfigoide anti-collagene di tipo IV;
- pemfigoide anti-antigene 105 kDa.
In questo articolo ci occuperemo del pemfigoide delle membrane mucose.
Pemfigoide delle membrane mucose
Il pemfigoide delle membrane mucose è una rarissima patologia bollosa autoimmune subepidermica che interessa prevalentemente, ma non esclusivamente, le mucose. Fu distinto per la prima volta dal pemfigoide bolloso (più frequente rispetto a quello delle membrane mucose) da Walter Lever nel 1953 e fu descritto per la prima volta nel 1798 da Wichmann. Il pemfigoide delle membrane mucose veniva una volta compreso nella variante “cicatriziale”, mentre attualmente è una entità distinta.
Diffusione
Il pemfigoide delle membrane mucose è rarissimo con un un’incidenza di 1 – 2 casi per milione; interessa soprattutto adulti al di sopra dei 65 anni di età, mentre è più rara nei bambini e negli adolescenti, anche se può presentarsi a qualsiasi età. Le femmine sono colpite circa il doppio più dei maschi.
Patogenesi
In questo tipo di pemfigoide si rilevano autoanticorpi IgG ed IgA nella giunzione dermo-epidermica diretti contro il collagene di tipo XVII, in particolare il suo dominio C-terminale e intracellulare e in minor misura:
- NC16A (tre quarti dei pazienti totali);
- distonina (un quarto dei pazienti totali);
- laminina 332;
- integrina α6β4;
- collagene di tipo VII.
Tale risposta anticorpale anomala è causa dei sintomi e segni della malattia. Rispetto al pemfigoide bolloso si riscontra un più basso titolo di autoanticorpi; nello stesso pazienti ci possono essere autoanticorpi per più antigeni.
Cause e fattori di rischio scatenanti
Le cause che a monte innescano la reazione immunitaria anomala che è alla base dei sintomi e segni della malattia, sono attualmente non chiare, anche se alcune condizioni e patologie sembrano essere fattori di rischio, tra cui:
- assunzione di farmaci come furosemide, spironolattone, sulfasalazina, farmaci antipsicotici, penicillina, penicillamina ed etanercept;
- radioterapia per il carcinoma mammario;
- esposizione alla radiazione ultravioletta del sole;
- varie patologie della cute come psoriasi, lichen planus;
- varie tipologie di infezioni cutanee;
- traumi;
- ustioni;
- terapia fotodinamica;
- diabete;
- allergie;
- malattie autoimmunitarie come l’artrite reumatoide ed il lupus eritematoso sistemico;
- colite ulcerosa;
- sclerosi multipla.
Sintomi e segni
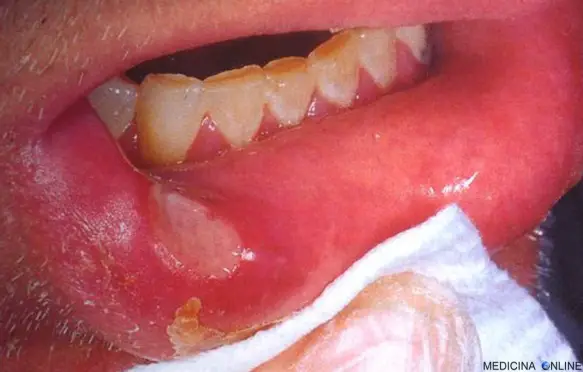
Il pemfigoide delle membrane mucose si presenta principalmente con erosioni alle mucose di gravità variabile: possono essere piccole ed asintomatiche oppure molto estese, ulcerate ed estremamente dolorose. Le erosioni si localizzano in:
- cavità orale (85% dei casi);
- congiuntiva dell’occhio (65%);
- cavità nasale (30%);
- cute (25%);
- genitale e/o ano (20%);
- faringe (20%);
- esofago (10%);
- laringe (5%).
Le erosioni guariscono lasciando una cicatrice, tranne nella cavità orale. Le lesioni possono differire in base alla sede:
- le lesioni alla cavità orale sono biancastre e soggette a sanguinamento spontaneo o in seguito a traumi lievi;
- le lesioni oculari all’esordio sono uniterali ma col tempo diventano bilaterali e danno luogo a iperemia congiuntivale, secchezza, prurito e bruciore, segue cicatrizzazione con simblefaron, trichiasi, restringimento del fornice inferiore sino alla fusione delle palpebre (anchiloblefaron) e alla cecità;
- le lesioni della cavità nasale danno luogo ad epistassi, croste emorragiche, fibrosi sino a perforazioni del setto nasale sfiguranti nei casi più gravi;
- lesioni faringee e esofagee causano bruciore, disfagia e odinofagia;
- le lesioni laringee provocano bruciore e raucedine;
- le lesioni ai genitali si presentano come erosioni rossastre o ulcere biancastre dolorose che nella femmina possono provocare fusione labiale, fibrosi con restringimento dell’introito vaginale sino a quadri indistinguibili dal lichen scleroatrofico;
- le lesioni cutanee sono costituite da bolle tese a contenuto sieroso o siero-emoraggico su base eritematosa o su cute normale spesso indistinguibili da quelle del pemfigoide bolloso.
Complicanze e rischi
Le complicanze principali sono quelle oculari:
- ulcere corneali;
- distruzione dei dotti lacrimali;
- difficoltà nella visione;
- nei casi più gravi, cecità completa e permanente.
Una complicanza grave e potenzialmente mortale è la stenosi laringea che può portare a soffocamento e decesso. Le lesioni a bocca ed esofago possono raramente evolvere in cancro all’esofago o alla cavità orale.
Diagnosi
Il pemfigoide delle membrane mucose è una malattia rara, inoltre la presenza di lesioni, specie in fase iniziale, non permette da sola di fare diagnosi visto che la comparsa di lesioni simili si verifica anche in altre patologie e condizioni: per tali motivi il pemfigoide delle membrane mucose non è sempre così immediato da diagnosticare. La diagnosi si sospetta in base all’anamnesi e soprattutto all’esame obiettivo. La diagnosi è confermata in base a biopsia cutanea perilesionale e successivo esame istopatologico con immunofluorescenza diretta che permette il riscontro dei tipici depositi di lineari IgG alla giunzione dermo-epidermica; ad alto ingrandimento è poi possibile distinguere il pattern “n-serrato” o “u-serrato”. Qualora l’immunofluorescenza diretta risulti negativa, si usa all’immunofluorescenza indiretta grazie alla quale è inoltre possibile distinguere le varianti di pemfigoide tra quelle in cui i depositi si verificano sul tetto della bolla e quelle in cui si trovano sul pavimento. Qualora l’immunofluorescenza non risulti in grado di confermare la diagnosi, allora si ricorre al metodo di analisi denominato ELISA (saggio immuno-assorbente legato ad un enzima).
Istologia
In seguito a biopsia, il patologo rileva il distacco dermo-epidermico con formazione di bolla subepidermica a cui si associa un infiltrato costituito da neutrofili, eosinofili e linfociti T. Più tardivamente si può sviluppare fibrosi. L’infiltrato è solitamente meno denso rispetto al pemfigoide bolloso e ciò può aiutare nella diagnosi differenziale, tuttavia questa particolarità da sola è insufficiente a differenziare con certezza le due patologie. Le biopsie congiuntivali dimostrano:
- metaplasia;
- riduzione delle cellule caliciformi mucipare;
- fibrosi della lamina propria;
- infiltrato infiammatorio costituito prevalentemente da linfociti T, plasmacellule e mastociti.
Altre patologie
La reattività verso laminina 332 è correlata con la presenza di tumori solidi nel 30% dei casi, quella verso α6 con erosioni orali e quella contro β4 a lesioni oculari.
Terapia
La terapia dipende da molti fattori come sede delle lesioni e coinvolgimento sistemico:
- se sono interessate solo lesioni della mucosa orale (il caso più frequente) si somministrano corticosteroidi topici come il clobetasolo a cui si può associare una terapia sistemica con dapsone, sulfapiridina o antibiotici come minociclina o doxiciclina;
- nelle forme sistemiche senza coinvolgimento oculare, laringeo o esofageo, si usa prednisone che può essere associato a dapsone o micofenolato mofetile;
- nelle forme sistemiche con coinvolgimento oculare, laringeo o esofageo si usa una terapia sistemica con prednisone e ciclofosfamide per via orale o endovena.
Prognosi
Il pemfigoide delle membrane mucose è una patologia cronica e recidivante che alterna fasi di remissione a fasi di riacutizzazione dei sintomi; a differenza del pemfigoide bolloso quello delle membrane mucose non va quasi mai in remissione spontanea. Nei casi di risposta positiva ai farmaci, la prognosi è generalmente buona.
Per approfondire:
- Pemfigoide bolloso: cause, sintomi, diagnosi, immagini
- Pemfigoide bolloso: terapie, ricovero ospedaliero, prognosi, mortalità
- Pemfigoide anti-p200: cause, sintomi, diagnosi, cure, complicanze
- Pemfigoide gravidico: cause, sintomi, terapie, rischi per il feto
- Pemfigoide cicatriziale: cause, sintomi, diagnosi, trattamento
- Differenze tra pemfigo e pemfigoide
Leggi anche:
- Pemfigo: definizione, tipi, cause, fattori di rischio, sintomi
- Pemfigo: diagnosi, segni, citodiagnostica di Tzanck, biopsia, immagini, immunofluorescenza
- Pemfigo: complicanze, trattamento, ricovero, consigli, mortalità
- Segno di Nikolsky: indicazioni, esecuzione, positivo
- Segno Asboe-Hansen: indicazioni, esecuzione, positivo
- Dermatiti esfoliative da farmaci: la sindrome di Lyell
- Eruzioni esantematiche, eritematose, vescicolo-bollose e pigmentarie da farmaci
- Eczema: pelle arrossata con bolle, crosticine e prurito
- Differenza tra macula, papula, pustola, vescicola, bolla, flittene e pomfo
- Pustola: cos’è, esempi, dove si forma, come si cura
- Infiammazione purulenta e pus: cause, tipi, sintomi e terapie
- Cosa sono i brufoli ed i punti neri e come fare per prevenirli e curarli?
- Spremere o incidere il brufolo: lo fa davvero passare prima?
- Dentifricio sui brufoli per farli passare: funziona davvero?
- Brufolo sottopelle: cause, farmaci e rimedi naturali veloci
- Differenze tra brufolo sottopelle e cisti sebacea
- Empiema: cos’è, tipologie, cause, diagnosi, complicanze e terapia
- Ascesso: cause, sintomi, diagnosi, rischi, complicanze, cure
- Ascesso dentale e gonfiore guancia: quanto dura e rimedi
- Flemmone: definizione, cause, sintomi, diagnosi e terapia
- Fistola: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Piemia: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Setticemia: contagio, cause, decorso, significato, durata, si guarisce?
- Pus bianco, giallo o verde: cos’è e come eliminarlo
- Gentalyn Beta 0,1%+0,1% crema (gentamicina betametasone): foglio illustrativo
- Acne tardiva: sintomi, cause e cure
- Acne cistica: cura definitiva, alimentazione, testosterone
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Dermatite da contatto: cause, fattori predisponenti, allergeni, patogenesi
- Dermatite da contatto: sintomi e segni di fase acuta, subacuta e cronica
- Dermatite da contatto: diagnosi, esami, terapie e consigli
- Dermatite atopica: cause, sintomi e terapie di una patologia della pelle molto diffusa
- Dermatite atopica: giusta alimentazione e probiotici quando le cure tradizionali falliscono
- Dermatite seborroica: cause, immagini, cure, rimedi naturali, shampoo consigliato
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Consigli per la prevenzione delle allergie da alimenti e additivi alimentari
- Consigli per la prevenzione delle allergie da acari e miceti (funghi)
- Consigli per la prevenzione delle dermatiti da contatto (lattice, nichel, cosmetici…)
- Consigli per la prevenzione delle allergie da derivati animali (cani, gatti, volatili…)
- Consigli per la prevenzione di allergie da imenotteri (api e vespe)
- Consigli per la prevenzione di allergie da farmaci e pseudoallergie
- Orticaria acuta e cronica: cause, sintomi, diagnosi, immagini, cura, rimedi
- Angioedema: cause, sintomi, immagini, cura, consigli, rimedi naturali
- Differenza tra orticaria e angioedema
- Sindrome orticaria-angioedema: cause, sintomi, diagnosi, immagini, cura, rimedi
- Shock anafilattico (shock allergico): cause, fattori di rischio, patogenesi
- Shock anafilattico: sintomi, diagnosi, prognosi, gravità, morte
- Shock anafilattico: terapia, cosa fare, consigli per prevenirlo
- Esami allergologici di primo, secondo e terzo livello per la diagnosi di allergia
- Prick test in bambini e adulti: esecuzione, allergeni, controindicazioni, rischi
- Patch test: preparazione, esecuzione, rischi, allergeni, costo
- Prist test in adulti e bambini, valori normali e patologici, interpretazione
- Rast test: preparazione, esecuzione, rischi, allergeni, costo
- Test di provocazione in medicina: cosa sono, a che servono, come si svolgono?
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Test di eliminazione e diete oligoallergeniche in allergologia
- Reazioni indesiderate durante i test allergologici: frequenza, tipi, cosa fare, prevenzione
- Allergia al latte vaccino in neonati e bambini
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Allergeni ed epitopi: definizione, classificazione, elenco, tipi
- Differenza tra le reazioni di ipersensibilità di tipo I, II, III, IV e V
- Immunoterapia specifica (iposensibilizzazione): indicazioni, controindicazioni
- Immunoterapia specifica (iposensibilizzazione): vie di somministrazione dell’allergene
- Immunoterapia specifica (iposensibilizzazione): estratti allergenici, miscele, conservazione
- Immunoterapia specifica: metodiche di somministrazione, dosaggi
- Immunoterapia specifica: epoca d’inizio, schemi di trattamento, durata, sospensione
- Immunoterapia specifica: schemi non convenzionali, iposensibilizzazione a farmaci e veleni di imenotteri
- Immunoterapia specifica: monitoraggio e valutazione dell’efficacia della terapia
- Immunoterapia specifica: reazioni indesiderate locali, sistemiche, gravi
- Test per allergie e intolleranze alimentari
- Differenza tra reazione allergica, anafilassi e shock anafilattico
- Differenze tra allergia alimentare ed intolleranza alimentare
- Morire per una puntura di vespa: capire cos’è uno shock anafilattico può salvarti la vita
- Puntura di vespa: dopo quanto tempo si verifica lo shock anafilattico?
- Puntura di vespa e shock anafilattico: cosa fare e cosa NON fare?
- Puntura di vespa e shock anafilattico: cosa fare prima dell’arrivo dell’ambulanza?
- Cos’è l’adrenalina ed a cosa serve?
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Asma bronchiale: spirometria e diagnosi differenziale
- Asma bronchiale: fattori di rischio ambientali e genetici
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Deficit di glucosio-6-fosfato deidrogenasi e favismo: cause, sintomi, terapie
- L’incredibile allergia di Ashleigh Morris
- La grave allergia alle arachidi di Oli Weatherall: perfino un bacio può ucciderlo
- Famosa marca di pennarelli provoca allergie: non usateli!
- Differenza tra latte, lattosio e rispettive intolleranze
- Celiachia, cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Intolleranza al lattosio in adulti e bambini: sintomi e test
- Lattosio: cos’è, in quali alimenti si trova ed in quali no
- Lattuga ed altre verdure: contengono lattosio o no?
- Test del respiro (breath test) per intolleranze alimentari: cos’è e come si svolge
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Intolleranza al sorbitolo: sintomi, diagnosi, dove si trova il sorbitolo?
- Superare le intolleranze alimentari con la dieta di eliminazione? Meglio lo schema di rotazione dei cibi
- Vaccini: servono davvero? Tutte le verità scientifiche
- Acne cistica: cura definitiva, alimentazione, testosterone
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
