 Con “ipersonnia” (in inglese “hypersomnia”) in medicina si intende un gruppo di numerosi disturbi neurologici del sonno caratterizzati da eccessiva sonnolenza diurna che porta il paziente ipersonniaco a non mantenere un adeguato livello di vigilanza per tutto l’arco della giornata e ad andare incontro a situazioni di sonno improvviso ed incontrollabile che lo costringono ad addormentarsi in momenti inconsueti, ad esempio durante una conversazione, durante un pasto, mentre sta lavorando o addirittura mentre sta guidando. L’ipersonnico in genere si addormenta con estrema facilità e si sveglia con molta difficoltà. A seconda del tipo di ipersonnia, i sonnellini diurni possono essere più o meno lunghi e più o meno ristoratori: ad esempio nella narcolessia i pisolini diurni tendono ad essere brevi (alcuni minuti) e ristoratori, mentre nell’ipersonnia idiopatica sono al contrario più lunghi (anche ore) e non ristoratori.
Con “ipersonnia” (in inglese “hypersomnia”) in medicina si intende un gruppo di numerosi disturbi neurologici del sonno caratterizzati da eccessiva sonnolenza diurna che porta il paziente ipersonniaco a non mantenere un adeguato livello di vigilanza per tutto l’arco della giornata e ad andare incontro a situazioni di sonno improvviso ed incontrollabile che lo costringono ad addormentarsi in momenti inconsueti, ad esempio durante una conversazione, durante un pasto, mentre sta lavorando o addirittura mentre sta guidando. L’ipersonnico in genere si addormenta con estrema facilità e si sveglia con molta difficoltà. A seconda del tipo di ipersonnia, i sonnellini diurni possono essere più o meno lunghi e più o meno ristoratori: ad esempio nella narcolessia i pisolini diurni tendono ad essere brevi (alcuni minuti) e ristoratori, mentre nell’ipersonnia idiopatica sono al contrario più lunghi (anche ore) e non ristoratori.
Ipersonnie secondarie
Con “ipersonnie secondarie” si intende un tipo specifico di sindromi ipersonniche per la cui eziopatogenesi è stata individuata una causa organica, tossica o psichica, al contrario delle ipersonnie primarie dove l’eziopatogenesi non è conosciuta o non appare ancora completamente chiara, come nel caso dell’ipersonnia idiopatica o nell’ipersonnia ricorrente primaria (sindrome di Kleine-Levin). Tra le ipersonnie secondarie più diffuse ricordiamo quelle legate a malattie psichiatriche, quella post-traumatica e quella da sindrome delle apnee ostruttive.
Ipersonnia sindrome delle apnee ostruttive
La “sindrome delle apnee morfeiche ostruttive” o “sindrome delle apnee ostruttive”, indicata come OSA (acronimo dall’inglese: obstructive sleep apnea), è una patologia caratterizzata dalla comparsa durante il sonno di ripetuti episodi di ostruzione delle vie aeree superiori, che provocano l’interruzione del flusso aereo. Le apnee ostruttive determinano alterazioni respiratorie e cardiocircolatorie e compromettono la funzione ipnica con conseguente ipersonnia secondaria caratterizzata da sonnolenza diurna e riduzione della vigilanza e delle performance durante la veglia.
Sinonimi
Sinonimi spesso usati, sono:
- ipersonnia con respirazione periodica;
- ipersonnia con apnee morfeiche;
- apnee da ostruzione delle vie aeree superiori;
- sindrome di Pickwick;
- sindrome pickwickiana.
Sintomi e segni
Tipicamente i pazienti con OSA riferiscono di essere forti russatori da molti anni, talora fin dall’infanzia, di avere aumentato l’intensità del loro russare in epoca relativamente recente in coincidenza, nella maggior parte dei casi, con un aumento del peso corporeo o, meno frequentemente, con un aumento della dose serale di alcol. Durante i periodi di sonno in cui compaiono le apnee, e quindi nei casi più gravi anche per tutta la durata del sonno, è presente un russamento intermittente: alcune inspirazioni profonde ed estremamente rumorose si alternano a momenti di silenzio respiratorio generalmente della durata di 20-30 secondi, ma non raramente anche di oltre un minuto. L’interruzione della respirazione, talora accompagnata da cianosi, induce generalmente chi dorme vicino a svegliare il paziente.
Un attento osservatore può notare che durante le apnee i movimenti respiratori per lo più persistono e anzi tendono a divenire più ampi mano a mano che ci si avvicina alla fine dell’ apnea. Questi movimenti respiratori inefficaci si accompagnano spesso, nelle fasi finali dell’apnea, a gorgoglii, che esprimono il tentativo inspiratorio a vie aeree
superiori chiuse. La ripresa della respirazione è esplosiva ed è frequentemente accompagnata da gemiti, borbottii o vocalizzi, e da movimenti corporei, talora violenti, che possono anche provocare la caduta del paziente dal letto. Le apnee sono più frequenti quando il paziente dorme in posizione supina. Quando la sindrome non è grave e il paziente non dorme in posizione supina, le apnee possono essere incomplete, cioè ipopnee. L’ipopnea è caratterizzata da un periodo di russamento attenuato preceduto e seguito da alcune inspirazioni molto rumorose.
I pazienti, anche se talora sentono il loro russare, non sono per lo più consci della sua intensità, né delle loro difficoltà respiratorie durante il sonno. Qualche paziente, generalmente anziano, è consapevole che il suo sonno è disturbato e si lamenta di insonnia. Alla fine delle apnee raramente i pazienti si svegliano completamente, ma in questo caso avvertono spesso sensazione di costrizione toracica e di soffocamento; qualche volta possono anche presentare momenti di disorientamento e comportamenti automatici con amnesia. Al risveglio mattutino, i pazienti tipicamente non si sentono riposati e non raramente descrivono sensazioni di confusione, di lentezza del pensiero, di disorientamento, di astenia e di incoordinazione. Possono accusare cefalea diffusa, che dura qualche ora. Molto frequente, specie nei casi conclamati di OSA, è l’intensa sete che compare non solo al mattino, ma anche durante la
notte e induce i pazienti ad ingerire notevoli quantità di liquidi con conseguente abbondante sudorazione.
L’eccessiva sonnolenza diurna è un sintomo tipico della sindrome. Il paziente può addormentarsi quando è in condizioni di rilassamento, come, ad esempio, quando guarda la televisione, ma, nei casi in cui la sonnolenza è più spiccata, può addormentarsi in qualsiasi situazione e andare quindi incontro ad incidenti stradali e sul lavoro con lesioni personali. La sonnolenza riduce la vigilanza e le performance diurne, può determinare non pochi inconvenienti nell’espletamento dell’attività lavorativa e può compromettere anche i rapporti sociali e familiari. L’intensità della sonnolenza è comunque molto variabile e non corrisponde alla gravità dei fenomeni ostruttivi durante il sonno. Non raramente sono presenti astenia, ansia, irritabilità o depressione: questi possono essere i sintomi che portano il paziente dal medico.
Le apnee determinano ipossia con valori di saturazione ematica di ossigeno anche inferiori al 50%, quando normalmente è sopra il 95%. La saturazione di ossigeno ritorna a valori normali dopo la ripresa della respirazione nelle forme lievi, ma rimane a valori bassi, specialmente se esiste una broncopneumopatia cronica ostruttiva, per tutta la durata del sonno nei casi gravi e anche durante la veglia nei casi gravissimi. Nei casi gravi, durante il sonno, può essere presente anche ipercapnia. L’ipossia può indurre policitemia. Inoltre, gli uomini con forme gravi di OSA possono presentare perdita della libido e impotenza, determinate dalla ridotta produzione di testosterone causata dall’ipossia conseguente alle apnee. In qualche caso l’ipossia può indurre crisi epilettiche generalizzate di tipo tonico-clonico. Si ritiene inoltre che possa essere causa di deterioramento mentale.
Alla ripresa della respirazione dopo le apnee si realizza un aumento della pressione arteriosa polmonare e sistemica, che può rimanere elevata non solo per tutta la durata del sonno, ma anche durante la veglia e può dare origine ad ipertrofia cardiaca. Un’ipertensione arteriosa sistemica, specie diastolica, è frequente anche in forme non gravi di OSA. Nella maggior parte dei pazienti durante le apnee compare bradicardia cui segue, alla ripresa della respirazione, tachicardia. Soprattutto nella fase di ripresa della respirazione possono presentarsi aritmie cardiache anche gravi fino alla comparsa di contrazioni ventricolari premature, flutter atriale, blocco atrioventricolare e arresto del seno. Queste aritmie cardiache aumentano il rischio di morte improvvisa nel sonno. Oltre che per aritmie cardiache, l’OSA rappresenta un fattore di rischio, misconosciuto fino ad epoca recente, per cuore polmonare cronico, insufficienza cardiaca destra, angina pectoris, danno miocardico ischemico e danno cerebrale ischemico (vedi tabella qui in basso).
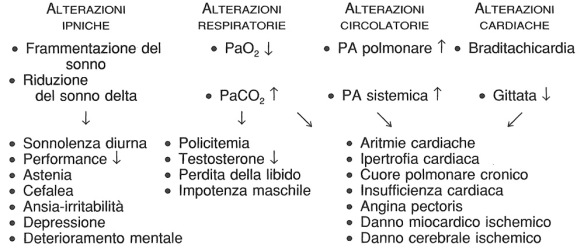
Alterazioni funzionali indotte dall’OSA e loro possibili complicanze
OSA nei bambini
Anche i bambini possono presentare questa sindrome. Spesso però hanno sintomi specifici meno evidenti che nell’adulto: il russamento può essere attenuato o anche assente e la sonnolenza meno pronunciata. Non raramente presentano risvegli in stato di agitazione, enuresi e posizioni di sonno insolite, come quella sui gomiti e sulle ginocchia;
talora hanno un petto scavato. Questi bambini possono inoltre avere difficoltà di apprendimento, scarso rendimento scolastico, iperattività talora alternata ad eccessiva sonnolenza e ritardo nello sviluppo somatico. La causa più frequente dell’OSA infantile è l’ipertrofia adenotonsillare che comporta anche una respirazione orale obbligata durante la veglia e può determinare la tipica «facies adenoidea», difficoltà
di deglutizione e di articolazione della parola.
Epidemiologia
L’OSA può iniziare a tutte le età, ma la maggiore incidenza è tra 40 e 60 anni. I maschi sono più colpiti delle femmine con un rapporto di 8:1 nell’età adulta. Le donne sono più suscettibili all’OSA dopo la menopausa. In età prepuberale non esistono probabilmente differenze tra i due sessi. La maggior parte dei pazienti adulti sono obesi con prevalente distribuzione dell’adipe al collo e al tronco. La prevalenza dell’OSA nella popolazione generale viene stimata intorno all’1-2%. Il russamento abituale, che si può considerare la fase preclinica dell’OSA, interessa poco meno del 20 della popolazione generale, aumenta progressivamente con l’età e predilige anch’esso il sesso maschile.
Quadro polisonnografico
La polisonnografia diagnostica dell’OSA comprende la registrazione dei seguenti parametri: elettroencefalogramma, elettrooculogramma, elettromiogramma del muscolo miloioideo, flusso aereo oronasale, movimenti respiratori toracici e addominali, elettromiogramma di un muscolo intercostale e/o pressione endoesofagea, posizione corporea, russamento, saturazione ematica di ossigeno, elettrocardiogramma.
L’elettroencefalogramma mostra che le apnee compromettono la continuità del sonno in quanto terminano con un arousal o con un vero e proprio risveglio elettrico (ricomparsa del ritmo alfa), e quindi che la frammentazione del sonno dovuta a questi eventi è tanto maggiore quanto più numerose sono le apnee. L’elettroencefalogramma, l’elettrooculogramma e l’elettromiogramma del muscolo miloioideo, abitualmente utilizzati per definire i diversi stadi del sonno, nei pazienti con OSA indicano che le apnee compaiono di preferenza durante gli stadi 1 e 2 NREM e ancor più durante lo stadio REM, mentre sono generalmente più rare durante gli stadi 3 e 4 NREM. Apnee molto dense durante tutti gli stadi di sonno sono indicative di forme gravi, mentre nelle forme lievi le apnee possono essere presenti anche soltanto durante lo stadio REM.
I parametri respiratori inclusi nella polisonnografia sono necessari per definire il tipo delle apnee, oltre che, ovviamente, il loro numero e la loro durata. Si definisce apnea l’interruzione del flusso aereo oronasale per più di 10 secondi, generalmente accompagnata da riduzione della saturazione ematica di ossigeno e perciò ritenuta clinicamente rilevante (vedi immagine qui in basso).
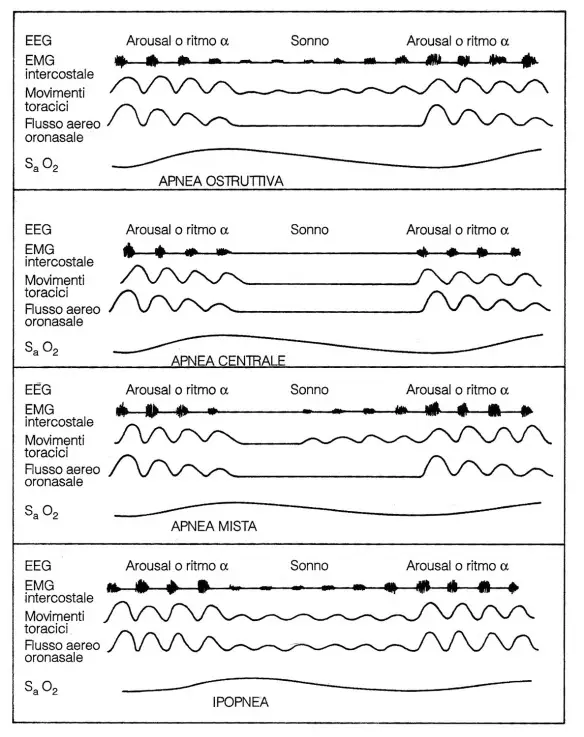
Rappresentazione schematica dei vari tipi di apnea e di un’ipopnea. Dall’alto
verso il basso: apnea ostruttiva, apnea centrale, apnea mista, ipopnea
Nell’OSA le apnee sono quasi tutte di tipo ostrutti- vo: durante l’interruzione del flusso aereo persistono movimenti inspiratori toracici e addominali, seppure inefficaci, documentati anche dall’attività dei muscoli intercostali e dalle variazioni della pressione
endoesofagea. Rare sono le apnee centrali: all’interruzione del flusso aereo corrisponde una completa scomparsa dei movimenti respiratori toracici e addominali, dell’attività dei muscoli intercostali e delle variazioni della pressione endoesofagea. Meno rare sono le apnee miste: ad una prima parte con caratteristiche di apnea centrale segue immediatamente una seconda parte con caratteristiche di apnea ostruttiva.
L’ostruzione delle vie aeree superiori può essere incompleta e determinare la comparsa di ipopnee, definite come una riduzione del segnale di flusso aereo di almeno il 50. Come indice di gravità dell’OSA viene generalmente utilizzato il numero di apnee-ipopnee per
ora di sonno. La determinazione della posizione corporea durante il sonno è importante per stabilire la gravità della sindrome. Abbiamo infatti già ricordato che le apnee compaiono di preferenza quando il paziente dorme in posizione supina. Nelle forme lievi esse compaiono solo in questa posizione, mentre nelle forme gravi sono sempre presenti indipendentemente dalla posizione corporea. La registrazione del russamento è rilevante nel caso in cui il paziente sia un russatore abituale. È stato infatti dimostrato che i russatori abituali possono presentare alterazioni dell’organizzazione del sonno, della funzione respiratoria e di quella cardiocircolatoria dello stesso tipo dei pazienti
con OSA, anche se di entità ridotta. L’identificazione di questi pazienti, che spesso presentano solo occasionali e di per sé non significative apnee negli stadi di sonno e nelle posizioni corporee predisponenti, è importante in vista di interventi preventivi atti ad impedire l’evoluzione in forme conclamate di OSA.
La polisonnografia generalmente non comprende la registrazione della pressione arteriosa in quanto i metodi incruenti sono poco affidabili e fastidiosi per i pazienti. La polisonnografia viene usata in configurazioni ridotte rispetto a quelle diagnostiche quando lo scopo è il controllo dell’efficacia degli interventi terapeutici o l’esecuzione del test di latenza multipla del sonno. Quest’ultimo mostra nei pazienti con OSA un tempo di addormentamento medio spesso inferiore a 10 minuti, considerati il limite della normalità, e non raramente anche inferiore a 5 muniti.
Esami di laboratorio
La gasometria arteriosa è utile per identificare i casi più gravi in cui una pressione di ossigeno ridotta e una di anidride carbonica aumentata persistono durante la veglia. Le indagini ematologiche consentono di identificare i casi, peraltro non frequenti, in cui è presente policitemia, che rappresenta un ulteriore fattore di rischio vascolare.
La cefalometria, la tomografia computerizzata, la risonanza magnetica e la faringolaringoscopia con apparecchi a fibre ottiche sono preziose per identificare le anomalie anatomiche macroscopiche che possono favorire l’ostruzione delle vie aeree superiori durante il sonno. Gli esami cardiologici (ECG da sforzo, ecocardiografia ecc.) sono importanti per valutare l’eventuale compromissione cardiaca. Gli esami spirometrici possono consentire di rilevare l’eventuale presenza di broncopneumopatia cronica ostruttiva, che è un fattore aggravante dell’OSA.
Evoluzione
Abbiamo già ricordato che la stragrande maggioranza dei pazienti sono originariamente russatori abituali. Per motivi talora non identificabili, ma per lo più identificabili in un progressivo aumento ponderale, essi cominciano a presentare apnee ostruttive nelle
posizioni corporee e negli stadi di sonno predisponenti. Successivamente, la sindrome può evolvere in un continuum fino ai casi gravissimi già menzionati, in cui le apnee sono presenti in tutte le posizioni e per tutta la durata del sonno e anche durante la veglia persistono anomali valori gasometrici arteriosi. Nei pazienti obesi la gravità della sindrome può presentare fluttuazioni in occasione di cali ponderali, ma generalmente il decorso è progressivo e può portare a morte prematura.
Cause e fattori di rischio
Le cause dell’OSA sono di natura anatomica e funzionale (vedi immagine qui in basso).

Fattori primitivi e secondari favorenti l’OSA
Le possibili cause anatomiche sono tutte quelle che restringono le vie aeree superiori. In primo piano tra esse va posta l’obesità. Essa determina infarcimento adiposo della sottomucosa con conseguente riduzione dei diametri faringei, specie a livello dell’oro-
faringe, minore aderenza della mucosa-sottomucosa al piano muscolare e quindi sua maggiore collassabilità durante l’inspirazione, quando la pressione negativa intratoracica mette in atto un meccanismo di suzione. Molte altre anomalie anatomiche possono però determinare o contribuire a determinare una stenosi delle vie aeree superiori; cause anatomiche di ostruzione delle vie aeree superiori, sono:
FOSSE NASALI ED EPIFARINGE
- Deviazione del setto
- Ipertrofia dei turbinati
- Rinite cronica
- Polipi nasali
- Ipertrofia delle adenoidi
- Retrognazia mascellare
IPOFARINGE
- Infarcimento adiposo dei recessi piriformi
- Malposizione dell’epiglottide
OROFARINGE
- Infarcimento adiposo della sottomucosa orofaringea
- Ipertrofia delle tonsille palatine
- Eccessiva lunghezza del velo
- Macroglossia e ipertrofia della tonsilla linguale
- Ridotti diametri faringei
- Malformazione e/o mal posizione della mandibola
- Edema-prolasso di ugola, velo, pilastri e mucosa faringea
Più di tre quarti dei pazienti con OSA presentano anomalie anatomiche stenosanti a carico di strutture ossee delle fosse nasali. Mentre un edema-prolasso più o meno marcato del palato molle e della mucosa faringea è osservabile in tutti i pazienti compresi quelli non obesi.
Sono stati anche descritti, in pazienti con OSA, segni di sofferenza neurogena del muscolo palatofaringeo. Queste alterazioni a carico di strutture molli orofaringee sembrano un fenomeno secondario al russamento e alle ripetute apnee ostruttive in grado di determinare un aggravamento della sindrome, piuttosto che un fattore prima-
rio in grado di condizionarne l’inizio. Nella maggior parte dei pazienti con OSA è probabilmente l’ostruzione nasale il primum movens del russamento e dell ‘OSA. Questa interpretazione è confermata dai non rari insuccessi degli interventi di uvolo-palato- faringoplastica: essi correggono la stenosi orofaringea, ma non la stenosi nasale che in
molti di questi casi potrebbe essere la causa primitiva della sindrome. Altrettanto vale per gli interventi di chirurgia nasale che risultano efficaci solo nelle fasi molto iniziali dell ‘OSA quando non si sono ancora instaurate le alterazioni secondarie a livello orofaringeo.
Nei bambini la causa più frequente di OSA è l’ipertrofia adenotonsillare. La sua mancata precoce correzione chirurgica comporta un’anomala strutturazione delle ossa facciali, il cui sviluppo avviene soprattutto nei primi anni di vita. L’adenotonsillectomia eseguita dopo che si sia instaurata tale anomala strutturazione delle ossa facciali può portare ad una risoluzione dell’OSA, ma lascia invariata una situazione anatomica predisponente. Il successivo instaurarsi di altri fenomeni favorenti l’OSA, quali l’incremento ponderale o anche le semplici modificazioni anatomo-funzionali del faringe legate all’invecchia-
mento, può ripristinare la sindrome.
Il russamento è un tipico rumore inspiratorio dovuto alla vibrazione delle parte orofaringee e soprattutto del palato molle, conseguente ai vortici che si formano nella colonna d’aria inspiratoria a causa della conformazione anatomica predisponente delle vie aeree superiori. Tale fenomeno viene però favorito dalla riduzione, durante il sonno, dell’attività dei muscoli che mantengono pervie le vie aeree superiori e dal conseguente aumento della resistenza al passaggio dell’aria e della propensione a vibrare ed eventualmente, dopo anni di russamento, anche a collassare delle strutture molli orofaringee. Questa riduzione dell’attività muscolare, peraltro del tutto fisiologica, è più spiccata durante il sonno REM: ciò spiega la maggiore costanza del russamento e la maggior frequenza delle apnee durante questo stadio. Nella maggior parte dei casi l’ostruzione delle vie aeree superiori avviene a livello dell’istmo faringeo.
In un certo numero di pazienti con OSA non sono rilevabili anomalie anatomiche macroscopiche che possano spiegare la comparsa della sindrome. Si è perciò pensato ad un alterato controllo centrale dei muscoli delle vie aeree superiori. La difficoltà di eseguire indagini neurofisiologiche durante il sonno ed esami bioptici su questi muscoli
hanno finora permesso di condurre solo un limitato numero di studi. I risultati sembrano però confermare un’anomala riduzione, durante le apnee, sia dell’attività muscolare tonica che dei riflessi inspiratori di dilatazione della faringe sostenuti prevalentemente dalla contrazione del muscolo genioglosso. La tipizzazione fibrale del muscolo costrittore medio della faringe ha inoltre evidenziato, nei russatori abituali,
una ridotta proporzione di fibre muscolari di tipo 1, cioè di fibre con
funzione tonica.
Si può quindi concludere che l’OSA si presenta come una sindrome multifattoriale a cui contribuiscono sia fattori anatomici che funzionali. Oltre alla fisiologica riduzione dell’attività dei muscoli delle prime vie aeree indotta dal sonno, operano nei singoli casi fattori anatomici e funzionali patologici variamente combinati e spesso multipli, sia in
veste di fattori primitivi che secondari.
Diagnosi differenziale
L’OSA va distinta da tutti gli altri disturbi del sonno che si presentano con sonnolenza diurna, ma senza apnee morfeiche: ipersonnia idiopatica, narcolessia, ipersonnie ricorrenti, ipersonnia post-traumatica, ipersonnie secondarie a disturbi psichiatrici. Non bisogna però dimenticare che i pazienti con forme lievi, specie se anziani, possono lamentare insonnia.
L’associazione di sonnolenza diurna o talvolta di insonnia con russamento abituale di vecchia data, secchezza delle fauci durante la notte e al risveglio mattutino, ed eventuale obesità è per lo più sufficiente per un corretto orientamento diagnostico. Il rilievo di apnee morfeiche da parte dei familiari rappresenta un’ ulteriore conferma, ma non sempre è disponibile.
Particolare attenzione va rivolta alla diagnosi dell ‘OSA infantile che si presenta spesso con sintomi specifici (russamento e sonnolenza) meno evidenti che nell’adulto. Le difficoltà di apprendimento, lo scarso rendimento scolastico, le anomalie comportamentali e il ritardo dello sviluppo fisico devono far nascere il sospetto di OSA, specie se associati a facies adenoidea e petto scavato.
Non va infine dimenticato che esistono OSA sintomatiche di malattie neuromuscolari, di lesioni del sistema nervoso centrale, di endocrinopatie e di deformazioni della gabbia toracica.
Trattamento
I possibili trattamento OSA sono riportati nel seguente schema:
TERAPIA MEDICA
- astensione da alcol e farmaci depressori del SNC;
- dimagrimento (in caso di obesità).
TERAPIA CHIRURGICA DELL’OBESITÀ
- gastroriduzione;
- bypass intestinale.
TERAPIA CHIRURGICA DEI FATTORI ANATOMICI PRIMITIVI E SECONDARI
Chirurgia nasale
- settoplastica;
- turbinectomia;
- polipectomia;
- adenoidectomia.
Chirurgia faringea
- tonsillectomia palatina;
- uvolopalatofaringoplastica parziale o completa;
- tonsillectomia linguale.
Chirurgia maxillo-facciale
- avanzamento mandibolare;
- avanzamento maxillo-mandibolare;
- bypass dei fattori stenosanti;
- tracheostomia.
TERAPIA STRUMENTALE
- apparecchi ortodontici;
- CPAP;
- BiPAP.
Terapia medica
Come intuibile dallo schema precedente, nessun farmaco si è finora rivelato efficace sull’OSA. L’approccio medico al trattamento di questa sindrome è limitato all’astensione dall’alcol e dai farmaci depressori del sistema nervoso centrale, nonché al dimagrimento dei pazienti in sovrappeso. Il dimagrimento può essere ottenuto con una dieta appropriata o, nei pazienti gravi molto obesi e poco collaboranti, con interventi chirurgici di gastroriduzione o di bypass intestinale. Il dimagrimento da solo è efficace in circa la metà dei pazienti.
Terapia chirurgica
La terapia chirurgica è rivolta a correggere i fattori anatomici primitivi e secondari che determinano stenosi delle vie aeree superiori. Il tipo di intervento o di interventi va naturalmente scelto caso per caso in base alle caratteristiche anatomiche dei singoli pazienti. Le opzioni vanno dagli interventi di chirurgia nasale a quelli di chirurgia faringea applicata ai tessuti molli fino ai più complicati interventi di chirurgia maxillo-facciale. La corretta selezione dei pazienti condiziona pesantemente i risultati ottenibili con i diversi interventi chirurgici.
Nei bambini l’adenotonsillectomia non va procrastinata fino ai 5-6 anni, come tradizionalmente si sostiene, ma deve essere eseguita appena le difficoltà respiratorie notturne si presentano, qualsiasi sia la loro età. In alcuni bambini anche le deviazioni del setto nasale e l’ipertrofia dei turbinati rappresentano una componente ostruttiva rilevante. A differenza di quanto avveniva fino a pochi anni fa, è ora possibile correggerle in età prepuberale.
La tracheostomia, usata negli anni ’70 per i casi più gravi con importante coinvolgimento cardiaco, trova oggi rarissime applicazioni in quanto sostituita dalla terapia strumentale mediante pressione positiva continua per via nasale.
Terapia strumentale
Gli apparecchi ortodontici, che mantengono la mandibola lievemente avanzata o impediscono la retrocaduta della lingua, possono risultare utili nei casi non gravi.
Quando il dimagrimento non è ottenibile o risulta inefficace oppure quando le prospettive chirurgiche non sono buone o il paziente rifiuta l’intervento, è possibile ricorrere ad un trattamento strumentale basato sull’applicazione di pressione positiva continua all’aria respiratoria (CPAP: continuous positive air pressure) per via nasale: un piccolo e silenzioso compressore viene collegato attraverso un tubo di plastica ad una mascherina automodellante che copre il naso del paziente durante la notte. L’uso di questo semplice apparecchio consente di ottenere un modesto aumento della pressione dell’aria che entra nelle vie aeree superiori e di impedire così il collabimento delle strutture molli faringee quando si crea il risucchio endotoracico durante l’inspirazione. L’uso della CPAP può essere utile anche in attesa dei risultati del dimagrimento o dell’intervento chi- rurgico, specie nei casi gravi. Attualmente, il miglioramento del materiale della mascherina, che è stato reso più morbido, e l’introduzione di un sistema di umidificazione dell’aria inspirata in grado di evitare la secchezza della mucosa nasale e faringea, contribuiscono non poco a rendere questi apparecchi ben tollerati. Gli apparecchi dell’ultima generazione presentano un altro artificio tecnico che li rende ancor meglio accetti: il lento e progressivo aumento della pressione somministrata così da permettere al paziente un graduale adattamento ad essa. E’ stato messo in commercio anche un apparecchio (BiPAP) che permette di ottenere una pressione differenziata durante la fase inspiratoria (più alta) e durante quella espiratoria (meno alta) con conseguente scomparsa delle difficoltà espiratorie nei casi in cui la pressione deve essere mantenuta sopra i 10 cmH20. Sia per la CPAP che per la BiPAP le pressioni da somministrare vanno stabilite per i singoli pazienti nel corso di un’apposita polisonnografia nel laboratorio del sonno.
Leggi anche:
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Insonnia e apnee notturne: rischio di incidenti stradali triplicato
- Colpo di sonno improvviso alla guida: cause, conseguenze, rimedi
- Cataplessia: significato, cause e cura
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Quante ore per notte devi dormire per essere riposato e stare bene?
- Per quanto tempo si può rimanere svegli senza impazzire o morire?
- Cos’è è il sonno, a che serve e perché è così importante dormire?
- Terapia non farmacologica dell’insonnia: dormire bene senza farmaci
- Farmaci sedativo-ipnotici usati per il trattamento di ansia ed insonnia
- Farmaci ipnotici per l’insonnia: quando usarli e quale scegliere
- Farmaci ipnotici: effetti indesiderati, rischi, sospensione, insonnia rebound
- Igiene del sonno: come aumentarla per dormire bene ed evitare l’insonnia
- Orologio biologico e disordini del ritmo circadiano sonno-veglia
- Ritmo circadiano: caratteristiche, durata, luce e melatonina
- Orologio biologico: come funziona e perché è importante
- Jet lag: cos’è, quanto dura, sintomi, rimedi e melatonina
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Disordini del ritmo circadiano: sindrome della fase di sonno ritardata
- Disordini del ritmo circadiano: sindrome della fase di sonno anticipata
- Disordini del ritmo circadiano: sindrome ipernictemerale
- Disordini del ritmo circadiano: sindrome del ritmo sonno-veglia irregolare
- Sindrome dei turnisti: l’orario di lavoro non rispetta il ritmo circadiano
- Jet lag e sindrome da salto di fusi orari: cause e terapie
- Come cambia la temperatura corporea durante la giornata?
- Come cambia la temperatura corporea in base alla sede di misurazione?
- Come cambia la temperatura basale in base al ciclo mestruale?
- Sindrome da movimenti periodici delle gambe durante il sonno (PLMS)
- Sindrome delle gambe senza riposo e insonnia: sintomi e terapie
- Sindrome da sonno insufficiente: sintomi, diagnosi, evoluzione e terapie
- Insonnia psicofisiologica, sintomi, diagnosi e trattamento
- Insonnia da errata percezione del sonno (pseudoinsonnia): sintomi, diagnosi, cure
- Insonnia idiopatica: sintomi, diagnosi, conseguenze e cure
- Insonnia da allergia alimentare: sintomi, diagnosi e trattamento
- Insonnia da altitudine: cause, sintomi, diagnosi e terapia
- Insonnia da assunzione di cibo o bevande durante la notte nell’adulto
- Disturbo del sonno da adattamento: l’insonnia causata da eventi stressanti
- Sostanze ad azione stimolante sul sistema nervoso centrale che causano insonnia
- Sostanze che causano depressione del sistema nervoso centrale e insonnia
- Sostanze che causano insonnia: alcol, farmaci, metalli pesanti, inquinanti
- I diversi tipi di insonnia causati da patologie psichiatriche
- Insonnia da disturbi d’ansia, attacchi di panico, fobie, disturbo ossessivo compulsivo, stress post traumatico
- Insonnia da depressione (insonnia depressiva): sintomi e terapie
- Insonnia nel paziente con sindrome maniacale: sintomi e cure
- Insonnia nel paziente con schizofrenia: sintomi e trattamento
- Insonnia da inadeguata igiene del sonno nell’adulto: sintomi e cure
- Insonnia familiare fatale: diagnosi, trasmissione, cause, cure
- Disturbi dell’inizio del sonno “per associazione” nei bambini
- Insonnia e disturbo del sonno “limit setting” nei bambini
- Insonnia da assunzione di cibo o bevande durante la notte nel bambino
- Insonnia da inadeguata igiene del sonno in neonato, bambino e adolescente
- Terrore notturno in adulti e bambini: cause psicologiche, epilessia, cure
- Psicoterapia, suggestione, ipnosi, meloterapia e training autogeno nell’insonnia
- Biofeedback nel trattamento non farmacologico dell’insonnia
- Cronoterapia nel trattamento non farmacologico dell’insonnia
- Fototerapia nel trattamento non farmacologico dell’insonnia
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Vi insegno le 12 regole d’oro per battere l’insonnia ed avere un sonno perfetto
- Valeriana in medicina: proprietà terapeutiche, fa male, controindicazioni
- E tu di che insonnia soffri? I cinque disturbi più frequenti sotto le coperte
- Come rilassarsi velocemente la sera subito prima di dormire in 20 passi
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Disturbo ossessivo compulsivo: il trattamento con farmaci e terapia cognitivo-comportamentale è la migliore scelta
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Le dieci cose che sicuramente non sai sui sogni
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Che cos’è un “sogno lucido”?
- Sindrome delle gambe senza riposo: cause, sintomi, diagnosi, terapia
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Ipersonnia primaria e secondaria: cause, sintomi e rimedi
- Indossi sempre lo stesso pigiama? Ecco quali sono i rischi per la tua salute
- Mal d’auto, di mare, d’aereo: cinetosi, rimedi e farmaci per bambini ed adulti
- Dimmi come dormi e ti dirò chi sei
- Dormire senza struccarsi invecchia la pelle di dieci anni
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- La donna deve dormire più dell’uomo: il cervello di lei lavora più di quello di lui
- Dormire poco fa ingrassare o dimagrire?
- Dormire col proprio cane fa riposare meglio
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Sono un sonnambulo: cause, sintomi, diagnosi e terapie
- Dormire dopo pranzo: la pennichella fa bene o male alla salute?
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Le 5 erezioni che ha l’uomo di notte: la tumescenza peniena notturna
- Troppo caldo per prendere sonno: i 14 trucchi per dormire bene in estate
- “Dottore, sono un sonnambulo del sesso!”
- Dormire col climatizzatore o il ventilatore fa male? Gli errori da non commettere
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Sbadigliamo per sonno o per noia? Entrambe le risposte sono sbagliate
- Tumescenza peniena notturna, ovvero: le cinque erezioni che ha l’uomo di notte mentre dorme
- Mal di testa, sonnolenza, depressione, insonnia? E’ la sindrome di astinenza da caffeina
- La dieta per dormire bene, combattere l’insonnia e svegliarsi la mattina riposati
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Chi non riesce ad alzarsi presto la mattina è più intelligente e creativo
- Usare lo smartphone a letto prima di andare a dormire potrebbe ucciderti
- Differenze tra fase REM e NON REM del sonno
- Diventare più belli? basta dormirci su, ti spiego come!
- Stress: non basta dormire nel weekend per recuperare
- Beth, la “bella addormentata” esiste davvero
- Le cinque regole d’oro per dormire bene
- Bambini: meno dormono e più mangiano
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ora solare, questa notte si cambia: a che ora e come spostare le lancette?
- Ora solare: cosa cambia nel nostro corpo (e nel nostro portafoglio)
- Male da ora solare: il drammatico primo lunedì dopo il cambio dell’orario
- Ora legale: quali sono gli effetti sul nostro corpo? Aumentano ictus e infarti, ma calano incidenti stradali
- Da ora solare a ora legale: come comportarsi coi bambini
- Nevrastenia (esaurimento nervoso): cause, diagnosi, cure
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Scuola psicoanalitica (psicodinamica): l’efficacia della psicoanalisi
- Psicoterapia adleriana (o individualpsicologica)
- Psicoterapia cognitivo-comportamentale: lo schema comportamentale diventa sintomo
- Psicoterapia sistemico-relazionale: la famiglia converge sul paziente
- Psicoterapia psicosintetica: l’allontanamento dal Sé transpersonale
- Psicoterapia ericksoniana: l’ipnoterapia
- Psicoterapia funzionale: le alterazioni dei meccanismi psicofisiologici
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Sistema nervoso: com’è fatto, a che serve e come funziona
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
