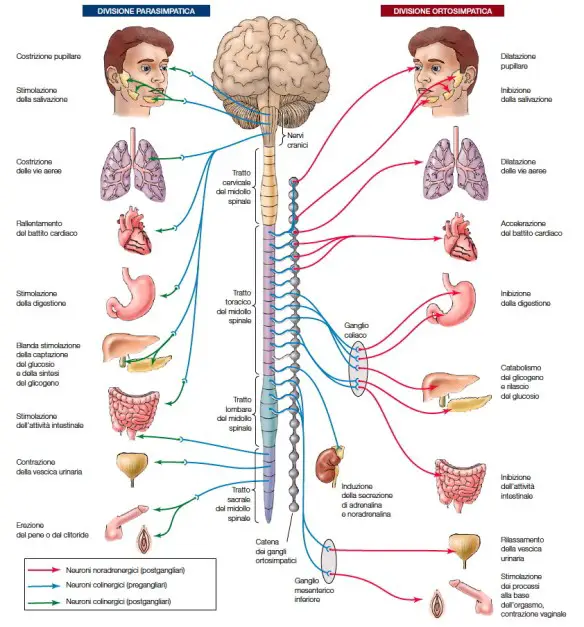
 L’attività del sistema nervoso autonomo regola la frequenza cardiaca e la risposta contrattile del cuore alle esigenze dei tessuti periferici attraverso la circolazione periferica. I due maggiori tipi di sistema nervoso autonomo sono:
L’attività del sistema nervoso autonomo regola la frequenza cardiaca e la risposta contrattile del cuore alle esigenze dei tessuti periferici attraverso la circolazione periferica. I due maggiori tipi di sistema nervoso autonomo sono:
- sistema adrenergico o sistema eccitatorio;
- sistema colinergico o sistema inibitorio.
Il sistema adrenergico libera due trasmettitori:
- epinefrina (o “adrenalina”);
- norepinefrina (o “noradrenalina”).
Il solo neurotrasmettitore colinergico è invece l’acetilcolina.
Ognuno di questi neurotrasmettitori presenta effetti diversi sul cuore e sulla circolazione:
- l’epinefrina stimola i recettori β-adrenergici cardiaci in modo da aumentare frequenza cardiaca e forza contrattile; l’epinefrina induce anche dilatazione delle arteriole tramite i recettori β-adrenergici. Sebbene la norepinefrina circolante stimoli i recettori β1 a livello locale, il rilascio di norepinefrina in risposta ad una stimolazione α-adrenergica esercita un potente effetto vasocostrittore arteriolare.
- l’acetilcolina, neurotrasmettitore del sistema nervoso parasimpatico, agisce diminuendo la frequenza cardiaca e, fino ad un certo livello, la forza contrattile ventricolare. Si tratta di un vasodilatatore arteriolare che agisce tramite rilascio di ossido nitrico da parte dell’endotelio vascolare integro.
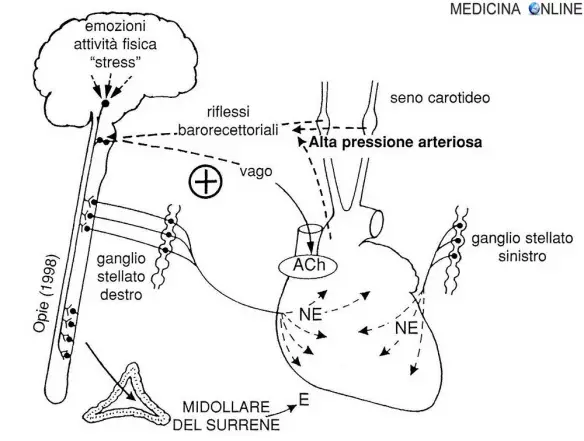
Figura 1
Fig. 1 – Ruolo del sistema nervoso autonomo, simpatico e parasimpatico, nel controllo del cuore. La stimolazione simpatica adrenergica è ottenuta tramite il neurotrasmettitore norepinefrina (NE), rilasciato dalle terminazioni nervose (varicosità nervose) delle fibre postgangliari che originano dal ganglio stellato sinistro o destro, e tramite l’epinefrina (E) escreta dalla midollare del surrene. NE o E agiscono sui recettori β adrenergici cardiaci, per lo più β1. Il sistema parasirnpatico, o colinergico, agisce tramite il nervo vago rilasciando acetilcolina (ACh) che in generale si oppone agli effetti della stimolazione simpatica. Per mantenere la pressione arteriosa entro limiti normali ci sono i baroriflessi, che rispondono ai cambiamenti di pressione del seno carotideo o nell’arco aortico, strutture anatomiche schematizzate nel disegno. Se c’è improvvisa ipertensione, i baro riflessi mediano l’incremento del tono vagale che riduce la frequenza cardiaca, la gittata cardiaca e le resistenze periferiche (vedi Fig. 3). Eventi
contrari si manifestano quando la pressione arteriosa è troppo bassa, come nell’insufficienza cardiaca congestizia, in cui i baro riflessi mediano l’attivazione adrenergica.

Figura 2
Fig. 2 Meccanismi della stimolazione simpatica. Tali meccanismi agiscono attraverso 1) un insieme di cellule nervose (ganglio stellato destro) al fine di aumentare il rilascio di norepinefrina (NE) a livello del nodo del seno (SA) e del nodo atrioventricolare (AV); 2) un altro gruppo di cellule nervose, ganglio stellato sinistro, al fine di aumentare il rila-
scio di NE nel ventri colo sinistro; 3) la midollare del surrene che libera l’epinefrina (E) a livello cardiaco. I recettori stimolati sono i recettori β-adrenergici. Come conseguenza di tali stimolazioni, la frequenza cardiaca, la conduzione dell’impulso attraverso il nodo AV e il sistema di conduzione e la forza di contrazione risultano aumentate.
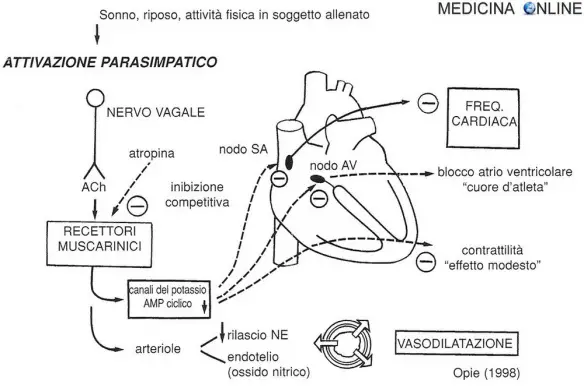
Figura 3
Fig. 3 – Il sistema parasimpatico o colinergico, agendo attraverso i recettori muscarinici, presenta effetti inibitori sul cuore. Il maggiore sito di azione cardiaco del sistema parasimpatico risulta essere il nodo senoatriale (SA), dove riduce la frequenza cardiaca in contrasto alla stimolazione simpatica (vedi Fig. 2). Altri effetti parasimpatici
considerati minori includono l’inibizione del nodo atrioventricolare (AV) e un parziale effetto inibitorio sulla forza contrattile. Negli atleti allenati, l’attività parasimpatica aumenta per rallentare la frequenza cardiaca. In allenamento, il nodo AV può risultare inibito e, in tal modo, bloccare la conduzione dell’impulso del nodo SA ai ventricoli, un
esempio di blocco AV.
Sistema nervoso autonomo (SNA)
Leggi anche:
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Sistema nervoso simpatico (ortosimpatico): funzioni
- Sistema nervoso parasimpatico: funzioni
Baroriflessi
I baroriflessi sono molto importanti nel regolare l’azione del cuore: quando la pressione arteriosa è bassa, i baroriflessi sono stimolati ad attivare la vasocostrizione adrenergica e ad aumentare la frequenza cardiaca; modificazioni contrarie si verificano quando la pressione arteriosa è troppo alta, ad esempio dopo somministrazione sperimentale di norepinefrina.
Quando la pressione arteriosa aumenta eccessivamente, cellule baro-sensibili presenti nell’arco aortico e nelle arterie carotidi (in una piccola dilatazione chiamata seno carotideo) rispondono con impulsi che convergono nei siti di coordinazione centrale (il centro vasomotorio) che, successivamente, diramano stimoli vagali ad effetto cronotropo negativo i quali, a loro volta, ridurranno la gittata cardiaca con conseguente ritorno della pressione arteriosa a valori di normalità:
- pressione arteriosa aumentata;
- barorecettori;
- centro vasomotorio;
- stimolazione vagale;
- frequenza cardiaca diminuita;
- pressione arteriosa diminuita a valori appropriati.
Questa sequenza spiega il riflesso bradicardico che può verificarsi durante un improvviso aumento di pressione arteriosa come risultato della stimolazione barocettoriale in risposta alla vasocostrizione periferica n-adrenergica, conseguente alla somministrazione di norepinefrina.
Un’interessante applicazione dei meccanismi di controllo barocettoriale è l’utilizzo del massaggio del seno carotideo nella terapia di alcuni tipi di tachicardia sopraventricolare. La stimolazione manuale esterna dei meccanocettori del seno carotideo provoca stimoli afferenti che raggiungono il nucleo del vago per stimolare la via efferente, così che si verifichi un aumento dell’inibizione vagale sia del nodo del seno che di quello atrioventricolare, che, a sua volta, tende ad interrompere la tachicardia.
Cuore nell’esercizio fisico
Durante l’ esercizio fisico, l’attività del sistema nervoso autonomo aumenta determinando un incremento della frequenza cardiaca e della contrattilità e maggiore gittata cardiaca. Il sangue viene quindi ridistribuito ai tessuti secondo le necessità. Una maggiore quantità di sangue viene richiesta dal miocardio e dal muscolo scheletrico, per cui le arteriole che irrorano questi tessuti si dilatano durante l’esecuzione dell’esercizio. D’altra parte, le arteriole che irrorano quei tessuti (come il rene) che non necessitano, durante l’esercizio, di una maggiore quantità di sangue si vasocostringono.
Resistenze vascolari periferiche
Il cuore svolge la sua azione di pompa contro le resistenze vascolari periferiche, determinate dalle arteriole muscolari di piccolo calibro. È la loro costrizione o dilatazione responsabile dell’aumento o della diminuzione delle resistenze vascolari periferiche, in quanto la resistenza è inversamente proporzionale alla quarta potenza del raggio (legge di Poiseuille). Dunque, anche solo piccole modificazioni del raggio arteriolare determinano importanti conseguenze.
Le resistenze vascolari periferiche sono influenzate sia dal sistema nervoso autonomo che da messaggeri locali. Per esempio, la norepinefrina rilasciata dalle terminazioni nervose del sistema nervoso simpatico è vasocostrittrice, mentre i messaggeri locali come l’adenosina e l’ossido nitrico sono vasodilatatori. La formazione di questi messaggeri locali può spiegare la vasodilatazione arteriolare durante l’esercizio fisico responsabile di una maggiore irrorazione dei tessuti muscolari in attività, ed è di aiuto nella diminuzione della pressione arteriosa, evitando con ciò l’eccessiva risposta ipertensiva che si verifica durante l’esercizio.
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Viaggio dell’impulso cardiaco all’interno del cuore
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come leggere un elettrocardiogramma in modo semplice
- Come si muove il sangue all’interno del cuore e nel corpo?
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Non riesco a controllare la pressione arteriosa alta
- Cosa fare in caso di picco di pressione arteriosa elevato?
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Qual è la differenza tra arteria e vena?
- Differenza tra angina stabile ed instabile
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Tumori del mediastino: timomi e neurinomi, sintomi e cure
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Mediastinite acuta, cronica e fulminante: diagnosi, sintomi e cura
- Massa mediastinica: sintomi, cause, localizzazione, terapie
- Pericardite fulminante e cronica: ECG, cura, contagio
- Cardiomegalia: sintomi, congenita, cura, diagnosi con RX
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra cuore e miocardio
- Versamento pericardico lieve moderato severo: cura e riassorbimento
- Differenze tra pericardio fibroso, sieroso, viscerale, parietale, liquor pericardico
- Gli strati del cuore dalla cavità cardiaca al pericardio SCHEMA
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
