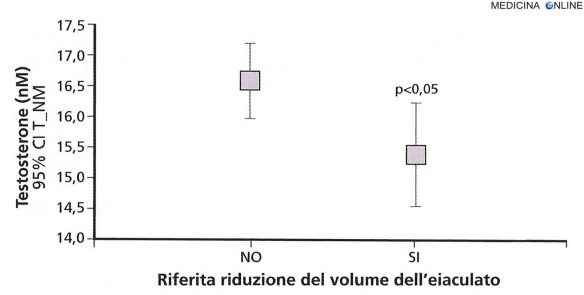
Relazione tra livelli di testosterone e riferita presenza di riduzione del volume dell’eiaculato
La riduzione del volume dell’eiaculato (ipoposia) è un segno accusato frequentemente da pazienti di un ambulatorio andrologico: in genere circa un terzo dei pazienti che ha problemi eiaculatori, lamenta un ridotto volume del liquido seminale. L’ipoposia consiste in una variabile riduzione della fuoriuscita anterograda dell’eiaculato fino all’aneiaculazione, di solito in presenza di una conservata funzione orgasmica. Una modesta riduzione del volume dell’eiaculato si associa usualmente al processo della senescenza. Può essere conseguente ad una diminuita attività delle ghiandole accessorie, la cui attività è testosterone-dipendente. Come si può vedere nella figura in alto nell’articolo, i livelli di testosterone plasmatici sono significativamente ridotti in pazienti con riferita riduzione del volume
dell’eiaculato. D’altra parte il sintomo può essere dovuto anche ad una incapacità alla corretta emissione anterograda dell’ eiaculato, che si riversa in vescica per un’incontinenza della struttura sfinterica del collo (eiaculazione retrograda). L’eiaculazione retrograda può infatti essere dovuta a danni del collo vescicale funzionali (farmaci anti-adrenergici, in particolare al bloccanti usati per la terapia dell’ipertrofia prostatica benigna) o strutturali o dei meccanismi di controllo neurologico dell’eiaculazione.
Nella nostra casistica il sintomo riduzione dell’eiaculato si associava significativamente con interventi chirurgici sulla pelvi e col diabete mellito, probabilmente a causa della neuropatia autonomica, anche quando queste condizioni venivano corrette per età del paziente. L’ER è infatti un frequente postumo di interventi sul bacino quali l’incisione chirurgica del collo vescica le, la prostatectomia, l’ablazione del retto, la linfadenectomia retroperitoneale. In questi casi si può avere un danno variabile all’eiaculazione che può essere virtualmente assente (eiaculazione secca nella prostatectomia radicale che si accompagna alla rimozione anche delle vescichette seminali) o parzialmente retrograda (prostatectomia transuretrale). Spesso questi interventi sono fatti sull’anziano per patologie maligne o comunque gravi, e questi pazienti sono, in genere, poco interessati alla fertilità. Quindi vanno solamente rassicurati, perché la reazione orgasmica è conservata. A volte, invece, avvengono anche in pazienti giovani sottoposti a linfadenectomia retroperitoneale per tumori del testicolo.
La linfadenectomia retroperitoneale risparmiante i nervi (nerve-sparing) è una tecnica chirurgica introdotta alla fine degli anni ottanta atta a preservare i nervi postgangliari originatisi dalla catena simpatica lombare e può dare risultati buoni in pazienti selezionati. La mancata informazione sul possibile danno eiaculatorio può comunque avere una grande importanza medico-legale, qualora la fertilità sia desiderata.
La neuropatia autonomica diabetica si accompagna spesso a disturbi eiaculatori, che comprendono l’eiaculazione retrograda fino all’aneiaculazione. Spesso questo quadro si verifica nell’anziano che, come abbiamo già detto, va solamente rassicurato. Un problema molto più importante è quello che deriva dai traumi spinali perché i traumi colpiscono spesso soggetti con un potenziale desiderio riproduttivo.
In Italia i maschi affetti da trauma spinale sono circa 80.000 e la maggior parte sono giovani. I danni da trauma spinale includono problemi erettili ed eiaculatori e possono essere anche permanenti in caso di lesioni dei centri toraco-lombari. In una certa percentuale di casi, il problema eiaculatorio può essere risolto con l’elettroeiaculazione e/o con l’eiaculazione vibratoria e la susseguente ART. Purtroppo la qualità del seme così ottenuto non è sempre molto buona e questo per ragioni poco chiare. Anche se vi può essere un certo grado di ipogonadismo susseguente al trauma o una maggiore facilità di
infezione genito-urinaria, queste non giustificano il danno seminale.
Un’altra possibile concausa al danno seminale è stata identificata nella posizione obbligata che questi pazienti sono costretti ad assumere nella seggiola a rotelle. Tale posizione può determinare una relativa ipertermia scrotale. È possibile poi che la denervazione di per sé (e la conseguente alterata motilità del TGM) determini la cattiva qualità del seme.
La qualità del seme sembra migliore quando è possibile facilitare l’eiaculazione con la stimolazione vibratoria, ma questo è possibile solo quando il circuito del riflesso bulbocavernoso è conservato, cioè quando la lesione è superiore a T10-L3. In questi casi inoltre l’eiaculazione è spesso anterograda. Il prelievo diretto degli spermatozoi dal testicolo o dall’epididimo rappresenta un’altra alternativa per il recupero di spermatozoi da questi pazienti, ma tali procedure sono obbligatoriamente associate a fertilizzazione “in vitro” e quindi risultano oltreché traumatiche anche molto costose.
La terapia dell’eiaculazione retrograda si basa, quando possibile, sull’estrazione dalla vescica di spermatozoi validi al fine di una riproduzione assistita (ART). La vescica viene cateterizzata al fine di infondere una soluzione salina tamponata e di garantire il recupero post-eiaculatorio della mistura contenente spermatozoi. La procedura è valida, ma risulta però relativamente invasiva e poco gradita dai pazienti. Un modo più semplice è quello di alcalinizzare le urine facendo bere al paziente mezzo litro di acqua contenente alcuni grammi di bicarbonato due ore prima dell’eiaculazione. Dopo l’eiaculazione, l’urina viene raccolta e gli spermatozoi isolati e utilizzati per ART. Alternativamente, possono essere usati farmaci che aumentano la trasmissione simpatica (fenilpropanolamina 25 mg per os due volte al giorno; oxedrina 15-60 mg i.v.) o che inibiscono la trasmissione parasimpatica (bromofeniramina maleato 8 mg per os due volte al giorno). Buoni risultati sono stati descritti con l’imipramina (25-50 mg/die),
iniziando una settimana prima dell’attesa ovulazione della partner.
Leggi anche:
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Ipoposia: quando lo sperma è troppo poco. Come aumentare la quantità di eiaculato
- Spermiogramma: come fare, astinenza, valori risultati e costo
- Astenospermia: spermiogramma, spermatozoi deboli e loro motilità
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Come funziona una eiaculazione? Due eiaculazioni consecutive sono possibili?
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- “Dottore il mio uomo non viene”: cause e terapie per eiaculazione ritardata ed assente
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Quanto a lungo può durare una erezione del pene?
- Dove viene prodotto lo sperma nel corpo umano?
- Cosa contiene lo sperma?
- Come cambia lo sperma negli anni? Quantità, consistenza ed altre caratteristiche
- Liquido seminale (sperma) trasparente ed acquoso: cause e cure
- Quanto sperma viene emesso con una singola eiaculazione?
- Quanti spermatozoi vengono emessi con una singola eiaculazione?
- Differenza tra eiaculazione retrograda e aneiaculazione
- Eiaculazione retrograda: cure e complicanze fisiche e psicologiche
- Come avere la più potente erezione della tua vita senza farmaci
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Tutte le terapie della disfunzione erettile (impotenza)
- Tutti i farmaci usati nella disfunzione erettile
- Differenza tra spermatorrea, eiaculazione, polluzione
- Spermatorrea: la perdita involontaria di sperma senza eccitazione sessuale
- Polluzione notturna maschile e femminile: cos’è e perché avviene
- La disfunzione erettile e sue ripercussioni nella coppia
- Terapia psicosessuale nella disfunzione erettile
- Mancata erezione da ansia da prestazione: 24 modi per combatterla
- Vincere l’ansia da prestazione sessuale con il sano egoismo
- Tecniche mentali per sconfiggere l’ansia da prestazione sessuale
- Ansia da prestazione sessuale: cos’è e come combatterla
- Ansia da prestazione sessuale: come sconfiggerla per sempre?
- Ansia da prestazione femminile: perché viene e come si supera?
- Ecografia dinamica peniena: a che serve e come si svolge l’esame?
- Disfunzione erettile: terapia con farmaco iniettato nel pene, durata erezione, effetti collaterali
- Disfunzione erettile: alprostadil per via transuretrale (MUSE®)
- Disfunzione erettile: terapia con vacuum device (dispositivo sottovuoto)
- Disfunzione erettile: impianto chirurgico di protesi peniena
- Com’è fatta e come funziona una protesi peniena idraulica
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Anamnesi medica e sessuologica nella diagnosi della disfunzione erettile
- Esame obiettivo nella diagnosi della disfunzione erettile
- Accertamenti ematochimici e ormonali nella diagnosi della disfunzione erettile
- Iniezione di alprostadil (PGE1) nella diagnosi della disfunzione erettile
- Disfunzione erettile: registrazione delle erezioni con erettometria notturna (Rigiscan®)
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- Disfunzione erettile: ecografia colordoppler dinamica del pene
- Disfunzione erettile: arteriografia, cavernosometria, cavernosografia, esami neurofisiologici
- Crisi di mezza età maschile: sintomi, quanto dura, depressione
- Crisi di mezza età maschile: come superarla?
- Differenza tra la crisi di mezza età maschile e femminile
- Come confortare vostro marito durante la crisi di mezza età
- Crisi di mezza età maschile: come influisce sul matrimonio e come superarla?
- Differenze tra menopausa ed andropausa: come cambia la sessualità nell’uomo e nella donna
- Andropausa (menopausa maschile): cos’è, a che età, sintomi e cura
- Andropausa precoce: quali sono i sintomi ed i rimedi
- Aumentare la lunghezza del pene e potenziare erezione e piacere sessuale senza chirurgia
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti
- Disfunzione erettile (impotenza): cause, prevenzione e cure
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Integratori per aumentare l’erezione e combattere la disfunzione erettile
- Meglio Viagra, Cialis, o Levitra per trattare la disfunzione erettile? Un utile confronto tra i tre farmaci
- La qualità dell’erezione del pene determina il grado di piacere femminile?
- I farmaci per la disfunzione erettile determinano subito erezione?
- Citrullina: alimenti, integratore, a cosa serve, erezione, bodybuilding, dose
- Ginseng: proprietà, dosaggio, controindicazioni, effetti collaterali
- Ginkgo biloba: a cosa serve, indicazioni, dosaggio, effetti collaterali
- Maca peruviana: dosaggio, proprietà, fertilità, dimagrire, controindicazioni
- Come misurare correttamente la lunghezza del pene
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Com’è fatta e come funziona una protesi peniena idraulica
- Cosa NON devi assolutamente fare prima di un rapporto sessuale
- Le 7 cose che ti succedono quando sei eccitato senza che tu te ne renda conto
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Zone erogene femminili: scopri i punti insospettabili che le danno piacere
- L’uomo costretto ad amputare il pene a causa di un’overdose di Viagra
- Come funziona l’erezione del pene?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Erezioni del mattino: che indicano? Devono essere sempre presenti?
- Erezioni notturne involontarie, frequenti e continue: cosa indicano?
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Erezione del pene: come mantenerla più a lungo possibile
- Erezione maschile: durata media con e senza stimolazione
- Erezione maschile: quando avviene
- Erezione del pene: come provocarla
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Tefina, il Viagra al femminile per le donne che faticano a raggiungere l’orgasmo
- Quando manca l’orgasmo
- Curare la disfunzione erettile (impotenza) con l’esercizio fisico e l’alimentazione
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- L’erezione deve essere rigida dall’inizio alla fine del rapporto sessuale?
- Qual è il record mondiale di masturbazione maschile?
- Qual è il record di distanza per uno schizzo di sperma?
- Prima volta e sesso: consigli su come introdurre il pene in vagina
- Fino a che eta l’uomo può avere erezioni?
- I farmaci per la disfunzione erettile sono pericolosi per il cuore?
- Il varicocele può avere conseguenze sulla attività sessuale?
- Esistono cibi in grado di migliorare davvero la prestazione sessuale?
- Quali farmaci possono danneggiare l’erezione?
- Fumo ed alcool causano disfunzione erettile (impotenza)?
- I farmaci contro l’impotenza comprati su internet sono sicuri?
- Ciclismo e bicicletta possono causare disfunzione erettile?
- Le dimensioni del pene determinano il grado di piacere femminile?
- L’eiaculazione precoce è un sintomo di disfunzione erettile?
- Yoni: il massaggio vaginale per raggiungere il benessere psicofisico
- Lingam, il massaggio tantrico del pene
- Massaggio tantra: cos’è e come si fa?
- Kundalini: il massaggio tantra dei genitali
- Il pene può essere allungato o no?
- Il pene è un muscolo o no? Cos’è il pene?
- Si inserisce 15 aghi nel pene: “Non riuscivo a smettere, mi dava piacere”
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Fino a che età un uomo può avere figli?
- Misurare la lunghezza del pene: l’errore di premere sul pube
- Come misurare correttamente la circonferenza del pene
- Quali sono le misure medie della circonferenza del pene?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
