 Con “parasonnia” (in inglese “parasomnia”) in medicina del sonno si indica un gruppo di disturbi del sonno caratterizzati da comportamenti anomali durante il sonno, più frequenti tra i bambini. Di seguito riportiamo una delle possibili classificazioni delle parasonnie:
Con “parasonnia” (in inglese “parasomnia”) in medicina del sonno si indica un gruppo di disturbi del sonno caratterizzati da comportamenti anomali durante il sonno, più frequenti tra i bambini. Di seguito riportiamo una delle possibili classificazioni delle parasonnie:
- disordini dell’arousal
- risvegli confusionali;
- sonnambulismo;
- pavor nocturnus (terrore notturno);
- disordini della transizione sonno-veglia
- movimenti ritmici in sonno (jactatio capitis);
- sussulti ipnici;
- sonniloquio;
- crampi notturni;
- parasonnie associate al sonno REM
- incubi (sogni a contenuto terrifico o crisi d’ansia in sonno);
- paralisi ipnagogica;
- erezioni dolorose durante il sonno (tumescenza notturna peniena e clitorale);
- arresto sinusale in REM;
- disordini comportamentali in REM;
- altre parasonnie
- bruxismo in sonno;
- enuresi notturna;
- disfagia notturna salivare;
- distonia notturna parossistica;
- morte improvvisa nel sonno (da causa sconosciuta);
- russamento idiopatico;
- sleep apnea infantile;
- sindrome della morte improvvisa del lattante (o “morte in culla” o “SIDS”);
- sindrome da ipoventilazione centrale congenita;
- mioclono benigno neonatale in sonno;
- sexsomnia (sleep sex).
In questo articolo ci occuperemo in particolare della distonia parossistica notturna.
Distonia parossistica notturna
La distonia parossistica notturna, detta anche distonia ipnogenica o episodi
distonico-discinetici del sonno NREM, consiste in un disturbo del sonno caratterizzato dall’occorrenza di automatismi di tipo distonico e discinetico durante il sorino NREM. In alcuni casi è stato descritto un pattern familiare del disturbo. Non esistono fattori noti predisponenti e la prevalenza della distonia parossistica notturna è sconosciuta.
Cause e fattori di rischio
Ancora molto deve essere fatto per conoscere con esattezza l’eziologia di questo disturbo. I vari tipi di crisi riconoscono probabilmente origini diverse. Nelle crisi brevi la semeiologia stereotipata degli attacchi, il riscontro, sebbene in casi sporadici, di anomalie EEGrafiche critiche e intercritiche, nonché l’efficacia terapeutica della carbamazepina fanno propendere per un’origine epilettica a localizzazione frontale, in sede orbitale e mesiale. La ritmicità degli episodi sarebbe correlata probabilmente
ad un’ oscillazione ritmica delle funzioni corticali durante il sonno NREM. Per quanto concerne le crisi protratte e quelle di durata intermedia, sembra più idoneo ipotizzare uno squilibrio chimico-metabolico legato al sonno o da questo scatenato. Queste due forme sarebbero assimilabili, per certi aspetti, alle coreoatetosi parossistiche della veglia descritte da Lance. Anche in queste ultime sarebbero contemplate tre
forme distinte per durata. Quelle a durata intermedia e protratta originerebbero da un’alterazione funzionale dei circuiti corticostriotalamici o corticocerebellotalamici del controllo motorio, la cui proiezione corticale ha sede nel lobo prefrontale.
Sintomi e segni
Gli episodi critici, spesso molto violenti, consistono in movimenti a carattere ballico o coreoatetosico coinvolgenti con varia intensità i quattro arti. Spesso il collo, il capo e il tronco possono risultare affetti da irrigidimento o posture distoniche. La durata delle crisi è variabile, potendo si distinguere essenzialmente tre tipi di attacchi:
- crisi brevi (2 secondi – 2 minuti),
- crisi protratte (3 minuti – 1 ora),
- crisi di durata intermedia (più di 2 minuti, meno di 5).
Le crisi brevi sono relativamente numerose e si ripetono con frequenza quasi periodica durante tutto il sonno NREM. Sono rari i risvegli durante gli episodi; nella norma la transizione a fasi di sonno più leggere. Circa i due terzi dei pazienti che presentano gli attacchi di tipo breve riferiscono sporadiche crisi convulsive generalizzate e bizzarri attacchi diurni caratterizzati dalla complessità delle manifestazioni motorie.
Le crisi protratte sono estremamente rare. La loro frequenza nei pazienti affetti è elevata, plurinotturna. È riportato in letteratura il caso di un paziente in cui tale tipo di crisi ha preceduto di venti anni circa la comparsa di una tipica corea di Huntington. Anche le crisi di durata intermedia sono estremamente rare. Si manifestano con discinesie segmentali, asincrone e aritmiche, che danno ai pazienti il tipico aspetto di una «marionetta». Questi attacchi possono essere provocati mediante stimolazione acustica o tattile. Si presentano anche in veglia a seguito di esercizio fisico prolungato. Anche in questo caso tutte le terapie risultano inefficaci. Sono state poi individuate distonie parossistiche notturne con attacchi ultrabrevi (8 – 20 secondi): i risvegli parossistici. I pazienti affetti sono tormentati ogni notte da improvvisi e ripetuti risvegli seguiti da movimenti ripetitivi e violenti, spesso accompagnati da senso di angoscia. Il ricordo dell’accaduto al risveglio mattutino è incerto, ma netta è la sensazione di aver dormito poco e male.
Esordio
L’età di esordio del disturbo si colloca tra l’infanzia e la quinta decade
di vita, con eguale distribuzione nei due sessi.
Quadro polisonnografico
La poligrafia ci consente di documentare le crisi che si verificano durante il sonno NREM, in particolare nello stadio 2. L’evento motorio è di solito preceduto da una desincronizzazione EEGrafica indicativa di un arousal. I fenomeni motori possono anche essere preceduti da un’apnea centrale, da un rallentamento della frequenza cardiaca e da modifiche del riflesso psicogalvanico. Durante l’episodio l’attività EEGrafica è spesso oscurata da artefatti da movimento e non si osservano attività epilettiformi né prima,
né durante, né dopo l’episodio distonico (vedi immagine in basso).
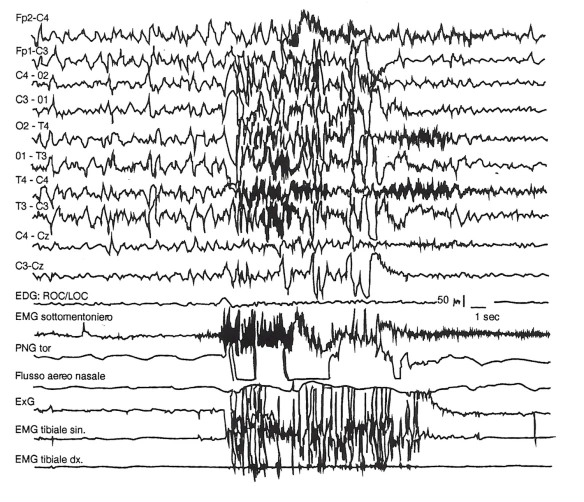
Distonia notturna parossistica. Attacchi brevi in corso di sonno (stadio 3). Si evidenzia un evento della durata di 10 secondi, in cui l’attività EEGrafica è oscurata da artefatti muscolari e da movimento. Al termine dell’episodio il sonno continua in stadio 2.
Esami di laboratorio e di diagnostica per immagini
Il protocollo diagnostico della distonia notturna parossistica prevede una poligrafia notturna, l’EEG basale in veglia e la TAC cerebrale.
Evoluzione
Il disturbo di solito non regredisce spontaneamente e in qualche caso perdura per oltre vent’anni. È descritta la successiva insorgenza di chorea di Huntington.
Diagnosi differenziale
Va posta nei confronti di altre parasonnie quali il pavor nocturnus, il sonnambulismo e i disordini comportamentali in REM, da cui la distonia differisce per la durata degli episodi, le caratteristiche distonico-discinetiche e la frequenza degli episodi stessi. Va ancora posta la diagnosi differenziale con le crisi epilettiche del lobo frontale. La mancanza di riscontro EEGrafico critico e intercritico preclude tale conferma diagnostica. La diagnosi differenziale si impone ancora con la coreoatetosi kinesigenica parossistica e la distonia ipnogenica parossistica familiare.
Terapia farmacologica
La terapia con carbamazepina a basse dosi risulta efficace nelle crisi brevi, riducendo o eliminando gli attacchi nell’80% dei casi. Nel caso di crisi protratte e di durata intermedia i vari approcci terapeutici, ivi compreso quello con farmaci anticonvulsivanti, sono risultati inefficaci.
Leggi anche:
- Erezioni notturne involontarie, frequenti e continue: cosa indicano?
- Terrore notturno in adulti e bambini: cause psicologiche, epilessia, cure
- Bruxismo: sintomi, bite, prevenzione e cura
- Igiene del sonno: come aumentarla per dormire bene ed evitare l’insonnia
- Ipersonnie: tipi, classificazione, cause, sintomi, diagnosi, terapie
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Le 5 erezioni che ha l’uomo di notte: la tumescenza peniena notturna
- Erezioni del mattino: che indicano? Devono essere sempre presenti?
- Tumescenza clitorale notturna: l’erezione del clitoride durante la notte
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Insonnia e apnee notturne: rischio di incidenti stradali triplicato
- Colpo di sonno improvviso alla guida: cause, conseguenze, rimedi
- Cataplessia: significato, cause e cura
- Quante ore per notte devi dormire per essere riposato e stare bene?
- Per quanto tempo si può rimanere svegli senza impazzire o morire?
- Cos’è è il sonno, a che serve e perché è così importante dormire?
- Nicturia: cos’è, cosa la provoca e come si cura
- Terapia non farmacologica dell’insonnia: dormire bene senza farmaci
- Farmaci sedativo-ipnotici usati per il trattamento di ansia ed insonnia
- Farmaci ipnotici per l’insonnia: quando usarli e quale scegliere
- Farmaci ipnotici: effetti indesiderati, rischi, sospensione, insonnia rebound
- Orologio biologico e disordini del ritmo circadiano sonno-veglia
- Ritmo circadiano: caratteristiche, durata, luce e melatonina
- Orologio biologico: come funziona e perché è importante
- Jet lag: cos’è, quanto dura, sintomi, rimedi e melatonina
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Disordini del ritmo circadiano: sindrome della fase di sonno ritardata
- Disordini del ritmo circadiano: sindrome della fase di sonno anticipata
- Disordini del ritmo circadiano: sindrome ipernictemerale
- Disordini del ritmo circadiano: sindrome del ritmo sonno-veglia irregolare
- Sindrome dei turnisti: l’orario di lavoro non rispetta il ritmo circadiano
- Jet lag e sindrome da salto di fusi orari: cause e terapie
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Come cambia la temperatura corporea durante la giornata?
- Come cambia la temperatura corporea in base alla sede di misurazione?
- Come cambia la temperatura basale in base al ciclo mestruale?
- Sindrome da movimenti periodici delle gambe durante il sonno (PLMS)
- Sindrome delle gambe senza riposo e insonnia: sintomi e terapie
- Sindrome da sonno insufficiente: sintomi, diagnosi, evoluzione e terapie
- Insonnia psicofisiologica, sintomi, diagnosi e trattamento
- Insonnia da errata percezione del sonno (pseudoinsonnia): sintomi, diagnosi, cure
- Insonnia idiopatica: sintomi, diagnosi, conseguenze e cure
- Insonnia da allergia alimentare: sintomi, diagnosi e trattamento
- Insonnia da altitudine: cause, sintomi, diagnosi e terapia
- Insonnia da assunzione di cibo o bevande durante la notte nell’adulto
- Disturbo del sonno da adattamento: l’insonnia causata da eventi stressanti
- Sostanze ad azione stimolante sul sistema nervoso centrale che causano insonnia
- Sostanze che causano depressione del sistema nervoso centrale e insonnia
- Sostanze che causano insonnia: alcol, farmaci, metalli pesanti, inquinanti
- I diversi tipi di insonnia causati da patologie psichiatriche
- Insonnia da disturbi d’ansia, attacchi di panico, fobie, disturbo ossessivo compulsivo, stress post traumatico
- Insonnia da depressione (insonnia depressiva): sintomi e terapie
- Insonnia nel paziente con sindrome maniacale: sintomi e cure
- Insonnia nel paziente con schizofrenia: sintomi e trattamento
- Insonnia da inadeguata igiene del sonno nell’adulto: sintomi e cure
- Insonnia familiare fatale: diagnosi, trasmissione, cause, cure
- Disturbi dell’inizio del sonno “per associazione” nei bambini
- Insonnia e disturbo del sonno “limit setting” nei bambini
- Insonnia da assunzione di cibo o bevande durante la notte nel bambino
- Insonnia da inadeguata igiene del sonno in neonato, bambino e adolescente
- Psicoterapia, suggestione, ipnosi, meloterapia e training autogeno nell’insonnia
- Biofeedback nel trattamento non farmacologico dell’insonnia
- Cronoterapia nel trattamento non farmacologico dell’insonnia
- Fototerapia nel trattamento non farmacologico dell’insonnia
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Vi insegno le 12 regole d’oro per battere l’insonnia ed avere un sonno perfetto
- Valeriana in medicina: proprietà terapeutiche, fa male, controindicazioni
- E tu di che insonnia soffri? I cinque disturbi più frequenti sotto le coperte
- Come rilassarsi velocemente la sera subito prima di dormire in 20 passi
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Disturbo ossessivo compulsivo: il trattamento con farmaci e terapia cognitivo-comportamentale è la migliore scelta
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Le dieci cose che sicuramente non sai sui sogni
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Che cos’è un “sogno lucido”?
- Sindrome delle gambe senza riposo: cause, sintomi, diagnosi, terapia
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Ipersonnia primaria e secondaria: cause, sintomi e rimedi
- Indossi sempre lo stesso pigiama? Ecco quali sono i rischi per la tua salute
- Mal d’auto, di mare, d’aereo: cinetosi, rimedi e farmaci per bambini ed adulti
- Dimmi come dormi e ti dirò chi sei
- Dormire senza struccarsi invecchia la pelle di dieci anni
- La donna deve dormire più dell’uomo: il cervello di lei lavora più di quello di lui
- Dormire poco fa ingrassare o dimagrire?
- Dormire col proprio cane fa riposare meglio
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Sono un sonnambulo: cause, sintomi, diagnosi e terapie
- Dormire dopo pranzo: la pennichella fa bene o male alla salute?
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Troppo caldo per prendere sonno: i 14 trucchi per dormire bene in estate
- “Dottore, sono un sonnambulo del sesso!”
- Dormire col climatizzatore o il ventilatore fa male? Gli errori da non commettere
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Sbadigliamo per sonno o per noia? Entrambe le risposte sono sbagliate
- Tumescenza peniena notturna, ovvero: le cinque erezioni che ha l’uomo di notte mentre dorme
- Mal di testa, sonnolenza, depressione, insonnia? E’ la sindrome di astinenza da caffeina
- La dieta per dormire bene, combattere l’insonnia e svegliarsi la mattina riposati
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Chi non riesce ad alzarsi presto la mattina è più intelligente e creativo
- Usare lo smartphone a letto prima di andare a dormire potrebbe ucciderti
- Differenze tra fase REM e NON REM del sonno
- Diventare più belli? basta dormirci su, ti spiego come!
- Stress: non basta dormire nel weekend per recuperare
- Beth, la “bella addormentata” esiste davvero
- Le cinque regole d’oro per dormire bene
- Bambini: meno dormono e più mangiano
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ora solare, questa notte si cambia: a che ora e come spostare le lancette?
- Ora solare: cosa cambia nel nostro corpo (e nel nostro portafoglio)
- Male da ora solare: il drammatico primo lunedì dopo il cambio dell’orario
- Ora legale: quali sono gli effetti sul nostro corpo? Aumentano ictus e infarti, ma calano incidenti stradali
- Da ora solare a ora legale: come comportarsi coi bambini
- Nevrastenia (esaurimento nervoso): cause, diagnosi, cure
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Scuola psicoanalitica (psicodinamica): l’efficacia della psicoanalisi
- Psicoterapia adleriana (o individualpsicologica)
- Psicoterapia cognitivo-comportamentale: lo schema comportamentale diventa sintomo
- Psicoterapia sistemico-relazionale: la famiglia converge sul paziente
- Psicoterapia psicosintetica: l’allontanamento dal Sé transpersonale
- Psicoterapia ericksoniana: l’ipnoterapia
- Psicoterapia funzionale: le alterazioni dei meccanismi psicofisiologici
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Sistema nervoso: com’è fatto, a che serve e come funziona
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
