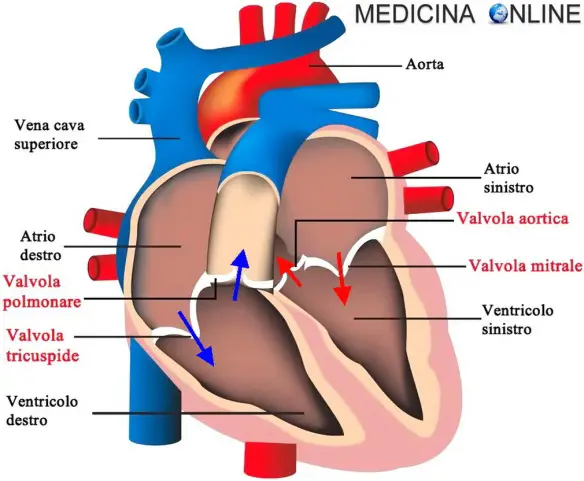
 Cos’è la gittata cardiaca?
Cos’è la gittata cardiaca?
La funzione di pompa del ventricolo sinistro è molto importante in quanto determina il movimento del sangue ossigenato verso tutte le aree dell’organismo, così da garantire la vitalità tissutale. Viene definita gittata cardiaca la quantità di sangue pompata dal ventricolo sinistro ogni minuto. In un individuo adulto sano essa è normalmente di circa 4-8 litri/minuto. Poiché la gittata cardiaca dipende dalle dimensioni e dalla velocità del metabolismo del paziente, i clinici devono interpretarla in relazione alla massa corporea ed al metabolismo stesso. Una gittata cardiaca di
3.5 litri/minuto potrebbe, infatti, essere accettabile in una donna minuta, apiretica, a riposo, mentre lo stesso valore potrebbe essere indice di una crisi circolatoria in un uomo di grossa taglia con febbre.
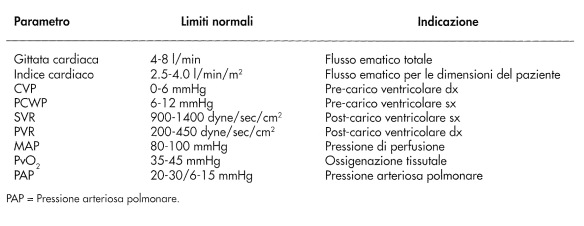
L’indice cardiaco (gittata cardiaca/superficie corporea) è un parametro utile in quanto prende in considerazione il variare della taglia corporea. La superficie corporea del paziente espressa in metri quadri può essere determinata sulla base di nomogrammi standard ed essa viene divisa per la gittata cardiaca in modo da ottenere così l’indice cardiaco. I valori normali di indice cardiaco sono 2.5-4.0 litri/minuto/m³.
Che cosa determina la gittata cardiaca?
La gittata cardiaca è il prodotto della frequenza cardiaca per la gittata ventricolare sistolica (il volume di sangue eiettato dal ventricolo ad ogni contrazione). La frequenza cardiaca è fortemente influenzata dal sistema nervoso simpatico e parasimpatico: l’attivazione del sistema nervoso simpatico determina tachicardia e solitamente aumenta la gittata cardiaca, eccetto che nelle condizioni estreme, mentre la stimolazione del sistema nervoso parasimpatico provoca bradicardia, e la bradicardia intensa può ridurre la gittata cardiaca. La gittata ventricolare sistolica è funzione di 3 importanti fattori: il volume di riempimento ventricolare (pre-carico), la resistenza arteriosa alla fuoriuscita del sangue dal ventricolo durante la contrazione (post-carico) e la contrattilità del cuore (figura 1). Nei pazienti affetti da insufficienza circolatoria, è necessario valutare alletto dell’ammalato questi tre fattori.
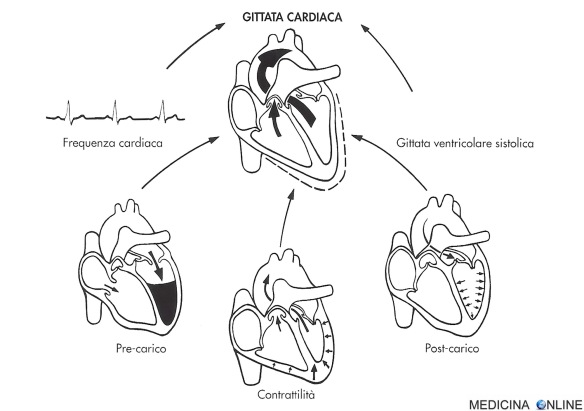
Figura 1 I fattori che determinano la gittata cardiaca sono la gittata ventricolare sinistra e la frequenza cardiaca. La gittata ventricolare sinistra è, a sua volta, determinata da pre-carico, post-carico e contrattilità.
Pre-carico
La forza di contrazione del muscolo cardiaco è direttamente correlata (entro certi limiti) alla entità dello stiramento applicato al muscolo prima della contrazione. Questo stiramento che precede la contrazione viene definito come pre-carico ed è principalmente funzione della pressione venosa, la quale determina il volume del ventricolo immediatamente prima della contrazione. Fino ad un determinato limite, più il ventricolo viene stirato durante il riempimento ventricolare (diastole), maggiore sarà la forza della successiva contrazione e quindi maggiore la gittata ventricolare sistolica (figura 2).
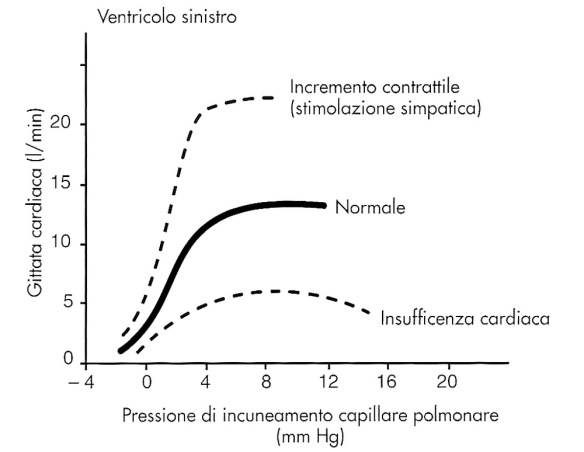
Figura 2 Curve di funzione ventricolare per il ventricolo sinistro. Notare che la gittata ventricolare sinistra aumenta al crescere della pressione di riempimento, fino ad un determinato punto. l’eccessivo riempimento del ventricolo determina, invece, una riduzione della gittata ventricolare sinistra, specialmente nell’insufficienza cardiaca.
Se il riempimento ventricolare è minimo (come nell’ipovolemia), la successiva contrazione determinerà una ridotta gittata ventricolare sistolica. Anche una eccessiva distensione ventricolare provocherà, però, una riduzione della gittata ventricolare sistolica secondaria alla iperdistensione del miocardio. Il punto in cui si verifica il riempimento ottimale del cuore varia da paziente a paziente, in funzione della distensibilità delle cavità ventricolari. Al letto del paziente, per valutare la pressione di riempimento delle sezioni destre del cuore, il clinico deve osservare le vene del collo del paziente e misurare la pressione venosa centrale (CVP), mentre la pressione di incuneamento capillare polmonare (PCWP) consente di valutare il pre-carico del ventricolo sinistro. Tali misurazioni possono essere effettuate mediante un catetere con punta a palloncino che viene lasciato a livello dell’arteria polmonare.
La normale pressione venosa centrale è di 2-6 mmHg mentre la normale pressione di incuneamento polmonare è di 4-12 mmHg.
Post-carico
La tensione creata dalle fibre muscolari miocardiche durante la contrazione cardiaca per superare l’impedenza al flusso fuori del ventricolo, è nota come post-carico. Poiché la tensione della parete ventricolare è di difficile misurazione, altri parametri vengono utilizzati per valutare il post-carico, Le resistenze vascolari sistemiche (SVR) riflettono il
post-carico del ventricolo sinistro, mentre le resistenze vascolari polmonari (PVR) sono indice del post-carico ventricolare destro (vedi la tabella in basso per i valori normali).
 Il post-carico del ventricolo sinistro aumenta con la vasocostrizione e diminuisce con la vasodilatazione periferica, mentre per il ventricolo destro il post-carico aumenta con la vasocostrizione e si riduce con la vasodilatazione polmonare. L’interazione tra la gittata cardiaca ed il post-carìco determina, infine, il valore della pressione arteriosa. Per il calcolo delle resistenze è, invece, necessaria la misurazione della pressione di spinta attraverso il circuito circolatorio. Per quel che riguarda le SVR, questa pressione guida è la differenza tra la pressione arteriosa media (MAP) e la CVP; per quanto riguarda, invece, la PVR, la pressione di spinta è data dalla differenza tra la pressione polmonare media (PA) meno quella atriale sinistra (PCWP). Una volta determinata la pressione di spinta, è possibile calcolare la resistenza, dividendo la gittata cardiaca per la differenza pressoria:
Il post-carico del ventricolo sinistro aumenta con la vasocostrizione e diminuisce con la vasodilatazione periferica, mentre per il ventricolo destro il post-carico aumenta con la vasocostrizione e si riduce con la vasodilatazione polmonare. L’interazione tra la gittata cardiaca ed il post-carìco determina, infine, il valore della pressione arteriosa. Per il calcolo delle resistenze è, invece, necessaria la misurazione della pressione di spinta attraverso il circuito circolatorio. Per quel che riguarda le SVR, questa pressione guida è la differenza tra la pressione arteriosa media (MAP) e la CVP; per quanto riguarda, invece, la PVR, la pressione di spinta è data dalla differenza tra la pressione polmonare media (PA) meno quella atriale sinistra (PCWP). Una volta determinata la pressione di spinta, è possibile calcolare la resistenza, dividendo la gittata cardiaca per la differenza pressoria:
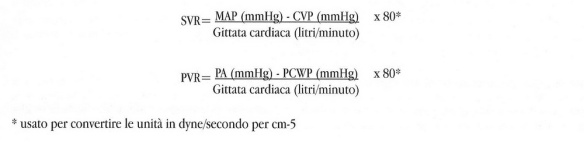
Un appropriato livello di post-carico ventricolare sinistro è essenziale per mantenere una adeguata pressione di perfusione attraverso il sistema circolatorio, mentre una riduzione del post-carico (vasodilatazione periferica) determinerà una caduta dei livelli pressori. La riduzione della pressione arteriosa stimolerà, a sua volta, il cuore ad aumentare la gittata cardiaca, nel tentativo di mantenere una adeguata circolazione ematica. Se la riduzione pressoria è eccessiva ed i meccanismi di compenso sono inadeguati, la pressione arteriosa può rivelarsi inadeguata a perfondere gli organi vitali (shock).
Contrattilità
La capacità di contrazione miocardica è nota come contrattilità. Anche se il ventricolo sinistro è adeguatamente riempito e la resistenza all’efflusso è ottimale, la gittata cardiaca può non rilevarsi adeguata nel caso in cui la contrattilità è scadente. La comune risposta vascolare ad una ridotta contrattilità cardiaca è caratterizzata da un aumento del post-carico (elevazione delle SVR) e del pre-carico (elevazione della CVP e della PCWP). I fattori che riducono la contrattilità cardiaca vengono definiti inotropi negativi e comprendono l’ipossiemia, l’acidosi ed i farmaci come i β-bloccanti. Anche il danneggiamento del muscolo cardiaco che si verifica nell’infarto miocardico è in grado di ridurre la contrattilità cardiaca. I fattori che aumentano la contrattilità sono definiti, invece, inotropi positivi e comprendono alcuni β-stimolanti (ad esempio l’isoproterenolo) e parasimpaticolitici (ad esempio l’atropina).
Per approfondire:
- Com’è fatto il cuore, a che serve e come funziona?
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock ipovolemico emorragico: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Shock ipovolemico non emorragico: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Shock settico e tossico: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Shock ostruttivo: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Shock da ustione: cos’è, quando si verifica, sintomi e cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
Leggi anche:
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Sindrome coronarica acuta: sintomi, terapia, classificazione, cura
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenza tra sindrome coronarica acuta ed infarto
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Esame obiettivo cardiovascolare: guida completa all’esecuzione
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Come si muove il sangue all’interno del cuore?
- Che differenza c’è tra sistole e diastole?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
- Qual è la differenza tra arteria e vena?
- Emorragia interna: definizione, cause, sintomi, diagnosi, gravità, terapia
- Emorragia interna: rischi, morte per dissanguamento, compressione, danni
- Emorragia interna: diagnosi, colore del sangue, sintomi e segni
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
