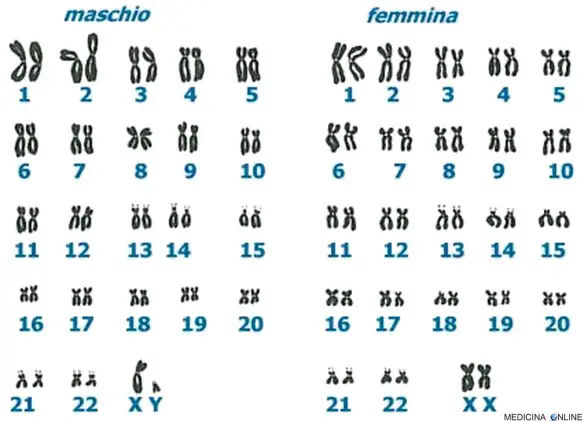
 La sindrome di Patau (anche chiamata “trisomia 13“; in inglese “Patau syndrome“) è una rara malattia genetica causata dalla presenza di un cromosoma 13 in soprannumero nel cariotipo: in pratica sono presenti tre cromosomi 13 invece che due, da cui il nome “trisomia 13”. La trisomia 13 libera riguarda circa il 75% dei casi. Nel 20% dei casi, la trisomia 13 si associa alla traslocazione Robertsoniana nella quale il cromosoma soprannumerario 13 è attaccato a un altro cromosoma acrocentrico (cromosoma 13, 14, 15, 21 o 22). In rari casi, la sindrome è causata da una traslocazione reciproca tra il cromosoma 13 e un cromosoma non acrocentrico. La trisomia 13 in mosaico (in cui sono presenti sia cellule trisomiche che normali) è stata descritta in alcuni pazienti con un quadro clinico che varia dal fenotipo normale a quello della trisomia 13 classica, in rapporto al numero delle cellule trisomiche presenti nei tessuti. Il rischio di ricorrenza della trisomia (13, 18 e 21) nelle famiglie nelle quali è presente un caso indice con trisomia 13 è circa 1%. Tuttavia, nelle famiglie nelle quali la trisomia 13 si associa a una traslocazione (Robertsoniana o bilanciata), il rischio di ricorrenza è più elevato, se un genitore è portatore della traslocazione bilanciata.
La sindrome di Patau (anche chiamata “trisomia 13“; in inglese “Patau syndrome“) è una rara malattia genetica causata dalla presenza di un cromosoma 13 in soprannumero nel cariotipo: in pratica sono presenti tre cromosomi 13 invece che due, da cui il nome “trisomia 13”. La trisomia 13 libera riguarda circa il 75% dei casi. Nel 20% dei casi, la trisomia 13 si associa alla traslocazione Robertsoniana nella quale il cromosoma soprannumerario 13 è attaccato a un altro cromosoma acrocentrico (cromosoma 13, 14, 15, 21 o 22). In rari casi, la sindrome è causata da una traslocazione reciproca tra il cromosoma 13 e un cromosoma non acrocentrico. La trisomia 13 in mosaico (in cui sono presenti sia cellule trisomiche che normali) è stata descritta in alcuni pazienti con un quadro clinico che varia dal fenotipo normale a quello della trisomia 13 classica, in rapporto al numero delle cellule trisomiche presenti nei tessuti. Il rischio di ricorrenza della trisomia (13, 18 e 21) nelle famiglie nelle quali è presente un caso indice con trisomia 13 è circa 1%. Tuttavia, nelle famiglie nelle quali la trisomia 13 si associa a una traslocazione (Robertsoniana o bilanciata), il rischio di ricorrenza è più elevato, se un genitore è portatore della traslocazione bilanciata.
Cenni storici
La sindrome di Patau deve il suo nome a Klaus Patau che la descrisse in modo approfondito nel 1960. E’ stata descritta per la prima volta da Thomas Bartholin nel 1657.
Epidemiologia
La sindrome di Patau è molto rara. La prevalenza è 1-9/1.000.000. La frequenza è 1/5000-20000 nati vivi. La maggioranza delle persone colpite è di sesso femminile. L’incidenza aumenta con l’aumentare dell’età della madre.
Cause e fattori di rischio
La sindrome di Patau, nella maggior parte dei casi, è il risultato della presenza di tre copie del cromosoma 13 invece di due. In una piccola percentuale di casi solo alcune delle cellule del corpo hanno una copia in più, questi casi sono chiamati mosaicismo Patau. Generalmente questa condizione ha una prognosi relativamente più favorevole. La sindrome di Patau può verificarsi anche quando una parte del cromosoma 13 si attacca ad un altro cromosoma (traslocazione) prima o al momento del concepimento, verificandosi una cosiddetta traslocazione robertsoniana. Le persone colpite hanno due copie del cromosoma 13, più materiale extra dal cromosoma 13 attaccato ad un altro cromosoma. Con una traslocazione, la persona ha una trisomia parziale per il cromosoma 13 e spesso i segni fisici della sindrome differiscono dalla tipica sindrome di Patau. La maggior parte dei casi di sindrome di Patau non sono a carattere ereditario, ma si verificano come eventi casuali durante la formazione delle cellule riproduttive (ovuli e spermatozoi). Un errore nella divisione cellulare chiamato non disgiunzione può causare cellule riproduttive con un numero anormale di cromosomi. Ad esempio, una cellula uovo o uno spermatozoo possono ottenere una copia in più del cromosoma. Se una di queste cellule riproduttive atipiche contribuisce al patrimonio genetico di un bambino, il bambino avrà un cromosoma 13 sovrannumerario in ciascuna delle cellule del corpo. La sindrome di Patau con mosaicismo non ha origine ereditaria. Si presenta come un errore casuale durante la divisione cellulare precoce dello sviluppo fetale. La sindrome di Patau causata da una traslocazione può essere ereditata. Una persona senza segni evidenti può trasportare un riarrangiamento di materiale genetico tra il cromosoma 13 e un altro cromosoma. Questa riorganizzazione è chiamata traslocazione bilanciata, perché non vi è materiale extra dal cromosoma 13. Anche se non si hanno segni della sindrome di Patau, le persone che portano questo tipo di traslocazione bilanciata vedono aumentato il loro rischio di avere una prole con la condizione.
Sintomi e segni
La sindrome di Patau si manifesta numerose caratteristiche. Quelle più comuni nel bimbo affetto sono:
- labioschisi;
- palatoschisi;
- polidattilia (dita delle mani e dei piedi in soprannumero);
- microftalmia (occhi piccoli);
- ritardo motorio;
- ritardo mentale;
- microcefalia;
- anomalie facciali eterogenee e di gravità variabile;
- ipertelorismo;
- agenesia premascellare (80% dei casi);
- cebocefalia;
- assenza dello scheletro nasale;
- oloprosencefalia (fallimento della divisione corretta del prosencefalo con risultante il difetto della separazione del cervello nei due emisferi) presente nel 70% dei casi;
- cardiopatie congenite (80% dei casi);
- encefalopatia;
- anoftalmia;
- criptoftalmia;
- ciclopia;
- anomalia di Peters;
- cataratta;
- displasia della retina;
- distacco della retina;
- nistagmo sensoriale;
- perdita visiva corticale;
- ipoplasia del nervo ottico;
- mielomeningocele;
- malformazioni muscoloscheletriche;
- orecchie a basso impianto;
- deformazione dei piedi;
- onfalocele;
- sovrapposizione delle dita;
- aplasia congenita della cute (mancanza di parte della pelle e/o capelli);
- malformazioni dell’apparato urinario;
- malformazioni dell’apparato sessuale;
- difetti cardiaci (difetto del setto ventricolare);
- singola arteria ombelicale.
Diagnosi prenatale
La trisomia 13 può essere sospettata durante la gravidanza con l’ecografia e può essere confermata con l’analisi del cariotipo fetale (amniocentesi o villocentesi). Anche i marcatori sierici (utilizzati per la diagnosi di trisomia 21 o sindrome di Down) possono essere alterati. E’ possibile fare una stima del rischio che il feto sia affetto da trisomia 13 o da altre anomalie come la sindrome di Down, grazie alla valutazione dei fattori di rischio e ad una serie di esami assolutamente sicuri sia per la madre che per il feto tra cui duo test, tri test, quad test, translucenza nucale, test combinato, test integrato e test integrato sierico. E’ importante però ricordare che, a differenza di sindrome di Edwards ed alla sindrome di Down, il quad test non fornisce un mezzo affidabile di screening per questa malattia: ciò è dovuto alla variabilità dei risultati osservati nei feti con Patau. All’ecografia, le caratteristiche più comuni sono le anomalie cardiache, seguite da quelle del sistema nervoso centrale. All’ecografia si nota ritardo di crescita e presenza di malformazioni: mentre molti dei riscontri fisici sono simili a quelli presenti nella sindrome di Edwards, nella sindrome di Patau ci sono alcune caratteristiche uniche come la polidattilia. Tra gli esami più invasivi, ma anche più sensibili, ci sono invece amniocentesi e villocentesi (esame dei villi coriali), che sono eseguiti in genere tra la 9ª e la 18ª settimana di gestazione ed hanno un rischio abortivo rispettivamente dello 0.1-0.8% e dell’1.8%. In virtù dei rischi di aborto connessi ad amniocentesi e villocentesi, esse non vengono proposte di routine a tutte le donne incinte, bensì solo a quelle giudicate ad elevato rischio di anomalie cromosomiche a causa della presenza di numerosi fattori di rischio, tra cui:
- età della paziente superiore ai 35 anni;
- genitori portatori di alterazioni cromosomiche (traslocazioni, inversioni, aneuploidie) o gravi malattie genetiche (talassemie, fibrosi cistica etc.) già note o rilevate tramite test genetico pre-concepimento;
- feto considerato ad alto rischio di anomalie in base ai risultati di duo test, test combinato, tri test, quad test, translucenza nucale, test combinato, test integrato e/o test integrato sierico;
- aumentato spessore della translucenza nucale;
- presenza di difetti fetali individuati con l’ecografia;
- uno o più figli precedenti affetti da anomalia cromosomica;
- malattie infettive (ad esempio da citomegalovirus o da parvovirus B19);
- infiammazioni in utero (l’esistenza di un’infezione endoamniotica è anche causa di diverse patologie che possono impedire il corretto svolgimento della gravidanza.
Trattamento
Non esiste una terapia che possa invertire l’esito della sindrome nel feto. Dopo la nascita, la presa in carico è fondamentalmente solo di supporto. Il trattamento della sindrome di Patau si concentra su particolari problemi fisici come i difetti cardiaci, il labbro leporino e la palatoschisi. In alcuni casi il trattamento chirurgico delle malformazioni riesce a migliorare la prognosi, che però è spesso infausta. Molti bambini hanno difficoltà a sopravvivere fin dai primi giorni o settimane a causa dei gravi problemi neurologici o di difetti cardiaci complessi. Terapia fisica, occupazionale e del linguaggio aiuterà le persone con sindrome di Patau a raggiungere il loro pieno potenziale di sviluppo, che però è purtroppo inferiore alla media. Nei rari pazienti che raggiungono l’età adulta (nei quali è spesso presente la trisomia in mosaico o la trisomia parziale, in assenza di gravi malformazioni cerebrali), il ritardo mentale, i deficit senso-motori, l’assenza di linguaggio e deambulazione costringono il soggetto a dover avere assistenza continua.
Prognosi
La maggior parte degli individui muore entro i primi tre mesi di vita. La metà dei pazienti muore entro il primo mese di vita e il 90% entro il primo anno per complicazioni cardiache, renali o neurologiche.
Leggi anche:
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Sindrome di Edwards (trisomia 18): cause, sintomi, diagnosi, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Consulenza genetica, diagnosi prenatale, amniocentesi, esame dei villi coriali, tri test, screening GUIDA COMPLETA
- Test genetici diagnostici, screening neonatale esteso e test genetici prenatali
- Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
- Duo test in gravidanza: settimana, risultati, rischi, procedura, costo
- Tri test in gravidanza: settimana, risultati, rischi, procedura, costo
- Quad test in gravidanza: settimana, risultati, rischi, procedura, costo
- Translucenza nucale in gravidanza: a cosa serve, quando si fa, a chi è consigliata?
- Test combinato (duo test più translucenza nucale) in gravidanza
- Test integrato in gravidanza: a cosa serve, quando si fa, a chi è consigliato?
- Test integrato sierico: a cosa serve, quando si fa, a chi è consigliato?
- Differenze tra duo test, tri test, quad test, translucenza nucale, amniocentesi, villocentesi, test combinato e integrato
- Analisi del cariotipo, cariotipo normale e patologico, amniocentesi, villocentesi
- Amniocentesi precoce e tardiva: settimana, risultati, rischi, procedura, dolore, costo
- Analisi dei villi coriali (villocentesi): settimana, risultati, rischi, procedura, dolore, costo
- Differenze tra amniocentesi e villocentesi (prelievo dei villi coriali) vantaggi, svantaggi
- Cos’è un gene ed a che serve?
- Cos’è un cromosoma ed a che serve?
- Cosa sono gli alleli ed a che servono?
- Differenza tra genetica ed epigenetica
- Differenza tra genetica e genomica
- Differenza tra malattia genetica, ereditaria e congenita
- Differenza tra malattia autosomica dominante e recessiva con esempi
- Differenza tra dominanza semplice, incompleta e codominanza
- Differenza tra allele dominante e recessivo
- Differenza tra portatore sano e malato in genetica
- Cosa significa “portatore sano” in genetica e nelle infezioni?
- Differenza tra omozigote ed eterozigote
- Differenza tra genotipo e fenotipo
- Le 10 malattie genetiche più diffuse al mondo
- Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
- Per abortire serve il consenso dei genitori? Aborto per minorenni e interdette
- Aborto: entro quanto è legale?
- Aborto volontario: decide la madre, il padre o entrambi? E se la donna è minorenne?
- Dove abortire? Il medico è costretto a praticare l’aborto? Cos’è l’obiezione di coscienza?
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Aborto spontaneo: quali sono le cause ed i sintomi precoci?
- Aborto spontaneo: cos’è, sintomi iniziali e come riconoscerlo
- Differenza tra aborto spontaneo, completo, incompleto, ritenuto
- Differenza tra aborto spontaneo, parto prematuro e “nato morto”
- Differenza tra aborto interno e spontaneo
- Differenza tra aborto spontaneo, provocato, volontario e terapeutico
- Differenza tra aborto e interruzione di gravidanza
- Differenza tra aborto e morte intrauterina fetale
- Differenza tra aborto e gravidanza biochimica
- Differenza tra aborto e raschiamento
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Ragazza è sterile per un tumore: sua madre partorisce un figlio per lei
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Aumentare il ferro in modo naturale, specie in gravidanza
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Differenza dei capezzoli e del seno in gravidanza
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Prevenire le ragadi al capezzolo: cosa fare prima del parto, cosa fare quando si sta allattando
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
