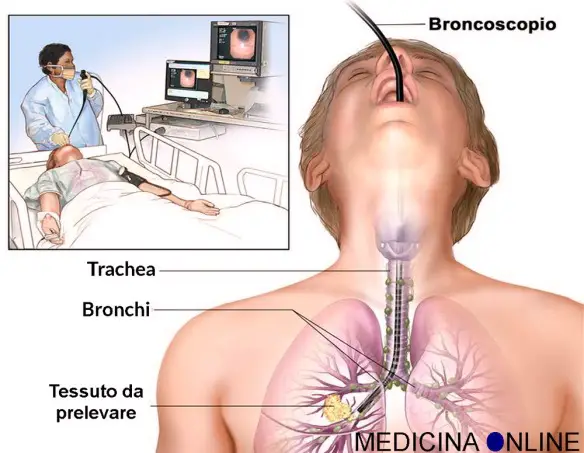
Broncoscopia
I tumori maligni del polmone (“cancro del polmone” o “carcinoma polmonare”) sono oggi la più comune malattia maligna ad esito infausto, sia negli uomini che nelle donne, nei paesi industrializzati. Poiché l’incidenza mondiale dei tumori del polmone è in aumento, diventa sempre più importante la diagnosi precoce e una terapia più efficace. Il termine “maligno” denota il comportamento infausto del tessuto abnorme, che non assolve nessuna funzione e che si diffonde in maniera incontrollata a spese del tessuto normale, invadendo non solo i tessuti vicini al tumore primario, ma in alcuni casi diffondendosi a distanza (metastasi).
Diagnosi
Il tasso di sopravvivenza medio a 5 anni per i pazienti con carcinoma polmonare è di solo il 10% circa: ciò significa che, a cinque anni di distanza dalla diagnosi, solo dieci pazienti su cento sono ancora vivi e rispecchia il fatto che – nella maggior parte dei casi – la malattia è già in fase molto avanzata al momento della diagnosi. Sfortunatamente, il frequente screening di routine con citologia dell’espettorato ed esame radiografico del torace non è risultato sufficiente a modificare la mortalità associata a questa patologia e non è costo-effettivo. Non esistono raccomandazioni ufficiali per lo screening per la presenza di neoplasie polmonari; l’unico indizio utile è l’elevato sospetto clinico, che è basato sui fattori di rischio come famigliarità, fumo di sigaretta ed esposizione a sostanze tossiche ed inquinamento ambientale. Non del tutto efficaci sono anche le campagne antifumo e – nonostante i danni derivati dalla tossicodipendenza da nicotina siano ormai a tutti noti – molte persone continuano a fumare e quindi ad esporsi ad un alto rischio di sviluppare un tumore al polmone. Tutto questo per dire che, nonostante tutto, il tumore al polmone è, e probabilmente continuerà ad essere a lungo, una neoplasia maligna estremamente diffusa, diagnosticata tardivamente e di conseguenza mortale. Una diagnosi più rapida e precoce probabilmente abbasserà di molto la mortalità.
Scopo delle procedure diagnostiche
Lo scopo delle procedure diagnostiche è duplice:
- confermare la diagnosi clinica mediante vari strumenti;
- stabilire l’estensione (stadio) della malattia, per poter determinare il trattamento più adeguato (ad esempio chirurgia, radioterapia, chemioterapia o entrambi).
Per raggiungere tali obiettivi (e per escludere altre patologie polmonari), ci si può servire di vari strumenti, tra cui:
- anamnesi (raccolta dei sintomi e della storia del paziente);
- esame obiettivo (raccolta dei segni ad esempio tramite auscultazione con fonendoscopio e percussione del torace);
- radiografia del torace;
- TC del torace;
- risonanza magnetica del torace;
- analisi del sangue venoso (emocromo completo);
- elettrocardiogramma a 12 derivazioni (ECG);
- tampone faringeo;
- analisi colturale dell’espettorato (catarro);
- ecografia (ad esempio della tiroide);
- test per intolleranze ed allergie;
- laringoscopia indiretta;
- tracheoscopia;
- ossimetria tramite saturimetro da dito;
- emogasanalisi;
- spirometria;
- broncoscopia;
- emocoltura;
- coltura dell’essudato pleurico;
- biopsia del linfonodo sentinella;
- biopsia polmonare.
Non tutti gli esami sono sempre necessari per raggiungere una diagnosi di certezza.
Anamnesi
Numerosi sono i sintomi che dovrebbero indurre il medico a sospettare la presenza di un tumore polmonare. Il paziente può lamentare debolezza delle spalle, braccia, mani; può asserire di aver perso l’appetito e di aver perso peso in modo inspiegabile.
Il dolore toracico è sicuramente un sintomo da analizzare in modo approfondito: esso può indicare l’invasione locale delle pleure, delle coste e delle strutture nervose. Il dolore al torace può essere di tipo gravativo o trafittivo, costante o intermittente, variabile con il ciclo respiratorio. Esso può essere circoscritto alla parete toracica oppure può irradiarsi al dorso, alla spalla o al braccio omolaterale. Il dolore toracico può diminuire con lo sviluppo del versamento pleurico.
Il soggetto potrebbe lamentare difficoltà respiratorie, fame d’aria e disfagia (difficoltà nel transito del cibo lungo l’esofago) ed altri sintomi non solo polmonari, ma anche sistemici: questi ultimi non vanno mai sottovalutati, visto che potrebbero indicare la diffusione metastatica del tumore. Ad esempio, le metastasi al cervello possono esordire con:
- cefalea;
- sintomi focali;
- parestesie;
- scosse cloniche;
- epilessia;
- disturbi nel comportamento (se intaccato lobo frontale);
- disturbi della sensibilità;
- disturbi del movimento.
Esame obiettivo
L’esame obiettivo del paziente si deve ovviamente focalizzare in particolare (ma non esclusivamente) sul torace. L’esame può essere relativamente normale quando il tumore è piccolo e localizzato perifericamente. L’auscultazione rivela sibili respiratori se la massa ostruisce parzialmente le vie aeree. Questi rumori sono di solito monofonici, circoscritti e non scompaiono dopo un colpo di tosse. Essi sono udibili per tutto il ciclo respiratorio. La percussione rivelerà una ridotta transonanza plessimetrica in corrispondenza della massa, del versamento pleurico di un processo pneumonico (consolidamento). Un esame attento può evidenziare l’eventuale presenza di metastasi alla cute o ai linfonodi regionali. Va valutata la presenza di tosse, raucedine, espettorato, emottisi, emoftoe, deformazioni toraciche e tutti quei segni sistemici che possono indicare la possibile diffusione metastatica del tumore (ad esempio la presenza di sindromi paraneoplastiche).
Indagini radiologiche
La diagnostica per immagini è uno strumento cardine del tumore polmonare ed include varie metodiche, tra cui RX, TC, PET, endoscopia e risonanza magnetica. L’esame radiologico del torace può rivelare la presenza di un tumore polmonare asintomatico, ma il reperto è quasi sempre abnorme quando il paziente è già sintomatico. Un nodulo tumorale deve essere di almeno 2-3 mm per essere visibile alla radiografia standard e maggiore di 1-2 cm prima che l’agobiopsia aspirativa transtoracica guidata fluoroscopicamente possa fornire una ragionevole possibilità di diagnosi.
Un dilemma frequente è stabilire se un nodulo polmonare di piccole dimensioni sia un piccolo carcinoma broncogeno o un granuloma benigno. Gli indizi che propendono per una lesione maligna comprendono la velocità di crescita, la configurazione del margine e la presenza di calcificazioni. I tumori maligni crescono ad una velocità tale che il numero di cellule raddoppia in non più di 400 giorni e non meno di 30. È molto importante misurare accuratamente la massa neoplastica o il granuloma, perché essendo questi di forma sferica un raddoppio del volume significherebbe un aumento del diametro di solo 1.27 volte. I margini del tumore sono spesso irregolari e poco distinguibili, perché essi invadono il tessuto circostante. Il granuloma si sviluppa molto spesso intorno ad un nucleo centrale costituito da tessuto infiammatorio e dimostrano margini lisci e ben distinti. Raramente nell’ambito della massa tumorale si formano delle calcificazioni
significative, ma i granulomi spesso presentano calcificazioni centrali, ben definite. Un raro tumore benigno, denominato amartoma, è noto per le calcificazioni a forma di “popcorn”. Il cuore e le altre strutture toraciche nascondono gran parte del parenchima polmonare ed è importante ottenere proiezioni sia frontali che laterali prima di definire il radiogramma del torace normale. I quattro tipi più comuni di carcinoma broncogeno (squamoso, adenocarcinoma, a piccole cellule e a grandi cellule) di solito si presentano con un pattern radiografico leggermente diverso, ma esiste un notevole grado di sovrapposizione, e soltanto con la biopsia e l’esame istologico è possibile identificare con certezza il tipo istologico. L’ostruzione di un bronco principale o segmentale può essere associata ad atelettasia polmonare. I’atelettasia è il collasso degli alveoli distalmente ad una lesione ostruttiva che provoca perdita di volume in un segmento polmonare e spostamento del mediastino verso la lesione, reperto questo meglio osservato alla radiografia del torace in inspirazione massima. L’oostruzione può anche essere causa di polmonite refrattaria.
Indagini di laboratorio
La medicina di laboratorio è uno strumento indispensabile nella diagnosi e nella stadiazione di un tumore polmonare. Test diagnostici che possono rivelare gli effetti locali, metastatici o paraneoplastici dei tumori polmonari, comprendono:
- gli esami ematochimici,
- i marker tumorali,
- l’emocromo completo (CBC),
- i test di funzionalità epatica,
- l’emogasanalisi su sangue arterioso (ABG).
In presenza di produzione ectopica dell’ormone antidiuretico (ADH) (prodotto dalle cellule tumorali, soprattutto nel carcinoma a piccole cellule) si può osservare iponatrie- mia. In presenza invece di metastasi alle ossa o per la sintesi di una sostanza paratiroidea simil ormonale, evenienza osservata più spesso nel carcinoma a cellule squamose, si rileva ipercalcemia. La fosfatasi alcalina può essere elevata in presenza di metastasi ossee o epatiche. L’alterazione della funzionalità epatica è la conseguenza della diffusione intraepatica e/o ostruzione extraepatica da malattia metastatica. L’invasione del midollo osseo può provocare anemia (bassa concentrazione di emoglobina), trombocitopenia (riduzione del numero di piastrine) oppure un pattern nel sangue periferico di tipo leucoeritroblastico (cellule immature della serie rossa, somiglianti alle cellule leucemiche) e persino pancitopenia (riduzione del numero di tutti i tipi cellulari circolanti).
Emogasanalisi
L’emogasanalisi su sangue arterioso dimostra ipossiemia conseguente ad alterazione del rapporto ventilazione/perfusione o per la formazione di uno shunt artero-venoso.
Elettrocardiogramma ed esame obiettivo cardiaco
Agli esami prima elencati è utile affiancare un elettrocardiogramma a 12 derivazioni (ECG). L’ECG può dimostrare un basso voltaggio o polso alternante (l’ampiezza delle onde Q varia con le diverse fasi del ciclo respiratorio) per la presenza di un versamento pericardico o per un blocco della conduzione provocato da una massa metastatica. La presenza di un soffio può essere indice di endocardite trombotica non batterica (vegetazioni non infettive sui lembi valvolari) o di una massa intracardiaca per diffusione metastatica del tumore attraverso la vena polmonare.
Test di funzionalità respiratoria
I test di funzionalità respiratoria possono indicare pneumopatia restrittiva a causa della diffusione per via linfatica.
Tecniche diagnostiche specifiche
I metodi specifici disponibili per la diagnosi di carcinoma broncogeno comprendono:
- l’esame citologico dell’espettorato,
- la broncoscopia a fibre ottiche,
- la biopsia transbronchiale mediante ago o pinza,
- la biopsia transtoracica percutanea mediante agoaspirazione (nota anche semplicemente come agoaspirato),
- la toracentesi,
- la biopsia pleurica,
- la toracoscopia,
- la mediastinoscopia,
- la toracotomia (resezione cuneiforme/lobectomia, pneumonectomia).
Ciascun metodo è intrinsecamente caratterizzato da benefici, rischi e limitazioni, in particolare ovviamente quelli più invasivi. La procedura più utile per la diagnosi del carcinoma squamocellulare è l’esame citologico dell’espettorato, ma esistono dei problemi associati alla corretta interpretazione dei risultati ottenuti con questa tecnica; essi comprendono:
- Campione inadeguato, non contenente macrofagi alveolari (meno di 3-4/campo ad alto ingrandimento oppure più di 5-10 cellule epiteliali;
- Degenerazione di cellule maligne prima dell’esame;
- Prelievo di un campione inquinato con materiale purulento;
- Fattore umano (la metaplasia bronchiale a cellule squamose, frequentemente presente nella bronchite cronica, è difficile da distinguere da una lesione maligna);
- Nei pazienti con asma è possibile riscontrare raggruppamenti cellulari somiglianti all’adenocarcinoma;
- Presenza di polmonite lipoidea o infarto polmonare, che possono provocare alterazioni cellulari facilmente confondibili con una lesione maligna.
La valutazione citologica dell’espettorato è di scarso aiuto nei pazienti con lesioni periferiche o noduli solitari. La broncoscopia ottica con fibroscopio flessibile, in anestesia locale, con o senza sedazione endovenosa (EV), costituisce un mezzo insostituibile per la diagnosi del carcinoma broncogeno. Con questa tecnica è possibile valutare l’estensione e la operabilità della massa tumorale, osservando la localizzazione, il grado di infiltrazione, il restringimento delle vie aeree e lo slargamento della carena. Quando le lesioni sono visibili nel lume bronchiale, il lavaggio bronchiale dimostra una resa diagnostica di circa l’80%. Campioni ottenuti mediante spazzolamento e biopsia con pinza della mucosa bronchiali risultano diagnostici in circa il 90 dei casi di tumori visualizzati. Quando le lesioni sono localizzate più profondamente nello spazio sottomucoso, è più difficile ottenere campioni adeguati e si possono verificare risultati falsi negativi. Con il controllo fluoroscopico, queste tecniche diagnostiche possono identificare fino al 60% delle lesioni parenchimali più periferiche. Quando l’agoaspirazione transbronchiale è effettuata alla cieca, l’ago sottile è orientato verso lesioni sottomucose o verso aree note di adenopatia evidenziate alla tomografia computerizzata (TC) del torace.
La biopsia transtoracica percutanea mediante agoaspirazione (TNAB) è più adeguata per i noduli polmonari periferici. Questa tecnica è la più idonea anche per i tumori localizzati lontano dalle strutture vascolari mediastiniche e per le bolle enfisematose. La guida fluoroscopica è sufficiente per i noduli di diametro maggiore o uguale a 2 cm e visibili alla radiografia del torace sia in proiezione frontale che laterale. Per le lesioni di diametro inferiore a 2 cm, l’accuratezza diagnostica per le lesioni maligne è del 95%. Per noduli così piccoli è in genere necessaria l’aspirazione sotto guida tomografica. l’ago deve essere di piccolo calibro (spesso è utilizzato un ago di 25 gauge). Con questa procedura è possibile raggiungere tumori fino a 12 cm di profonditi l’incidenza dello pneumotorace varia da 15 a 35% ed è più comune nei pazienti enfisematosi. Solo nel 5-10% dei pazienti sottoposti a TANB è necessario posizionare un tubicino per toracostomia per la riespansione polmonare. La broncoscopia comporta un rischio inferiore di pneumotorace (meno del 5% con la biopsia transbronchiale) ed è spesso eseguita prima della TNAB. L’agoaspirato transtoracico può essere indicato prima della toracotomia per confermare che la lesione non è un carcinoma a piccole cellule. Inoltre, quando è controindicato l’intervento chirurgico, questa tecnica può fornire una diagnosi cito logica senza dover ricorrere alla toracotomia esplorativa.
Un esame citologico positivo del liquido pleurico dimostra l’invasione della cavità pleurica. La diagnosi definitiva può essere fornita dall’esame cito logico su cellule ottenute mediante centrifugazione del versamento pleurico o dal risultato istologico positivo della biopsia pleurica. La combinazione toracentesi e biopsia pleurica riporta una resa diagnostica del 90% in pazienti con tumore maligno. Nella maggior parte dei casi, il versamento pleurico maligno è di tipo essudativo.
La toracoscopia migliora la resa diagnostica delle indagini su versamento pleurico essudativo. I campioni bioptici sono ottenuti sotto visione diretta, con rischio molto minore rispetto alla toracotomia e con resa diagnostica del 93-96% in caso di versamento pleurico maligno.
L’impegno dei linfonodi mediastinici alla presentazione iniziale si osserva in circa il 50% dei casi di tumore polmonare. I pazienti con evidenza di linfadenopatia mediastinica (linfonodi di diametro ± 1 cm) e con massa centrale o estese lesioni periferiche (maggiore di 6 cm) devono essere sottoposti a mediastinoscopia diagnostica prima della toracotomia. La mediastinoscopia cervicale anteriore consente la visualizzazione diretta e la biopsia dei linfonodi mediastinici, con minore rischio della toracotomia esplorativa, infatti con la sua introduzione è notevolmente diminuito il numero di interventi esplorativi non necessari.
Continua la lettura con:
- Tumore del polmone: epidemiologia, cause, fattori di rischio
- Tumore del polmone: classificazione, anatomia patologica
- Tumore del polmone: fisiopatologia
- Tumore del polmone: sintomi e segni della presenza del tumore primario
- Tumore del polmone: sintomi e segni della presenza di metastasi
- Tumore del polmone: stadiazione TNM, operabilità, resecabilità
- Tumore del polmone: terapia chirurgica, procedure, mortalità intraoperatoria
- Tumore del polmone: radioterapia, chemioterapia, radiologia interventistica
- Tumore del polmone: prognosi, mortalità, sopravvivenza
Per approfondire:
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore al polmone: quali sono i sintomi e quando andare dal medico
- Tumore al polmone operabile ed inoperabile: stadiazione
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cure palliative: cosa sono ed a che servono?
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Che differenza c’è tra tumore benigno o maligno, neoplasia, cancro?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Che significa malattia terminale?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Radioterapia: cos’è, come si fa, come funziona e durata del trattamento
- Chemioterapia: gli effetti collaterali più e meno comuni
- Radioterapia: rischi, dolore, fastidio ed effetti collaterali
- Differenza tra radioterapia e chemioterapia
- E’ più “pesante” la chemioterapia o la radioterapia?
- Quando si fa la radioterapia e quando la chemioterapia?
- Radioterapia stereotassica (Gamma Knife): cos’è e quando si usa?
- Chemio e radioterapia: i bambini possono visitare i parenti durante i trattamenti?
- Gravidanza e radioterapia di un parente: effetti su terzi e cosa fare
- La chemioterapia può provocare un secondo tumore?
- La chemioterapia uccide? Il lato oscuro della terapia antitumorale
- Chemioterapia in gravidanza: può far male al bambino?
- Radioterapia in gravidanza: può far male al bambino?
- Differenza tra remissione parziale, totale e guarigione
- Differenza tra esame istologico, biopsia, agoaspirato ed agobiopsia
- Quando si fa l’esame istologico e perché?
Articoli sul fumo di sigaretta:
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Differenza tra sostanza psicotropa, stupefacente e droga
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Sindrome da astinenza da nicotina: cause, sintomi e cure
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Cos’è la nicotina e come determina dipendenza nel tabagista?
- Classifica LANCET della pericolosità delle droghe
- Quali sono le funzioni della Dopammina?
- Pornografia, masturbazione e dopamina: le droghe che distruggono il cervello
- I 5 comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Le 10 fasi (più una) che accomunano tutti i fumatori
- Quali sostanze nocive e cancerogene contiene il fumo di una sigaretta?
- Sostanze cancerogene e radioattive contenute nel fumo di sigaretta, pipa, sigaro
- Sostanze tossiche e irritanti contenute nel fumo di sigaretta, pipa e sigaro
- Attenzione ai mozziconi di sigaretta: contengono gas tossici e polonio radioattivo
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Nikodent, il dentrifricio naturale che ti aiuta a smettere di fumare
- La stevia ti aiuta a smettere di fumare sigarette: come assumerla
- Come eliminare la nicotina dal corpo nel minor tempo possibile
- Ho smesso di fumare e sono ingrassato: perché succede e come rimettersi in forma?
- Perché è così difficile smettere di fumare?
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Smettere di fumare: quanto e per quanto tempo ingrasserò? L’esperienza mia e dei miei pazienti
- Perché mi viene sempre voglia di fumare una sigaretta?
- Cosa fare quando viene voglia di fumare: come faccio a reprimerla?
- Quando passa la voglia di fumare?
- Dopo quanto posso dire di aver smesso di fumare?
- Smettere di fumare: primi giorni, i giorni più critici
- Smettere di fumare: sintomi, effetti collaterali, pancia gonfia
- Fumare in auto aumenta di cento volte l’esposizione alle sostanze nocive della sigaretta
- Fumare fa ingrassare o dimagrire?
- Ho smesso di fumare ma ora soffro di stitichezza: quali i rimedi?
- Quando passa la voglia di fumare?
- Differenza tra fumo attivo, passivo e terziario
- Perché viene voglia di fumare dopo aver fatto sesso?
- Perché il fumatore tossisce e starnutisce così spesso?
- Crisi d’astinenza e craving in medicina: significato ed esempi
- Il video shock che ti farà passare definitivamente la voglia di fumare
- Per quali motivi si ingrassa dopo aver smesso di fumare?
- Perché fumi? La risposta più diffusa è anche la più sbagliata
- La vera rivoluzione è smettere di fumare
- Quali sono le sigarette che fanno più male alla salute? E quelle che fanno meno male?
- Vuoi guadagnare 150 euro al mese senza fare nulla per il resto della tua vita? Ecco come fare
- Tutte le falsità che girano su internet a proposito delle sigarette
- Il momento migliore per smettere di fumare è ADESSO: il fumatore vive 11 anni di vita in meno
- I benefici dello smettere di fumare
- Perché anche 10 anni dopo aver smesso di fumare, il rischio di tumore è più elevato rispetto a chi non ha mai fumato?
- Fumare non fa male: mio nonno fumava 50 sigarette al giorno e ha vissuto bene fino a 90 anni
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- I 10 motivi per smettere di fumare se vai in palestra o fai sport
- Tabagismo in aumento tra i giovanissimi: un 15enne su quattro fuma abitualmente
- Vi racconto perché chi fuma sigarette elettroniche per smettere, non solo è destinato a fallire, ma fumerà ancora più di prima
- Smettere di fumare ha i suoi svantaggi, anche “a letto”
- Più aumenta il consumo di sigarette e più diminuiscono le prestazioni fisiche
- Effetti a breve termine del fumo sullo sportivo
- Effetti a medio/lungo termine del fumo sullo sportivo
- Fumo di sigaretta, visita sportiva, capacità respiratoria e Sindrome Ostruttiva Cronica
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Polmonite batterica: cause, fattori di rischio, anatomia patologica, fisiopatologia
- Polmonite batterica: sintomi, segni, diagnosi, esami
- Polmonite batterica: trattamento, prognosi, complicanze
- Polmonite batterica: prevenzione, durata, rimedi naturali, dieta, integratori
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Rinite allergica: cos’è, sintomi, gola, tosse, rimedi e terapie
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Malattie interstiziali polmonari: cause ed interstiziopatia polmonare da farmaci
- Malattie interstiziali polmonari: anatomia patologica e fisiopatologia
- Malattie interstiziali polmonari: sintomi, segni, diagnosi, esami
- Malattie interstiziali polmonari: terapia, prognosi, mortalità, speranza di vita
- Sarcoidosi: cause, sintomi, diagnosi, terapia, rischi, prognosi
- Fibrosi polmonare idiopatica: sintomi, progressione e cure
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Pneumoconiosi dei lavoratori del carbone e sindrome di Caplan
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Silicosi: cause, tipi, sintomi, diagnosi, anatomia patologica, cure
- Asbestosi, mesotelioma e versamento pleurico: cause, sintomi, cure
- Berilliosi (avvelenamento da berillio): cause, sintomi, diagnosi e terapie
- Polmoniti da ipersensibilità: cause, sintomi, diagnosi e terapia
- Polmonite da ipersensibilità (alveolite allergica estrinseca): cause, sintomi, cure
- Bissinosi: cause, sintomi, diagnosi e terapie
- Malattie acute e croniche da gas irritanti e altre sostanze chimiche
- Sindrome dell’edificio malato, polmone da aria condizionata, febbre da deumidificatore
- Componenti della respirazione: centri respiratori, muscoli, chemiocettori, nervi
- Complicanze respiratorie delle malattie neuromuscolari: anatomia patologica e fisiopatologia
- Complicanze respiratorie delle malattie neuromuscolari: sintomi, segni, diagnosi
- Complicanze respiratorie delle malattie neuromuscolari: trattamento, prognosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
