 La tetralogia di Fallot (pronuncia “Fallò”) detta anche “tetralogia di Steno-Fallot” o “sindrome del bambino blu” o “quadrilogia di Fallot” (in inglese “steno-Fallot tetralogy” o “tetralogy of Fallot” da cui l’acronimo TOF o ToF) è una malformazione cardiaca congenita, cioè già presente alla nascita, che classicamente ha quattro elementi anatomici che differenziano il cuore del neonato con tetralogia di Fallot dal cuore di un neonato sano. Se alla tetralogia di Fallot si associa anche il “forame ovale pervio” oppure un difetto del setto interatriale, la sindrome viene denominata “pentalogia di Fallot“.
La tetralogia di Fallot (pronuncia “Fallò”) detta anche “tetralogia di Steno-Fallot” o “sindrome del bambino blu” o “quadrilogia di Fallot” (in inglese “steno-Fallot tetralogy” o “tetralogy of Fallot” da cui l’acronimo TOF o ToF) è una malformazione cardiaca congenita, cioè già presente alla nascita, che classicamente ha quattro elementi anatomici che differenziano il cuore del neonato con tetralogia di Fallot dal cuore di un neonato sano. Se alla tetralogia di Fallot si associa anche il “forame ovale pervio” oppure un difetto del setto interatriale, la sindrome viene denominata “pentalogia di Fallot“.
Denominazione ed etimologia
La tetralogia di Fallot deve il suo nome a:
- il fatto che siano quattro le malformazioni cardiache presenti contemporaneamente: “tetralogia” deriva dal termine greco τετραλογία composto dai termini τετρα- (leggi “tetra”) che significa “quattro” e -λογία (leggi “logìa”) che significa “discorso”;
- il fatto che nel 1888 il medico francese Étienne-Louis Arthur Fallot abbia descritto con esattezza le malformazioni.
Cenni storici
La tetralogia di Fallot fu inizialmente descritta nel 1671 dal ricercatore danese Dane Niels Stensen. Indicato anche come Nicolaus Steno in latino, Stensen è stato un pioniere dell’anatomia e della geologia. Il suo lavoro ha dato un contributo significativo al campo dell’anatomia e della patologia cardiaca, che ha portato la condizione a essere inizialmente denominata tetralogia Steno-Fallot. Un’ulteriore descrizione fu pubblicata nel 1888 dal medico francese Étienne-Louis Arthur Fallot, da cui prese il nome. Nel 1924, Maude Elizabeth Seymour Abbott, una cardiologa pediatrica di Montreal, in Canada, la chiamò tetralogia di Fallot. Il breve articolo “Dissezione di un feto mostruoso a Parigi” nel 1671 descrisse per la prima volta le condizioni che in seguito sarebbero state note insieme come tetralogia di Fallot. In particolare, ha evidenziato la formazione insolita di arterie, la stenosi dell’arteria polmonare, l’assenza del dotto arteriosi, un’aorta prevalente e la circolazione cardiaca fetale in cui il sangue veniva reindirizzato all’aorta dall’arteria polmonare. Più di cento anni dopo, nel 1777, il medico olandese Eduard Sandifort riferì di quello che chiamava il paziente “il bambino blu“. Inizialmente si pensava che questo paziente, di 16 mesi, avesse l’asma, anche se un’autopsia post mortem ha rivelato una malformazione cardiaca senza dotto arterioso o legamento arterioso, indicando che il bambino potrebbe essere morto per tetralogia di Fallot. Un altro paziente di 13 anni fu segnalato dal medico scozzese William Hunter nel 1782. Hunter descrisse il paziente, insieme ad altri tre, come affetto da cianosi dopo un esame postmortem nel 1774. Anche altri casi, come quelli presentati da Pulteney (1785), Abernethy (1793), Bell (1797), Dorsey (1812) e Farre (1814), hanno contribuito alla comprensione moderna della tetralogia di Fallot. Il primo caso ufficiale della tetralogia di Fallot è stato segnalato egli Stati Uniti d’America presso l’Università della Pennsylvania nel 1816, segnalato da Peacock (1858 e 1869), seguito da Widman (1881) ed infine da Fallot (1888) da cui prende il nome la condizione. Fallot è stato il primo a descrivere elegantemente le quattro caratteristiche chiave che differenziano la tetralogia da altre condizioni cardiache cianotiche ed è stato prominente nell’eliminare il forame ovale pervio come quinta caratteristica. Fallot inizialmente la chiamò “la maladie bleue“, cioè la “malattia blu” o “cyanose cardiaque“, cioè la “cianosi cardiaca”. La prima riparazione chirurgica fu eseguita nel 1944 presso l’ospedale Johns Hopkins. La procedura è stata condotta dal chirurgo Alfred Blalock e dalla cardiologa Helen B. Taussig, con Vivien Thomas che ha fornito anche contributi sostanziali ed è stata indicata come assistente. Questo primo intervento chirurgico è stato rappresentato nel film “Something the Lord Made“. Eileen Saxon, all’epoca di 15 mesi, è stata la prima persona al mondo a ricevere l’intervento di shunt Blalock-Thomas-Taussig.
Diffusione
La tetralogia di Fallot è la malformazione cardiaca congenita con cianosi più frequente, e rappresenta all’incirca il 10% di tutte le patologie cardiache congenite. La prevalenza della tetralogia di Fallot è stimata tra lo 0,02 e lo 0,04%, che corrisponde a circa 200-400 casi per milione di nati vivi. Rappresenta il 7-10% di tutte le anomalie cardiache congenite, rendendolo il più comune difetto cardiaco cianotico. Sebbene inizialmente si pensasse che maschi e femmine fossero colpiti allo stesso modo, studi più recenti hanno scoperto che i maschi sono colpiti più delle femmine. A circa 1 neonato su 100 viene diagnosticato un difetto cardiaco congenito, di cui al 10% viene diagnosticata la tetralogia di Fallot. Geneticamente, è più comunemente associato alla sindrome di Down e alla sindrome di DiGeorge. È noto che la sindrome di Down e altri disturbi cromosomici si verificano insieme a difetti cardiaci congeniti come la tetralogia di Fallot.
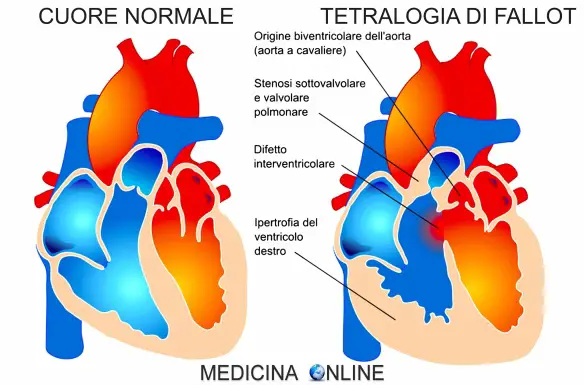
Le 4 caratteristiche anatomiche della tetralogia di Fallot
Le quattro caratteristiche anatomiche della tetralogia di Fallot, sono:
- difetto del setto interventricolare: cioè una comunicazione fra ventricolo sinistro e destro;
- aorta a cavaliere: l’origine biventricolare dell’aorta, che si trova a cavallo fra i due ventricoli, sopra il difetto interventricolare;
- stenosi (cioè restringimento) sottovalvolare e valvolare polmonare;
- ipertrofia (cioè ingrossamento muscolare) del ventricolo destro.
Ulteriori anomalie
La tetralogia di Fallot può presentare – oltre alle quattro malformazioni classiche – altre anomalie anatomiche, tra cui:
- stenosi dell’arteria polmonare sinistra, nel 40%;
- valvola polmonare bicuspide, nel 60%;
- arco aortico destro, nel 25%;
- anomalie coronariche, nel 10%;
- forame ovale pervio o un difetto del setto interatriale, nel qual caso la sindrome è talvolta chiamata pentalogia di Fallot;
- difetto del setto atrioventricolare;
- ritorno venoso polmonare parzialmente o totalmente anomalo.
Tetralogia di Fallot con atresia polmonare (pseudotruncus arteriosus)
La tetralogia di Fallot con atresia polmonare (pseudotruncus arteriosus) è una variante grave in cui vi è un’ostruzione completa (atresia) del tratto di efflusso del ventricolo destro, causando l’assenza del tronco polmonare durante lo sviluppo embrionale. In questi individui il sangue devia completamente dal ventricolo destro a quello sinistro dove viene pompato solo attraverso l’aorta. I polmoni sono perfusi attraverso estese collaterali delle arterie sistemiche e talvolta anche attraverso il dotto arterioso.
Comorbidità
Molte condizioni e patologie possono verificarsi contemporaneamente alla tetralogia di Fallot: la loro presenza può peggiorare la situazione clinica del bambino. Spesso il neonato con tetralogia di Fallot può presentarsi con basso peso alla nascita e prematurità: in entrambi questi casi, la mortalità e la morbilità sono aumentate. Differenze nella meccanica atriale e ventricolare destra e rigidità epatica sono state osservate anche negli adulti con tetralogia di Fallot riparato chirurgicamente, così come atresia polmonare e stenosi polmonare persistente. Nei pazienti con atresia polmonare, vi è un completo fallimento del flusso in avanti dal ventricolo destro al sistema vascolare arterioso polmonare. In quanto tale, il flusso sanguigno polmonare dipende interamente dallo shunt dalla circolazione sistemica, tipicamente attraverso un dotto arterioso pervio. La fisiopatologia della tetralogia di Fallot insieme all’arterioso polmonare è unicamente attribuibile a difetti delle arterie polmonari. Anche dopo l’intervento chirurgico, questi pazienti rimangono a più alto rischio di stenosi arteriose polmonari e ipertensione polmonare. È stato anche osservato che la malattia di Danon, che è una malattia genetica rara, complica la tetralogia di Fallot. In particolare, all’elettrocardiogramma determina allungamento del complesso QRS e intervallo PR ridotto. Le anomalie genetiche riscontrate nella tetralogia di Fallot possono portare a una diagnosi precoce della malattia di Danon, contribuendo a migliorare gli esiti prognostici.
Continua la lettura con:
- Tetralogia di Fallot: fattori di rischio e cause
- Tetralogia di Fallot: sintomi, segni e crisi asfittiche ipercianotiche
- Tetralogia di Fallot: diagnosi, diagnosi prenatale e diagnosi differenziale
- Tetralogia di Fallot: terapia farmacologica, chirurgica, palliativa e complicanze
- Tetralogia di Fallot: rischi, prognosi, sopravvivenza e mortalità
Leggi anche:
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Parto pretermine: conseguenze sul neonato prematuro
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Differenza tra insufficienza e stenosi valvolare
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!

Pingback: Ectopia cordis: tipi, classificazione, cause e malformazioni associate