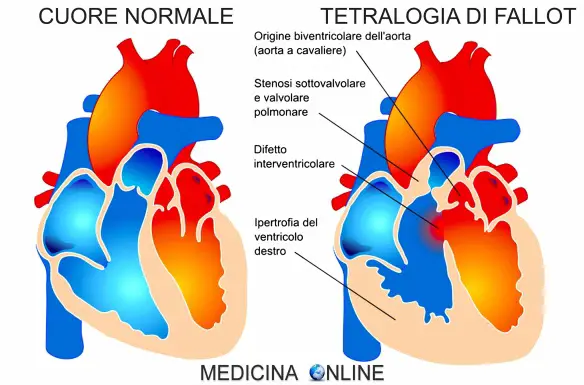
La tetralogia di Fallot, detta anche “tetralogia di Steno-Fallot” o “sindrome del bambino blu” o “quadrilogia di Fallot” (in inglese “steno-Fallot tetralogy” o “tetralogy of Fallot” da cui l’acronimo TOF o ToF) è una malformazione cardiaca congenita, cioè già presente alla nascita, che classicamente ha quattro elementi anatomici che differenziano il cuore del neonato con tetralogia di Fallot dal cuore di un neonato sano. Se alla tetralogia di Fallot si associa anche il “forame ovale pervio” oppure un difetto del setto interatriale, la sindrome viene denominata “pentalogia di Fallot“.
Diffusione
La tetralogia di Fallot è la più comune lesione cardiaca congenita cianogena dell’adulto e rappresenta il 10% di tutte le cardiopatie congenite. Può presentarsi al medico prima o, più comunemente, dopo un intervento chirurgico correttivo o palliativo.
Cause e fisiopatologia
La tetralogia è il risultato di un malallineamento del setto aorto-polmonare che divide il tronco arterioso nell’aorta e nell’arteria polmonare durante lo sviluppo, determinando una deviazione anteriore dell’aorta
verso l’arteria polmonare. Le quattro componenti della tetralogia sono le seguenti:
- aorta a cavaliere sul setto interventricolare;
- ostruzione all’efflusso ventri colare destro, che può verificarsi a livello valvolare, sottovalvolare, sopravalvolare o in una combinazione di tutti e tre;
- DIV (difetto interventricolare) membranoso;
- ipertrofia del ventricolo destro.
Il DIV di solito è ampio e consente ai ventricoli destro e sinistro di comunicare liberamente. La presenza di ostruzione all’efflusso ventricolare destro è protettiva, prevenendo il sovraccarico pressorio e di volume del circolo polmonare, che determinerebbe un’ipertensione polmonare fissa.
Il grado di shunt destro-sinistro dipende dal grado di ostruzione all’efflusso ventricolare destro. Se la stenosi polmonare è lieve, lo shunt destro-sinistro è minimo e il paziente resta acianotico (tetralogia rosa). Più spesso la stenosi polmonare è grave e un grande volume di sangue scarsamente ossigenato
viene deviato nella circolazione sistemica con conseguente cianosi. La cianosi peggiora con l’esercizio fisico, allorché la caduta delle resistenze vascolari sistemiche aumenta il grado di shunt destro-sinistro. La tetralogia può anche essere associata a DIA (difetto interatriale), DIV muscolare, arco aortico destro e ad altre anomalie coronariche. Si osserva una delezione cromosomica (22qll) nel 15% dei casi, in particolare in coloro che presentano anomalie associate. Tale delezione implica un rischio maggiore di trasmissione di cardiopatia congenita alla prole.
Diagnosi e sintomi
La diagnosi si basa per prima cosa sull’anamnesi: se la madre è diabetica, fumatrice, ultraquarantenne ed il bimbo è prematuro e presenta cianosi e difficoltà respiratorie, il medico dovrebbe considerare la tetralogia di Fallot come una possibilità probabile. All’esame obiettivo si nota cute cianotica, ippocratismo digitale, soffio da eiezione prominente al margine sternale sinistro, P2 ridotto o assente. Il dubbio diagnostico viene poi confermato da:
- radiografia del torace,
- elettrocardiogramma,
- ecocardiogramma ed ecocolordoppler cardiaco.
L’elettrocardiogramma mostra ipertrofia del ventricolo destro ed anomalie dell’atrio destro.
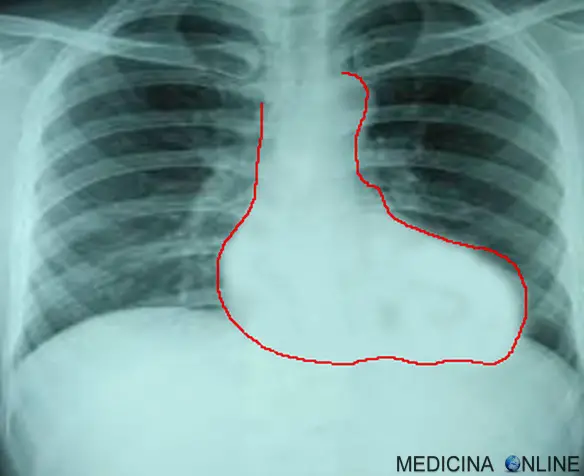
Radiografia del torace di neonato con tetralogia di Fallot: visibile il cuore a zoccolo
La radiografia del torace, mostra il caratteristico cuore a scarpa (o “cuore a zoccolo”, vedi immagine in alto), arteria polmonare piccola, normale vascolarizzazione polmonare. L’ecocardiografia determina la diagnosi finale e in genere offre informazioni sufficienti per la pianificazione del trattamento chirurgico. In circa la metà di tutti i casi, la tetralogia di Fallot viene diagnosticata prima della nascita (diagnosi prenatale) grazie all’ecocardiogramma.
Terapia
La correzione chirurgica della tetralogia è di solito eseguita nel periodo neonatale o nell’infanzia e comporta un miglioramento dell’ostruzione ventri colare destra e la chiusura con patch del DIV (difetto interventricolare). Dopo la chirurgia di riparazione, i pazienti sono a rischio di stenosi o insufficienza polmonare residue, il che può portare a dilatazione e disfunzione del ventricolo destro e insufficienza tricuspidale. L’insufficienza aortica è comune dopo la riparazione e può diventare clinicamente significativa. Anche i DIV residui, gli aneurismi del tratto di efflusso ventricolare destro e le aritmie sostenute sono complicanze riconosciute. Le aritmie possono essere sopraventricolari o ventricolari, possono determinare una compromissione emodinamica e contribuire a un aumento del rischio di morte improvvisa. Il prolungamento della durata del QRS (fino a >180 ms) all’elettrocardiogramma (ECG) di superficie è un marker di aumento del rischio di tachicardia ventri colare e morte improvvisa.
La chirurgia palliativa può essere eseguita in età infantile per migliorare il flusso ematico polmonare. Talvolta i pazienti possono scegliere di non sottoporsi a riparazione completa. Questa palliazione consiste nella creazione di uno shunt tra la circolazione sistemica e quella polmonare, per esempio tra l’arteria succlavia e l’arteria polmonare omolaterale (shunt di Blalock-Taussig), che determina un aumento del flusso ematico polmonare e un miglioramento dell’ossigenazione del sangue sistemico.
A questo scopo sono stati impiegati diversi shunt palliativi. Sebbene tali procedure spesso determinino una palliazione a lungo termine dell’ipossia, possono presentarsi diverse complicanze. Gli shunt possono divenire piccoli con la crescita dei pazienti oppure possono chiudersi spontaneamente e portare a una cianosi progressiva. Se lo shunt è troppo ampio, il maggiore volume di sangue nel circolo polmonare e nel cuore sinistro può determinare una congestione polmonare e progredire verso un’ ostruzione vascolare polmonare irreversibile. Nei pazienti che sopravvivono fino all’età adulta, si deve ancora cercare di effettuare una chirurgia correttiva, ma il rischio operatorio è maggiore a causa della presenza di disfunzione ventricolare destra.
Tutti i pazienti affetti da tetralogia, anche se la patologia è stata corretta chirurgicamente, devono ricevere una profilassi per endocardite.
Per approfondire, continua la lettura con questi articoli:
- Tetralogia di Fallot: caratteristiche, diffusione, comorbilità, etimologia e cenni storici
- Tetralogia di Fallot: fattori di rischio e cause
- Tetralogia di Fallot: sintomi, segni e crisi asfittiche ipercianotiche
- Tetralogia di Fallot: diagnosi, diagnosi prenatale e diagnosi differenziale
- Tetralogia di Fallot: terapia farmacologica, chirurgica, palliativa e complicanze
- Tetralogia di Fallot: rischi, prognosi, sopravvivenza e mortalità
Leggi anche:
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Difetti del setto interatriale: cause, sintomi, diagnosi, terapia, rischi, prognosi, mortalità
- Difetti del setto interventricolare: cause, sintomi, diagnosi e terapie
- Stenosi aortica congenita e valvola aortica bicuspide
- Stenosi congenita della valvola polmonare e anomalia di Ebstein
- Coartazione aortica: cause, sintomi, diagnosi, terapie complicanze e rischi
- Dotto arterioso pervio: cause, sintomi, diagnosi, terapie complicanze e rischi
- Trasposizione completa e corretta delle grandi arterie, cuore univentricolare e intervento di Fontain
- Differenza tra difetto del setto interatriale, interventricolare e dotto arterioso pervio SCHEMA
- Sindrome di Eisenmenger: diffusione, cause, sintomi, segni, diagnosi, terapia, attività sportiva
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Ipossia: valori, conseguenze, sintomi, cure
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
