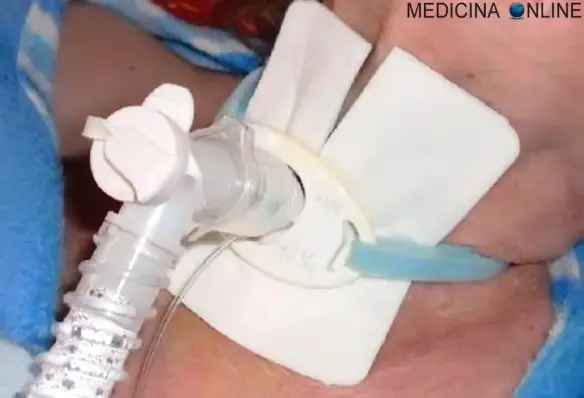
 Con “tracheostomia” in campo medico si intende un procedura chirurgica utilizzata per creare un’apertura (o stoma) sul collo, a livello della trachea. Tale operazione si esegue congiungendo i margini di un’incisione cutanea, praticata sul collo, al tubo tracheale, anch’esso forato. Una volta collegate le due aperture, si infila un piccolo tubo, detto cannula tracheostomica, che consente di convogliare aria nei polmoni e di respirare. La tracheostomia è, solitamente, un rimedio a lunga permanenza.
Con “tracheostomia” in campo medico si intende un procedura chirurgica utilizzata per creare un’apertura (o stoma) sul collo, a livello della trachea. Tale operazione si esegue congiungendo i margini di un’incisione cutanea, praticata sul collo, al tubo tracheale, anch’esso forato. Una volta collegate le due aperture, si infila un piccolo tubo, detto cannula tracheostomica, che consente di convogliare aria nei polmoni e di respirare. La tracheostomia è, solitamente, un rimedio a lunga permanenza.Tracheostomia e ventilazione assistita
Tracheostomia: quando si esegue?
La tracheostomia, solitamente, si mette in pratica quando un individuo non riesce più a respirare adeguatamente, a causa di un disturbo di salute o di un’ostruzione delle vie aeree.
Le principali situazioni che richiedono la tracheostomia sono tre:
- in caso di insufficienza respiratoria;
- in caso di blocco/ostruzione delle vie aeree superiori;
- in caso di accumulo di fluido all’interno delle vie aeree inferiori e nei polmoni.
Tracheostomia nell’insufficienza respiratoria
L’insufficienza respiratoria è una condizione in cui un individuo ha difficoltà a respirare o non respira affatto. I casi di insufficienza respiratoria, che necessitano di tracheostomia, sono provocati dalle seguenti circostanze:
- Ictus o grave trauma cerebrale, che provocano, nel paziente, uno stato di coma o di incoscienza.
- Paralisi, dovuta a un grave trauma del midollo spinale, a livello del collo.
- Danno profondo dei polmoni, causato da una polmonite o dalla fibrosi cistica.
- Malattie degenerative del sistema nervoso, come quelle che colpiscono i motoneuroni (per esempio, la SLA o sclerosi laterale amiotrofica) o la sclerosi multipla.
Tracheostomia in caso di ostruzione delle vie aeree superiori
Le vie aeree superiori possono bloccarsi per diverse ragioni. La tracheostomia diventa fondamentale quando l’ostruzione è permanente.
Ostruzioni permanenti sono provocate da traumi, infezioni gravi e reazioni allergiche severe, che restringono la gola; oppure da un tumore della bocca, della laringe o della ghiandola tiroide.
La cannula tracheostomica, in questi frangenti, serve a bypassare un ostacolo che si trova a monte.
Tracheostomia in caso di accumulo di fluido nelle vie aeree inferiori
Nelle vie aeree inferiori o nei polmoni, può accumularsi del liquido, il quale, oltre a ridurre le capacità respiratorie di un individuo, può dare il via a un’infezione.
Tramite la tracheostomia, si ristabilisce la respirazione e si ripuliscono le vie aeree che hanno accumulato il fluido. La raccolta di liquido può avvenire per i seguenti motivi:
- Dopo una grave infezione ai polmoni (polmonite)
- Dopo un trauma a carico delle vie aeree inferiori e dei polmoni. Il liquido, in questo caso, è soprattutto sangue.
- Dopo una patologia neuromuscolare (per esempio, la SMA o atrofia muscolare spinale), che impedisce al paziente di muovere i muscoli toracici e di tossire. La tosse serve a espellere le secrezioni nasali, le quali, accumulandosi, sono terreno di coltura per i batteri.
Tracheostomia quando è permanente e quando non lo è?
La tracheostomia viene praticata, solitamente, come rimedio permanente, in tutte quelle situazioni (gravi o non gravi) in cui non è previsto un recupero delle normali capacità respiratorie. Tuttavia, se i disturbi respiratori sono curabili, può rappresentare una soluzione temporanea, ma di discreta durata, applicata in attesa che il paziente guarisca: quando la patologia è stata curata, la tracheostomia può essere rimossa.
Leggi anche:
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
Tracheostomia: quali sono i rischi
- Emorragie
- Danni accidentali alla trachea
- Danni accidentali ai nervi, che controllano la laringe o l’esofago. Questi conducono a disturbi del linguaggio e della deglutizione
- Pneumotorace, se dell’aria si accumula attorno a uno o a entrambi i polmoni
- Formazione di un ematoma sul collo, che comprime la trachea e rende difficile la respirazione
- Infezioni batteriche, da trattare immediatamente con antibiotici
- Dislocamento della cannula tracheostomica, che provoca successivamente un collasso della trachea
- Formazione di un punto di passaggio tra esofago e trachea (fistola), che potrebbe concludersi con l’entrata di cibo nelle vie respiratorie. È un disturbo che, per avvenire, richiede molto tempo
- Ostruzione della cannula o delle vie aeree. Se avviene nelle vie aeree, serve uno stent per garantire la riapertura del passaggio per l’aria
- Formazione di un fistola tra trachea e arteria anonima, passante nelle vicinanze. Questa possibilità è assai pericolosa
Incidono sicuramente sulla buona riuscita dell’intervento i seguenti fattori:
- Età e stato di salute del paziente. Un paziente giovane e in discreta salute sopporta meglio l’intervento e si abitua più velocemente a convivere con una cannula in trachea
- La ragione della tracheostomia. Un paziente, che soffre di una grave insufficienza respiratoria o di una malattia neurodegenerativa, è esposto maggiormente a più complicazioni post-intervento
- Tracheostomia d’emergenza o programmata. Gli interventi d’emergenza, a differenza delle operazioni pianificate, sono assai più rischiosi.
Preparazione alla tracheostomia
La tracheostomia prevede, salvo eccezioni, l’anestesia generale; pertanto, nel giorno dell’intervento, bisogna presentarsi a digiuno da diverse ore (in genere, dalla sera precedente). Inoltre, è bene munirsi di tutto ciò che potrebbe servire durante il ricovero (che è di diversi giorni) e, in base ai consigli medici, interrompere l’assunzione di determinati farmaci (per esempio, gli anticoagulanti), in quanto questi potrebbero far insorgere delle complicazioni. Come ogni operazione chirurgica, anche la tracheostomia richiede un check-up preoperatorio, che serve a valutare lo stato di salute del paziente e se questo è in grado di sopportare l’operazione.
Procedura
La tracheostomia può essere svolta sia come intervento programmato sia come soluzione d’emergenza. Quando è programmata, c’è il tempo per preparare l’operazione nei minimi dettagli e ricorrere all’anestesia generale; quando, invece, è un rimedio d’emergenza, il tempo a disposizione è poco, l’anestesia è locale e bisogna agire rapidamente, se si vuole salvare la vita del paziente.
Come si effettua l’anestesia generale?
L’anestesia generale prevede l’uso di anestetici e antidolorifici, che rendono il paziente incosciente e insensibile al dolore. La somministrazione di questi farmaci, effettuata per via endovenosa e/o tramite inalazione, avviene prima e per tutta la durata dell’intervento chirurgico. A operazione conclusa, infatti, si cessa il trattamento farmacologico, per consentire al paziente di riprendere i sensi. Al risveglio, è probabile che l’individuo operato si senta confuso: è un effetto normale degli anestetici, che nel giro di poche ore svanisce progressivamente.
Tracheostomia programmata
L’intervento programmato si può eseguire in due modi diversi: tramite una tracheostomia percutanea o tramite una tracheostomia a cielo aperto.
- Tracheostomia percutanea (o tracheostomia minimamente invasiva). Durante la tracheostomia percutanea, il chirurgo incide la gola del paziente, in modo tale da avere una via d’ingresso per un set di dilatatori di dimensioni crescenti. Questi strumenti, utilizzati uno alla volta, creano un’apertura (o stoma), nella trachea e nella cute, via via sempre più grande. Una volta che le dimensioni dello stoma permettono l’ingresso della cannula tracheostomica, vengono congiunti i margini del foro cutaneo con il tubo tracheale.
- Tracheostomia a cielo aperto (o tracheostomia tradizionale). Durante la tracheostomia a cielo aperto, il chirurgo pratica, per prima cosa, un’incisione orizzontale nella parte bassa del collo, tra pomo d’Adamo e sterno. Successivamente, seziona i muscoli e parte della ghiandola tiroide, presenti in quest’area e avvolgenti la faccia anteriore del tubo tracheale. Infine, perfora la trachea e la collega all’incisione cutanea, formando lo stoma per il passaggio del tubo tracheostomico.
L’intervento di tracheostomia a cielo aperto si svolge in sala operatoria. La tracheostomia percutanea ha il vantaggio, rispetto a quella a cielo aperto, di essere minimamente invasiva. Tuttavia, non è sempre sicura e attuabile in tutte le situazioni. Infatti, la tracheostomia a cielo aperto è l’unica soluzione quando:
- Il paziente ha meno di 12 anni.
- Il collo non presenta la classica anatomia, a causa di un tumore o di una raccolta di sangue.
- Il paziente è notevolmente sovrappeso e ha molto tessuto adiposo attorno al collo.
Tracheostomia nelle emergenze
Le classiche situazioni che richiedono la tracheostomia d’emergenza, sono quelle in cui il paziente soffre di insufficienza respiratoria. Come detto, l’anestesia è (quasi sempre) locale, perché non c’è il tempo materiale per agire in altra maniera, e l’operazione può avvenire anche in un reparto ospedaliero ben attrezzato. L’esecuzione è del tutto analoga a quella prevista dalla tracheostomia a cielo aperto, con la sola differenza che va eseguita con estrema rapidità. A tal proposito, per velocizzare la procedura, si pone un asciugamano arrotolato dietro le spalle del paziente disteso, in modo tale da raddrizzare il collo e facilitare la perforazione della trachea.
In genere, i pazienti, che si sottopongono a una tracheostomia d’emergenza, necessitano di essere ventilati meccanicamente, perché soffrono di un’insufficienza respiratoria grave e permanente. Terminato l’intervento, il paziente viene sottoposto a un esame radiologico del collo, che serve, al medico, per vedere se il tubo tracheostomico è stato inserito correttamente. Se non ci sono anomalie, il personale medico esegue una sorta di bendaggio attorno alla ferita, per proteggerla dagli agenti esterni (batteri in particolare), e applica del nastro sulla cannula, per fissare quest’ultima. Il ricovero ospedaliero può durare diversi giorni. La durata precisa non è quantificabile, in quanto ogni paziente rappresenta un caso a sé stante. In ogni caso, lo scopo è quello di monitorare il paziente, seguendo il decorso post-operatorio, e insegnargli come prendersi cura di sé, una volta dimesso dall’ospedale.
Vivere con la tracheostomia
La qualità di vita dei pazienti, sottoposti a tracheostomia, può essere anche buona. Se, infatti, non si soffre di gravi patologie respiratorie o di qualche malattia neurodegenerativa, è possibile riprendere diverse attività quotidiane e condurre un’esistenza quasi normale. Chiaramente, serve un periodo di assestamento, per abituarsi nuovamente a parlare, a mangiare ecc con un tubo in trachea.
In condizioni gravi, le cose sono ben diverse: il malato dipende da una strumento per la ventilazione meccanica e, oltre a non respirare autonomamente, presenta altri disturbi. Il paziente tracheostomizzato può riprendere la maggior parte delle normali attività quotidiane, purché lo faccia in modo graduale. In genere, per almeno sei settimane, è bene evitare le mansioni più pensanti: questo lasso di tempo serve ad abituarsi alla presenza della cannula.
È fondamentale ricordarsi che ogni mansione va svolta con estrema cura e proteggendo il tubo tracheostomico dalla polvere, dall’acqua e da qualsiasi altra particella dell’ambiente esterno. Il modo migliore per impedire che qualcosa entri nel tubo, è usare un foulard attorno al collo.
Ci si sta riferendo a individui tracheostomizzati affetti da disturbi respiratori relativamente lievi. La precisazione è d’obbligo, in quanto, per tutti coloro che soffrono di gravi disturbi respiratori o di patologie neurodegenerative, il ritorno alle normali attività quotidiane è irrealizzabile ed è reso tale da altri fattori.
Tracheostomia: parlare e mangiare
Per poter parlare, bisogna che l’aria attraversi le corde vocali, poste a livello della laringe. In un individuo tracheostomizzato, questo passaggio d’aria non si verifica più, pertanto il paziente ha grosse difficoltà a parlare, specialmente dopo l’intervento.
Con determinati accorgimenti (per esempio, le valvole fonatorie), da applicare alla cannula, e con degli esercizi mirati, insegnati da un logopedista, è possibile riprendere a parlare in modo quasi normale.
Tracheostomia: pulizia del tubo tracheostomico
Il tubo tracheostomico va pulito almeno un paio di volte al giorno. Durante il ricovero ospedaliero, se ne occupa il personale medico, ma, una volta a casa dall’ospedale, deve essere il paziente a prendersene cura.
Tutte le informazioni, relative alla pulizia della cannula tracheostomica, vengono fornite al momento del ricovero.
Tracheostomia: rimozione della cannula
La tracheostomia, come si è detto, non è sempre un rimedio permanente.
Quando non è più necessaria, bisogna rimuovere il tubo, coprire la ferita con un foulard o una sciarpa e attendere che lo stoma si cicatrizzi. Possono volerci anche diverse settimane e il ricorso ad alcuni punti di sutura.
Leggi anche:
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Dopo una broncoscopia: cosa può succedermi? Quando chiamare il medico?
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra dispnea, apnea e tachipnea
- Muscoli respiratori volontari ed involontari
- Differenza tra sedazione cosciente e profonda, anestesia ed ipnosi
- Sedazione cosciente: via inalatoria, endovenosa e gastrointestinale
- Differenza tra anestesia generale e sonno
- Perché l’anestesia generale è così pericolosa? Effetti collaterali e pericoli
- Anestesia cosciente o risveglio intraoperatorio: risvegliarsi durante una operazione chirurgica ma non poter parlare né muoversi
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Sapresti riconoscere un infarto del miocardio? Impara ad identificarlo e salverai una vita (anche la tua)
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
