 Lo statunitense Jonathan Buckelew, oggi 35enne, ha vissuto un’emergenza che gli ha cambiato la vita il 26 ottobre 2015, quando è stato trasportato d’urgenza in un ospedale della Georgia (USA) dopo essere andato in convulsioni e aver perso conoscenza durante una manipolazione cervicale chiropratica, secondo quanto riportato dai Continua a leggere
Lo statunitense Jonathan Buckelew, oggi 35enne, ha vissuto un’emergenza che gli ha cambiato la vita il 26 ottobre 2015, quando è stato trasportato d’urgenza in un ospedale della Georgia (USA) dopo essere andato in convulsioni e aver perso conoscenza durante una manipolazione cervicale chiropratica, secondo quanto riportato dai Continua a leggere
Perché si verificano le infezioni chirurgiche se la sala operatoria è sterile?
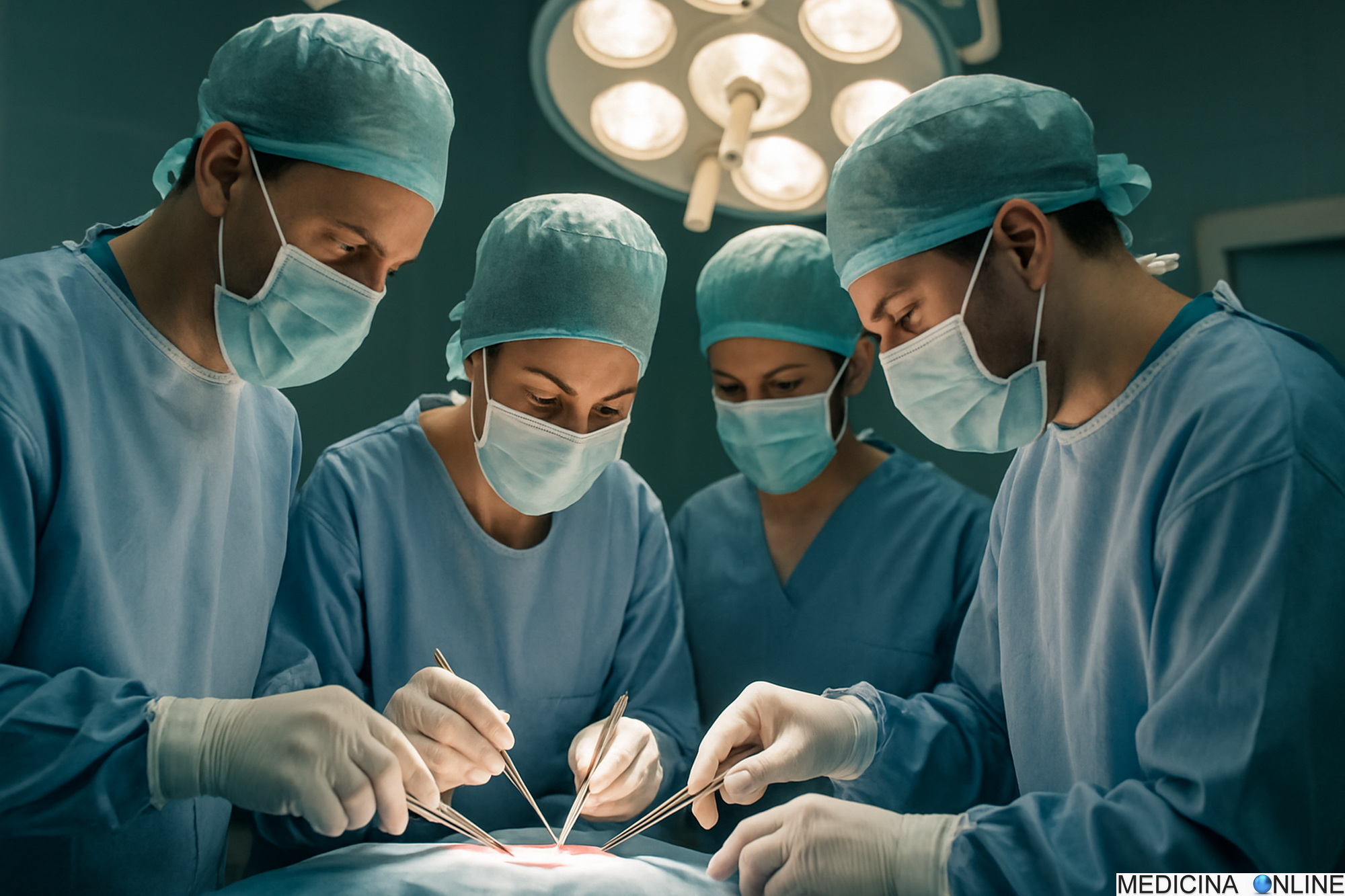 Un nostro lettore ci ha inviato questo damanda: “Se la sala operatoria è sterile e i chirurghi e gli strumenti sono altrettanto sterili, perché allora un paziente sottoposto ad intervento operatorio esce dalla sala operatoria con una infezione?”
Un nostro lettore ci ha inviato questo damanda: “Se la sala operatoria è sterile e i chirurghi e gli strumenti sono altrettanto sterili, perché allora un paziente sottoposto ad intervento operatorio esce dalla sala operatoria con una infezione?”
Cerco quindi di dare una Continua a leggere
La mano di Clarence Madison Dally: la prima persona avvelenata dalle radiazioni
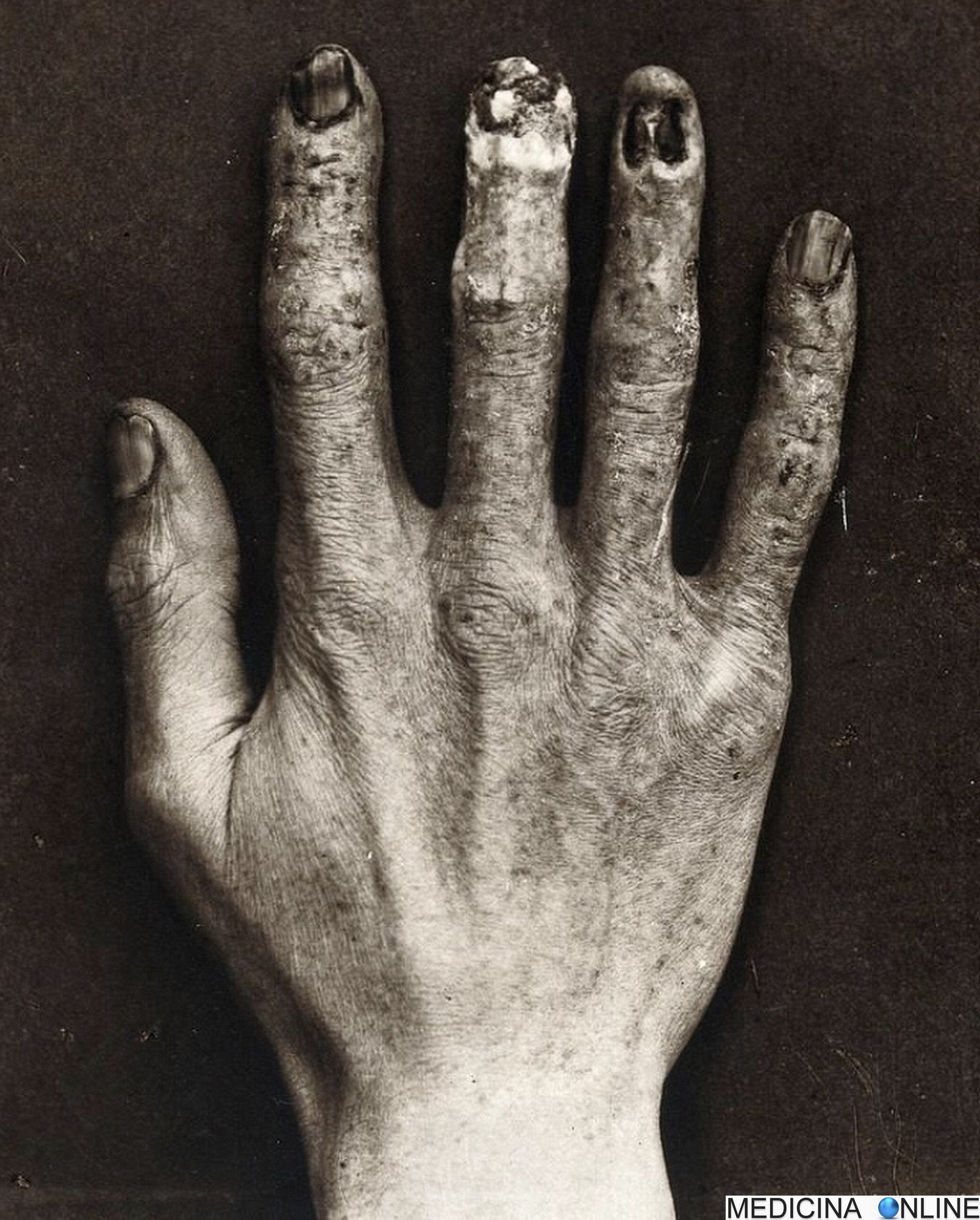 La mano ritratta in questa immagine apparteneva a Clarence Madison Dally, riconosciuto come la prima vittima documentata da esposizione cronica alle radiazioni ionizzanti. Vetraio di professione, Dally iniziò la sua carriera alla Edison Lamp Works, dove, grazie alla sua abilità nella lavorazione del vetro, fu Continua a leggere
La mano ritratta in questa immagine apparteneva a Clarence Madison Dally, riconosciuto come la prima vittima documentata da esposizione cronica alle radiazioni ionizzanti. Vetraio di professione, Dally iniziò la sua carriera alla Edison Lamp Works, dove, grazie alla sua abilità nella lavorazione del vetro, fu Continua a leggere
ADHD: cos’è e come scoprire se ce l’hai
 L’ADHD, acronimo di Attention Deficit Hyperactivity Disorder (in italiano: Disturbo da Deficit di Attenzione/Iperattività), è un disturbo del neurosviluppo caratterizzato da una combinazione variabile di disattenzione, iperattività e impulsività. In ambito clinico non viene considerato un semplice tratto temperamentale, né una generica tendenza alla distrazione, ma una condizione che può interferire in modo significativo con il funzionamento scolastico, lavorativo, relazionale e sociale. Secondo il Continua a leggere
L’ADHD, acronimo di Attention Deficit Hyperactivity Disorder (in italiano: Disturbo da Deficit di Attenzione/Iperattività), è un disturbo del neurosviluppo caratterizzato da una combinazione variabile di disattenzione, iperattività e impulsività. In ambito clinico non viene considerato un semplice tratto temperamentale, né una generica tendenza alla distrazione, ma una condizione che può interferire in modo significativo con il funzionamento scolastico, lavorativo, relazionale e sociale. Secondo il Continua a leggere
I figli maschi assomigliano alla madre e le figlie al padre: verità o mito?
 L’idea che i figli maschi tendano ad assomigliare di più alla madre, e le figlie femmine al padre, è una convinzione diffusa nella cultura popolare, tuttavia, quando la si analizza da un punto di vista scientifico, questa affermazione appare più complessa e sfumata. In realtà, la genetica, la percezione sociale e alcuni fattori psicologici concorrono a creare questa impressione, ma non esiste una regola biologica assoluta che la Continua a leggere
L’idea che i figli maschi tendano ad assomigliare di più alla madre, e le figlie femmine al padre, è una convinzione diffusa nella cultura popolare, tuttavia, quando la si analizza da un punto di vista scientifico, questa affermazione appare più complessa e sfumata. In realtà, la genetica, la percezione sociale e alcuni fattori psicologici concorrono a creare questa impressione, ma non esiste una regola biologica assoluta che la Continua a leggere
Test di Meares e Stamey (test dei 4 bicchieri): a che serve e come si svolge?
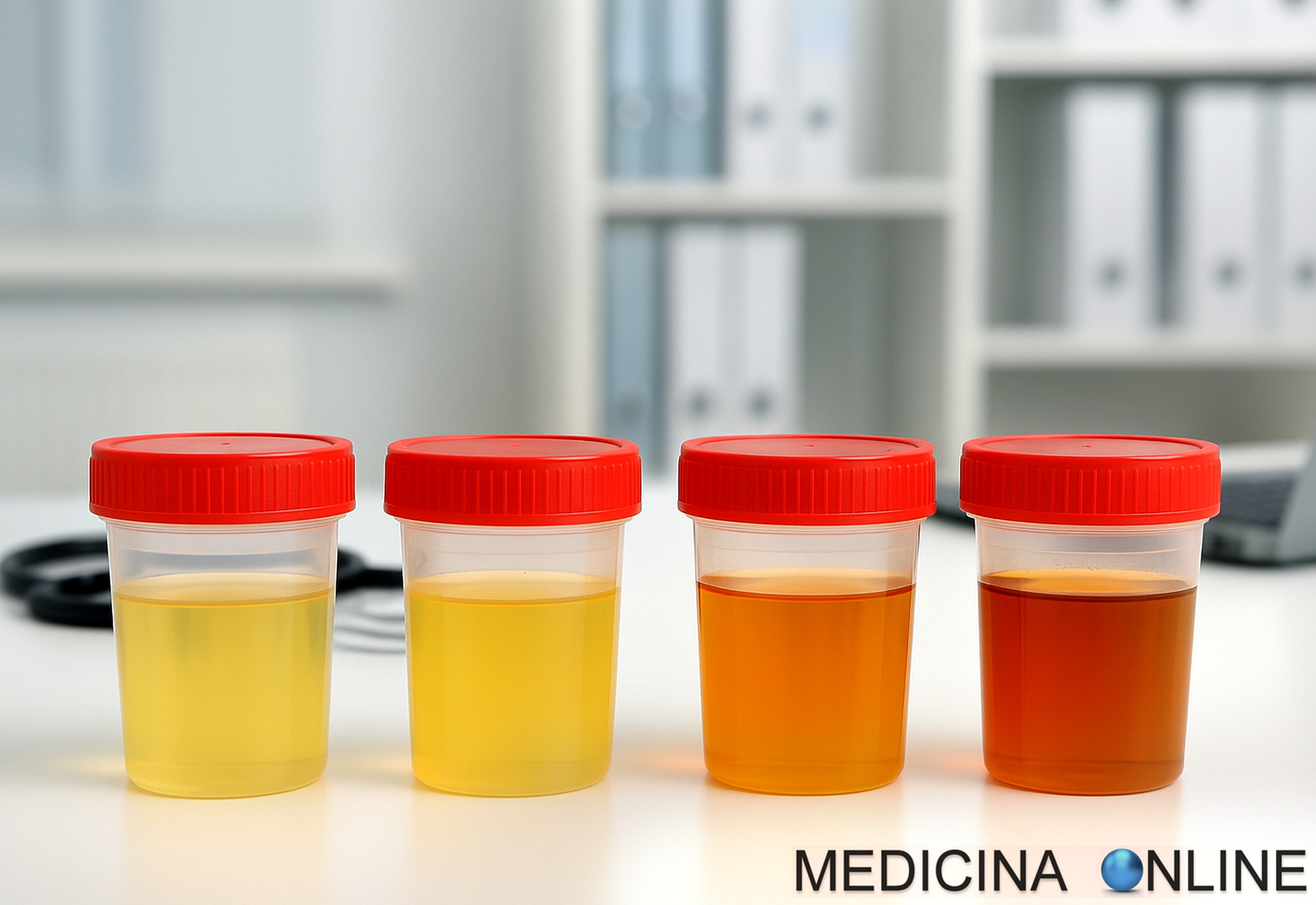 Il test di Meares-Stamey, noto anche come “test dei quattro bicchieri“, rappresenta un test urologico concepito per la diagnosi differenziale della prostatite cronica, in particolare nelle sue forme batteriche. Introdotto per la prima volta nel 1968 da Meares e Stamey, si è progressivamente affermato come standard diagnostico di riferimento per la Continua a leggere
Il test di Meares-Stamey, noto anche come “test dei quattro bicchieri“, rappresenta un test urologico concepito per la diagnosi differenziale della prostatite cronica, in particolare nelle sue forme batteriche. Introdotto per la prima volta nel 1968 da Meares e Stamey, si è progressivamente affermato come standard diagnostico di riferimento per la Continua a leggere
Farmaci da banco: cosa sono e dove comprarli
 I farmaci da banco sono medicinali pensati per trattare disturbi comuni e di lieve entità, come mal di testa, febbre, piccoli dolori, acidità di stomaco o sintomi influenzali leggeri. In Italia rientrano tra i medicinali senza obbligo di prescrizione e possono essere richiesti direttamente dal cliente senza presentare la ricetta. Nonostante siano facilmente accessibili, restano pur sempre farmaci e richiedono un Continua a leggere
I farmaci da banco sono medicinali pensati per trattare disturbi comuni e di lieve entità, come mal di testa, febbre, piccoli dolori, acidità di stomaco o sintomi influenzali leggeri. In Italia rientrano tra i medicinali senza obbligo di prescrizione e possono essere richiesti direttamente dal cliente senza presentare la ricetta. Nonostante siano facilmente accessibili, restano pur sempre farmaci e richiedono un Continua a leggere
Perché questa donna ha voluto farsi una foto con sua figlia morta?
 La ragazza sulla sinistra in questa fotografia, era già morta. Perché sua madre ha voluto fare con lei questa foto?
La ragazza sulla sinistra in questa fotografia, era già morta. Perché sua madre ha voluto fare con lei questa foto?
Durante l’epoca vittoriana, tra il XIX e l’inizio del XX secolo, una pratica oggi inquietante ma allora profondamente sentita prese piede in Inghilterra e negli Stati Uniti: la fotografia post mortem. Si trattava di ritratti fotografici realizzati ai Continua a leggere
