 L’intestino ospita miliardi di microrganismi che costituiscono il cosiddetto microbiota intestinale. Quando questo equilibrio si altera (condizione definita dismicrobismo intestinale), possono comparire sintomi come diarrea, gonfiore, crampi addominali e irregolarità Continua a leggere
L’intestino ospita miliardi di microrganismi che costituiscono il cosiddetto microbiota intestinale. Quando questo equilibrio si altera (condizione definita dismicrobismo intestinale), possono comparire sintomi come diarrea, gonfiore, crampi addominali e irregolarità Continua a leggere
Archivi tag: alvo
Colonscopia virtuale: procedura, vantaggi, svantaggi, durata, quanto dura, è dolorosa, gravidanza, costo
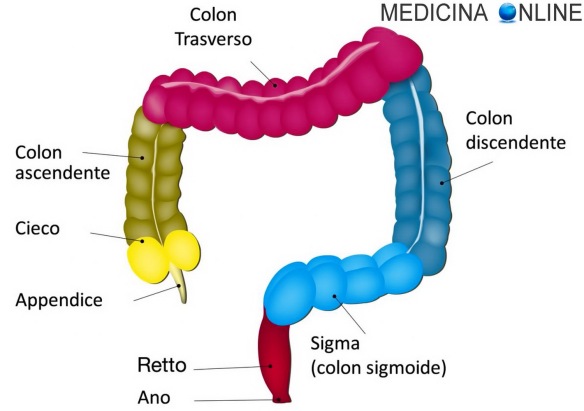 La colonscopia virtuale (in inglese “virtual colonoscopy”, “CT colonography” o “CT pneumocolon” o “MR colonography”) è una procedura di diagnostica per immagini che permette di studiare le pareti interne del Continua a leggere
La colonscopia virtuale (in inglese “virtual colonoscopy”, “CT colonography” o “CT pneumocolon” o “MR colonography”) è una procedura di diagnostica per immagini che permette di studiare le pareti interne del Continua a leggere
Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
 Il glicerolo è un composto largamente impiegato in campo farmaceutico per le sue proprietà lubrificanti, osmotiche, emollienti ed idratanti. Per via rettale produce generalmente un’evacuazione entro 15-20 minuti. II meccanismo d’azione del glicerolo è di tipo iperosmotico:richiamando acqua nelle feci e producendo una disidratazione dei tessuti con cui viene a contatto. Tale disidratazione determina un effetto irritante locale che scatena contrazioni peristaltiche con conseguente stimolazione allo svuotamento dell’ampolla rettale. Il glicerolo, somministrato per via rettale, è in grado di promuovere la peristalsi e l’evacuazione del basso intestino in virtù della sua azione irritante e della capacità di ammorbidire la massa fecale ispessita. II glicerolo non presenta attività sistemica, quando somministrato localmente, in quanto non assorbito.
Il glicerolo è un composto largamente impiegato in campo farmaceutico per le sue proprietà lubrificanti, osmotiche, emollienti ed idratanti. Per via rettale produce generalmente un’evacuazione entro 15-20 minuti. II meccanismo d’azione del glicerolo è di tipo iperosmotico:richiamando acqua nelle feci e producendo una disidratazione dei tessuti con cui viene a contatto. Tale disidratazione determina un effetto irritante locale che scatena contrazioni peristaltiche con conseguente stimolazione allo svuotamento dell’ampolla rettale. Il glicerolo, somministrato per via rettale, è in grado di promuovere la peristalsi e l’evacuazione del basso intestino in virtù della sua azione irritante e della capacità di ammorbidire la massa fecale ispessita. II glicerolo non presenta attività sistemica, quando somministrato localmente, in quanto non assorbito.
Glicerolo Carlo Erba viene venduto sotto forma di:
- Glecerolo Carlo Erba Prima infanzia 900 mg supposte
- Glecerolo Carlo Erba Bambini 1375 mg supposte
- Glecerolo Carlo Erba Adulti 2250 mg supposte
- Glecerolo Carlo Erba Bambini 2,25g soluzione rettale
- Glecerolo Carlo Erba 6,75 g soluzione rettale
Indicazioni terapeutiche
Trattamento di breve durata della stitichezza occasionale.
Leggi anche:
- A che serve la Tachipirina (paracetamolo)?
- Gravidanza e allattamento: posso assumere Tachipirina, Ibuprofene e Co-Efferalgan? Quante compresse?
- Differenze tra Efferalgan e Co-Efferalgan
- Che significa “effetto placebo” e perché un placebo funziona?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
Posologia e modo di somministrazione
La dose corretta è quella minima sufficiente a produrre una facile evacuazione. È consigliabile usare inizialmente le dosi minime previste; chiedere al vostro medico a riguardo.
Supposte:
- Adulti: 1 supposta adulti al bisogno, per un massimo di 1 o 2 somministrazioni al giorno.
- Adolescenti (12-18 anni):1 supposta adulti al bisogno, per un massimo di 1 o 2 somministrazioni al giorno.
- Bambini di età compresa tra 2-11 anni: 1 supposta bambini al bisogno, per un massimo di 1 o 2 somministrazioni al giorno.
- Bambini di età compresa tra 1 mese e 2 anni: 1 supposta prima infanzia al bisogno, per un massimo di 1 o 2 somministrazioni al giorno.
Soluzione rettale:
- Adulti: 1 contenitore monodose adulti al bisogno, per un massimo di 1 o 2 somministrazioni al giorno.
- Adolescenti (12-18 anni):1 contenitore monodose adulti al bisogno, per un massimo di 1 o 2 somministrazioni al giorno.
- Bambini di età compresa tra i 6-11 anni: 1 o 2 contenitori monodose bambini al bisogno, per un massimo di 1o 2somministrazioni al giorno.
- Bambini di età compresa tra i 2 – 6 anni: 1 contenitore monodose bambini al bisogno per un massimo di 1 o 2 somministrazioni al giorno.
Modo di somministrazione
- Supposte: Togliere la supposta dal suo contenitore e poi, se necessario, inumidirla per facilitarne l’introduzione rettale. Qualora le supposte apparissero rammollite immergere i contenitori, prima di aprirli, in acqua fredda.
- Soluzione rettale: Per togliere il copricannula di sicurezza del contenitore monodose, appoggiare indice e pollice sulla ghiera rotonda posta sopra il soffietto e, con l’altra mano, piegare il copricannula fino a provocarne il distacco del corpo del contenitore. Durante l’operazione, non afferrare mai il soffietto, altrimenti si verificherebbe la fuoriuscita del medicinale prima dell’utilizzo. Può essere utile lubrificare la cannula con una goccia della soluzione stessa, prima di introdurla nel retto e premere il soffietto. Estrarre la cannula tenendo premuto il soffietto. Ogni contenitore deve essere utilizzato per una sola somministrazione; eventuale medicinale residuo deve essere eliminato.
Avvertenze
- Nei bambini sotto i dodici anni il medicinale può essere utilizzato solo dopo aver consultato il medico.
- I lassativi devono essere usati il meno frequentemente possibile e per non più di sette giorni. Una dieta ricca di liquidi favorisce l’effetto del medicinale. L’uso per periodi di tempo maggiori richiede la prescrizione del medico dopo adeguata valutazione del singolo caso. Il trattamento della stitichezza cronica o ricorrente, richiede sempre l’intervento del medico per la diagnosi, la prescrizione dei farmaci e la sorveglianza nel corso della terapia.
- È inoltre opportuno che i soggetti anziani o in non buone condizioni di salute, consultino il medico prima di usare il medicinale. L’abuso di lassativi può causare diarrea persistente con conseguente perdita di acqua, sali minerali (specialmente potassio) ed altri fattori nutritivi essenziali. Nei casi più gravi di abuso è possibile l’insorgenza di disidratazione o ipopotassiemia, la quale può determinare disfunzioni cardiache o neuromuscolari, specialmente in caso di trattamento contemporaneo di glicosidi cardiaci, diuretici o corticosteroidi.
- L’abuso di lassativi, specialmente quelli di contatto (lassativi stimolanti), può causare dipendenza(e, quindi, possibile necessità di aumentare progressivamente il dosaggio), stitichezza cronica e perdita delle normali funzioni intestinali (atonia intestinale).
- Negli episodi di stitichezza, si consiglia innanzitutto di correggere le abitudini alimentari integrandola dieta quotidiana con un adeguato apporto di fibre ed acqua.
- Quando si utilizzano lassativi è opportuno bere al giorno almeno 6-8 bicchieri di acqua, o altri liquidi, in modo da favorire l’ammorbidimento delle feci.
Controindicazioni
- ipersensibilità al principio attivo o ad uno qualsiasi degli eccipienti;
- dolore addominale acuto o di origine sconosciuta;
- nausea o vomito;
- ostruzione o stenosi intestinale;
- sanguinamento rettale di origine sconosciuta;
- crisi emorroidale acuta con dolore e sanguinamento;
- grave stato di disidratazione.
Interazioni con altri farmaci
Non sono stati effettuati studi specifici di interazione.
Leggi anche:
- Meglio Aspirina o Ibuprofene?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Si possono tagliare o spezzare le supposte rettali?
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
Gravidanza e allattamento
Non sono stati effettuati studi adeguati e ben controllati sull’uso del medicinale in gravidanza o nell’allattamento. Anche se non ci sono evidenti controindicazioni dell’uso del medicinale in gravidanza e durante l’allattamento, si raccomanda di assumere il medicinale solo in caso di necessità e dopo aver chiesto al vostro medico.
Effetti sulla capacità di guidare veicoli e sull’uso di macchine
Il medicinale non altera la capacità di guidare veicoli o di usare macchinari, tuttavia è possibile che durante il trattamento si manifestino degli effetti indesiderati, pertanto è bene conoscere la reazione al farmaco prima di guidare veicoli o usare macchinari.
Effetti collaterali
Effetti indesiderati osservati durante il trattamento negli studi clinici e integrati, sono:
- dolori crampiformi dell’addome;
- coliche addominali, diarrea;
- irritazione.
Sovradosaggio
Non sono stati riportati casi di sovradosaggio. In ogni caso, dosi eccessive (abuso di lassativi-uso frequente o prolungato o con dosi eccessive) possono causare dolori addominali e diarrea persistente con conseguente perdita di acqua, sali minerali (specialmente potassio) e altri fattori nutritivi essenziali. Le perdite di liquidi ed elettroliti devono essere rimpiazzate. Gli squilibri elettrolitici sono caratterizzati dai seguenti sintomi: sete, vomito, indebolimento, edema, dolori alle ossa (osteomalacia) e ipoalbuminemia. Nei casi più gravi è possibile l’insorgenza di disidratazione o ipopotassiemie la quale può determinare disfunzioni cardiache o neuromuscolari, specialmente in caso di contemporaneo trattamento con glicosidi cardiaci, diuretici o corticosteroidi. L’abuso di lassativi, specialmente quelli di contatto (lassativi stimolanti), può causare dipendenza (e, quindi, possibile necessità di aumentare progressivamente il dosaggio), stitichezza cronica e perdita delle normali funzioni intestinali (atonia intestinale).
Speciali precauzioni per la conservazione
Conservare nella confezione originale per proteggere il medicinale dall’umidità e lontano da fonti dirette di calore.
Leggi anche:
- Fare un clistere evacuativo: procedura semplice con peretta
- Microclisma: cos’è e come si usa in adulti e neonati
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
- Moment (ibuprofene): posologia, effetti collaterali, gravidanza, prezzo
- Rinazina spray nasale in bambini e adulti: posologia e prezzo
- Differenza tra farmaco originale, generico ed equivalente
- Triatec (ramipril): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Norvasc (amlodipina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Augmentin (amoxicillina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Omeprazen (omeprazolo): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Dibase (vitamina D): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Torvast (atorvastatina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Differenza tra acetilcolina e noradrenalina
- Noradrenalina: cos’è ed a cosa serve?
- Differenza tra dopamina e dobutamina
- Differenza tra Gabapentin e Pregabalin
- Farmaco Lyrica (Pregabalin): indicazioni ed effetti collaterali
- Lyrica (Pregabalin): è un farmaco che fa ingrassare?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
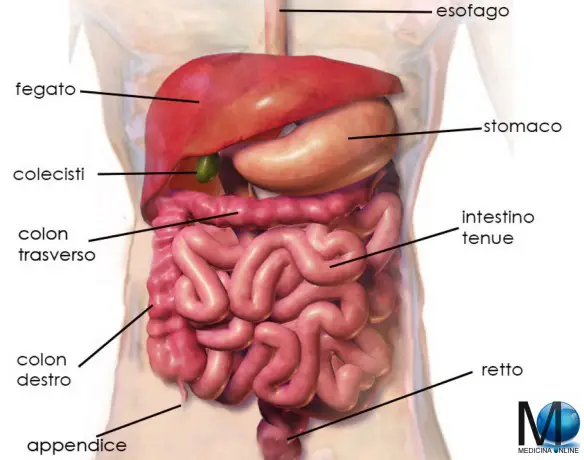 Della colonscopia tradizionale ne ho parlato qui. In questo articolo parlo invece di un relativamente nuovo sistema di colonscopia, denominata “virtuale”, nata nel 1994. La procedura è una buona alternativa alla colonscopia tradizionale realizzata grazie all’endoscopia.
Della colonscopia tradizionale ne ho parlato qui. In questo articolo parlo invece di un relativamente nuovo sistema di colonscopia, denominata “virtuale”, nata nel 1994. La procedura è una buona alternativa alla colonscopia tradizionale realizzata grazie all’endoscopia.
Cos’è la colonscopia virtuale?
La colonscopia virtuale (in inglese “virtual colonoscopy”, “CT colonography” o “CT pneumocolon” o “MR colonography”) è una procedura di diagnostica per immagini che permette di studiare le pareti interne del colon (intestino crasso) e del colon in maniera non invasiva, risparmiando al paziente il fastidio fisico e psicologico legato alla procedura tradizionale, che necessita dell’inserimento di una sonda endoscopica nell’intestino tramite l’ano).
Quali sono i vantaggi rispetto alla tecnica tradizionale?
Oltre all’indubbio vantaggio di evitare al paziente il fastidio dell’inserimento di una sonda nell’ano, altri vantaggi della colonscopia virtuale rispetto a quella tradizionale sono diversi:
- è meno rischiosa (la sonda della colonscopia tradizionale in rari casi può lesionale l’intestino);
- non servono sedativi. La mancanza di sedazione riduce anche il rischio globale della procedura poiché alcune persone possono avere reazioni avverse anche gravi (ad esempio shock allergico) ai farmaci sedativi utilizzati durante la colonscopia convenzionale;
- la durata dell’esame è inferiore;
- permette di studiare l’intero colon, mentre la colonscopia tradizionale in alcuni casi non permette la valutazione completa del colon destro (cieco);
- fornisce immagini più chiare e dettagliate rispetto a una radiografia o ad una TC convenzionale;
- le dimissioni sono immediate con possibilità di guidare e riprendere al più presto le normali attività giornaliere e lavorative senza alcun problema né fastidio residuo.
Infine la colonscopia virtuale, rispetto a quella tradizionale, fornisce un vantaggio secondario nel rivelare malattie o anomalie al di fuori del colon. Uno studio su adulti asintomatici sottoposti a colonscopia virtuale di routine ha rilevato che è stato rilevato circa un cancro extracolonico insospettato ogni 300 screening oltre a circa un cancro del colon-retto invasivo ogni 500 screening, per un tasso complessivo di circa un cancro insospettato di qualsiasi tipo rilevato ogni 200 screening. Il cancro del colon-retto invasivo è stato il tumore maligno più comune rilevato, seguito dal carcinoma a cellule renali.
Svantaggi
La colonscopia virtuale presenta alcuni svantaggi:
- durante la colonscopia virtuale – al contrario di quel che avviene in quella tradizionale – NON è possibile effettuare tecniche diagnostiche e interventistiche come prelevare campioni di tessuto (biopsia) o rimuovere polipi, quindi è necessario eseguire comunque una colonscopia convenzionale se vengono rilevate anomalie;
- allo stato attuale della tecnologia, la colonscopia virtuale NON ha lo stesso livello di dettaglio fornito da una colonscopia convenzionale, quindi polipi più piccoli tra 2 e 10 millimetri di diametro potrebbero non essere visualizzati nelle immagini;
- ha una bassa capacità di individuare lesioni piatte (poco rilevate rispetto alla parete intestinale);
- la colonscopia virtuale eseguita tramite TC espone il paziente a radiazioni ionizzanti che, seppur minime, ne impedisce l’esecuzione in gravidanza. Per lo stesso motivo la colonscopia virtuale non può essere effettuata troppe volte in un tempo ravvicinato, esattamente come avviene con una radiografia o una TC.
Nonostante i molti vantaggi forniti dalla tecnica virtuale, la colonscopia tradizionale con endoscopia è ancora oggi considerata il “gold standard” per lo screening del cancro del colon-retto dalla stragrande maggioranza delle comunità mediche e di ricerca.
Quando si usa una colonscopia virtuale?
La procedura è usata per diagnosticare le malattie del colon e intestinali, tra cui polipi, diverticolosi e cancro al colon-retto. E’ usata quando, all’analisi delle feci, si riscontra presenza di sangue occulto o quando, per forte ansia, è impossibile eseguire una colonscopia tradizionale o il paziente si oppone fortemente all’inserimento della sonda nell’ano.
Con quali sintomi e segni si esegue l’esame?
La colonscopia virtuale potrebbe essere indicata in presenza di vari sintomi e segni, specie se fastidiosi e persistenti, tra cui:
- dolori addominali;
- sanguinamento rettale (occulto o macroscopico);
- feci nere (melena);
- stipsi cronica;
- diarrea cronica;
- anemia sideropenica di origine sconosciuta (potrebbe essere determinata da un sanguinamento intestinale causato dalla presenza di un tumore maligno);
- tenesmo (sensazione di incompleta evacuazione delle feci);
- emissione di escrementi nastriformi o di altro materiale che può indicare la presenza di numerosi parassiti intestinali;
- vomito fecaloide;
- presenza di abbondante muco nelle feci;
- sintomi e segni di occlusione o subocclusione intestinale;
- sintomi e segni che potrebbero indicare la presenza di polipi, di diverticoli, di stenosi intestinale o di un cancro al colon-retto.
Per approfondire:
- Ossiuri (vermi intestinali): cause, trasmissione, come vederli, cura definitiva
- Feci nere e melena: cause e cure in adulti e neonati
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Differenza tra occlusione e subocclusione
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Feci dalla bocca: il vomito fecaloide
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
Quale tecnologia usa?
La colonscopia virtuale viene eseguita tramite tomografia computerizzata (TC, in questo caso si usano radiazioni ionizzanti, le stesse usate nelle radiografie) o mediante risonanza magnetica (MRI). La colonscopia virtuale tramite risonanza magnetica ha il vantaggio di non esporre il paziente alle radiazioni ionizzanti.
Controindicazioni
Non esistono controindicazioni particolari all’esecuzione di una colonscopia virtuale, tuttavia, se eseguita con tecnica TC, non deve essere eseguita in gravidanza ed è preferibile evitare di eseguire troppe volte l’esame in un tempo ravvicinato, dal momento che vengono usate radiazioni ionizzanti.
Gravidanza
La colonscopia virtuale eseguita con tecnica TC (tomografia computerizzata), dal momento che usa radiazioni ionizzanti, NON deve essere eseguita in gravidanza, poiché potrebbe avere un effetto teratogeno, ovvero determinare malformazioni nel feto. La colonscopia virtuale eseguita con tecnica RM (risonanza magnetica) può essere eseguita in gravidanza, ma solo in casi particolari. Durante la gravidanza, infatti, le risonanze magnetiche non sono controindicate in senso assoluto, anche se la prudenza consiglia di evitarle nelle prime 10-12 settimane a meno che non siano assolutamente indispensabili e urgenti. In definitiva quindi, durante la gravidanza, è comunque preferibile effettuare una colonscopia tradizionale, con endoscopia.
Come ci si prepara all’esame?
Sebbene i preparativi per la colonscopia virtuale varino, al paziente viene solitamente chiesto di assumere lassativi o altri agenti orali a casa il giorno prima della procedura per eliminare le feci dal colon. Una supposta viene anche utilizzata per pulire il retto da qualsiasi materia fecale rimanente. Al paziente può anche essere somministrata una soluzione progettata per ricoprire eventuali feci residue che potrebbero non essere state eliminate dal lassativo, chiamata “etichettatura fecale”. Ciò consente al medico (di solito un radiologo consulente), visualizzando le immagini 3D, di sottrarre efficacemente le feci residue, che altrimenti potrebbero dare risultati falsi positivi.
Procedura
La colonscopia virtuale si svolge nel reparto di radiologia di un ospedale o di un centro medico. Durante la procedura:
- Il paziente viene posto in posizione supina (con la pancia verso l’alto) sul lettino.
- Al paziente può essere somministrato un dosaggio di butilscopolamina (BUSCOPAN ®) per via endovenosa per ridurre al minimo l’attività muscolare nell’area.
- Un tubo sottile può essere inserito nell’ano, in modo che l’aria possa essere pompata attraverso il tubo per gonfiare il colon per una migliore visualizzazione.
- Il tavolo si muove attraverso lo scanner per produrre una serie di sezioni trasversali bidimensionali lungo la lunghezza del colon. Un programma per computer mette insieme queste immagini per creare un’immagine tridimensionale che può essere visualizzata sullo schermo video.
- Al paziente viene chiesto di trattenere il respiro durante la scansione per evitare distorsioni delle immagini.
- La scansione viene quindi ripetuta con il paziente sdraiato in posizione prona (con la pancia verso il basso).
- Dopo l’esame, le immagini prodotte dallo scanner devono essere elaborate in un’immagine 3D che consente al medico di muoversi attraverso l’intestino come se stesse effettuando una normale colonscopia.
- Eventuali anomalie sono valutate in genere da un medico radiologo, da un medico gastroenterologo e/o da un chirurgo generale.
Quanto dura l’esame?
L’esame dura circa 10-15 minuti.
L’esame è doloroso o fastidioso?
La colonscopia virtuale non richiede sedativi e non è doloroso, tuttavia alcuni pazienti possono trovare fastidioso l’inserimento del tubo sottile nell’ano, se previsto.
Dopo l’esame
Il paziente può riprendere la normale attività dopo la procedura, ma se vengono rilevate anomalie e il paziente necessita di una colonscopia convenzionale, può essere eseguita lo stesso giorno.
Prezzo
Il costo di una colonscopia virtuale effettuata privatamente oscilla generalmente tra i 120 ed i 500 euro.
Leggi anche:
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Differenza tra colonscopia e pancolonscopia
- Differenza tra colonscopia e clisma opaco: preparazione e a cosa servono?
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Polipi intestinali: tipi, cause, fattori di rischio, fattori protettivi
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Polipi intestinali: terapia, chirurgia, colectomia, farmaci, prevenzione
- Poliposi gastrointestinale giovanile: cause, sintomi, diagnosi, terapia
- Poliposi infantile e giovanile: cause, sintomi, diagnosi, terapia
- Poliposi adenomatosa familiare: cause, sintomi, diagnosi, terapia
- Sindrome di Peutz-Jeghers: cause, sintomi, diagnosi, terapia
- Sindrome di Bannayan-Riley-Ruvalcaba: cause, sintomi, diagnosi, terapia
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
