 Intubazione: cos’è?
Intubazione: cos’è?
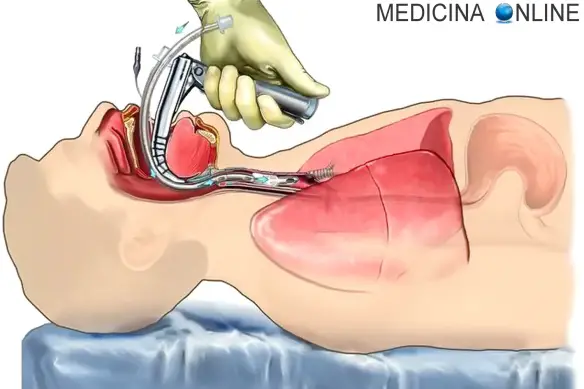
Con “intubazione” in medicina si intende una tecnica che permette l’inserimento di un tubo nelle vie aeree – più precisamente nella trachea – attraverso le corde vocali del paziente con lo scopo principale di permettere la respirazione di una persona non in grado di respirare autonomamente. Il più comune metodo di intubazione è quello “endotracheale”, che può avvenire:
- per via orotracheale: il tubo entra attraverso la bocca del paziente (metodo più diffuso);
- per via rinotracheale: il tubo entra attraverso il naso del paziente (metodo meno diffuso).
Intubazione: quando viene usata?
Lo scopo principale di tutti i tipi di intubazione è quello di permettere la respirazione di un soggetto che, per vari motivi, non è in grado di respirare in modo autonomo, fatto questo che mette a rischio la vita del paziente. Un altro obiettivo dell’intubazione è quello di proteggere le vie aeree da eventuali inalazioni di materiale gastrico. L’intubazione viene eseguita in molte condizioni mediche, come ad esempio:
- in pazienti in stato di coma;
- nell’anestesia generale;
- nella broncoscopia;
- in procedure endoscopiche operative alle vie aeree come la terapia al laser o l’introduzione di uno stent nei bronchi;
- in rianimazione su pazienti che necessitano di supporto respiratorio (ad esempio in caso di grave infezione da Covid 19);
- in medicina d’urgenza, in particolare durante la rianimazione cardiopolmonare.
Leggi anche:
- Infezione da coronavirus: riconoscere i primi sintomi e segni di contagio
- Coronavirus: contagio, trasmissione, sintomi, gravità, incubazione, R0, numeri di telefono utili
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Coronavirus: i 10 consigli per prevenire il contagio ed il diffondersi dell’infezione
Alternative all’intubazione
Esistono alcune alternative all’intubazione, ma sono senza dubbio più invasive e non certo esenti da rischi, ad esempio:
- la tracheotomia: è una procedura chirurgica usata di solito su pazienti che richiedono un supporto respiratorio a lungo termine; per approfondire, leggi anche: Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- la cricotirotomia: è una tecnica d’urgenza usata quando non si riesce a intubare e la tracheotomia è impossibile.
Tipi di tubi usati nell’intubazione
Esistono vari tipi di tubi endotracheali per intubazione orale o nasale, ne esistono di flessibili o di semirigidi, con una forma specifica e quindi relativamente più rigidi. La maggior parte dei tubi sono accomunati dal fatto di possedere un margine gonfiabile per sigillare le vie aeree inferiori, che non permette la fuoriuscita di aria o l’aspirazione di secrezioni.
Intubazione: perché viene fatta durante una anestesia?
L’intubazione viene fatta dal medico anestesista durante una anestesia generale, poiché – per determinare l’anestesia – al paziente vengono somministrati dei farmaci che inibiscono la sua respirazione: il paziente non è in grado di respirare autonomamente ed il tubo endotracheale, collegato a un respiratore automatico, permette la corretta respirazione del soggetto durante l’operazione chirurgica. In interventi di breve durata (fino a 15 minuti) la respirazione viene supportata con maschera facciale, il tubo tracheale viene usato se l’intervento ha una durata maggiore.
Leggi anche:
- Coronavirus, restrizioni estese a tutta Italia: scarica il modulo di autocertificazione
- Quarantena: funzione, durata, pericoli, etimologia, quando viene usata?
- Quando si parla di epidemia: definizione, significato, etimologia
- Differenza tra epidemia, endemia, pandemia, sindemia
Proverò dolore durante l’intubazione?
L’intubazione viene sempre praticata dopo che il paziente è stato addormentato, quindi non sentirà alcun dolore causato da essa. Dopo l’intervento non si ricorderà né del posizionamento del tubo né della sua rimozione (ossia l’estubazione) dalle vie aeree a intervento finito. Lievi fastidi alla gola sono possibili, ed abbastanza frequenti, dopo l’estubazione.
Dolore alla gola dopo intubazione: è normale?
Come appena accennato, dopo che il paziente è stato sottoposto ad una intubazione, può accusare alcuni sintomi spiacevoli, tra cui:
- mal di gola;
- sensazione di corpo estraneo in gola;
- difficoltà nella deglutizione di solidi e liquidi;
- fastidio durante l’emissione di suoni;
- raucedine.
Questi sintomi, seppur fastidiosi, sono abbastanza frequenti e non gravi, inoltre tendono a scomparire velocemente, di solito nell’arco di massimo 2 giorni. Nel caso in cui i dolori persistano e siano francamente insopportabili, chiedete consiglio al vostro medico.
Leggi anche:
- Differenza tra sedazione cosciente e profonda, anestesia ed ipnosi
- Sedazione cosciente: via inalatoria, endovenosa e gastrointestinale
- Differenza tra anestesia generale e sonno
- Perché l’anestesia generale è così pericolosa? Effetti collaterali e pericoli
- Anestesia cosciente o risveglio intraoperatorio: risvegliarsi durante una operazione chirurgica ma non poter parlare né muoversi
Tecniche di intubazione
L’intubazione tracheale può essere eseguita attraverso varie tecniche.
- Tecnica tradizionale: consiste in una laringoscopia diretta nella quale si usa un laringoscopio per visualizzare la glottide al di sotto dell’epiglottide. Viene quindi inserito un tubo con una visione diretta. Questa tecnica viene eseguita in pazienti in stato comatoso (svenuti) o sotto anestesia generale, o quando abbiano ricevuto anestesia locale o specifica delle strutture delle vie aeree superiori (es. usando un anestetico locale come la lidocaina).
- L’induzione a sequenza rapida (RSI) (crash induction) è una variante della procedura standard su pazienti in anestesia. È eseguita quando è necessario un immediato e definitivo trattamento delle vie aeree attraverso l’intubazione, e in particolare quando c’è un rischio aumentato di inalazione delle secrezioni gastriche (aspirazione) che porterebbe quasi inevitabilmente a polmonite ab ingestis. Per l’RSI viene somministrato un sedativo a breve durata come etomidate, propofol, tiopentone o midazolam, seguito a breve da un farmaco paralizzante depolarizzante come la succinilcolina o il rocuronio.
- Tecnica con endoscopio: una alternativa all’intubazione del paziente cosciente (o leggermente sedato) e in anestesia locale è l’uso di un endoscopio flessibile o simili (es. usando un video-laringoscopio). Questa tecnica è preferita quando si prevedono difficoltà, dato che permette al paziente di respirare spontaneamente, garantendo quindi ventilazione e ossigenazione anche in caso di una fallita intubazione.
L’intubazione presenta rischi e complicanze?
L’intubazione può causare danni ai denti, soprattutto in caso di dentatura precedentemente danneggiata o difficili rapporti anatomici. Oltre ai frequenti sintomi fastidiosi alla gola visti precedentemente, in casi più rari una intubazione può provocare danni più gravi ai tessuti che attraversa, determinando anche emorragie. L’intubazione può presentare qualche imprevisto, soprattutto nei casi di intubazione difficile imprevista, rara ma possibile, in cui le caratteristiche anatomiche del paziente rendono più problematico il corretto posizionamento del tubo nelle vie aeree. Fortunatamente in questi casi il medico dispone di strumenti che lo aiuta a limitare il più possibile i rischi per il paziente, come i videolaringoscopi ed i fibroscopi, che permettono di supplire alle difficoltà di intubazione impreviste o previste riscontrate.
Più schematicamente, i rischi precoci e tardivi di una intubazione sono i seguenti:
Rischi precoci
- lesione dentaria;
- dolori alla gola;
- emorragia;
- edema delle strutture glottiche;
- pneumomediastino;
- raucedine;
- difficoltà fonatorie;
- perforazione tracheale;
- arresto cardiocircolatorio da stimolazione vagale.
Rischi tardivi
- lesione tracheale;
- decubito cordale;
- decubito strutture buccali, faringe, ipofaringe;
- polmoniti;
- sinusiti.
Leggi anche:
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Differenza tra NIV, CPAP e BIBAP
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Dopo una broncoscopia: cosa può succedermi? Quando chiamare il medico?
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Differenza tra dispnea, apnea e tachipnea
- Muscoli respiratori volontari ed involontari
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Sapresti riconoscere un infarto del miocardio? Impara ad identificarlo e salverai una vita (anche la tua)
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
