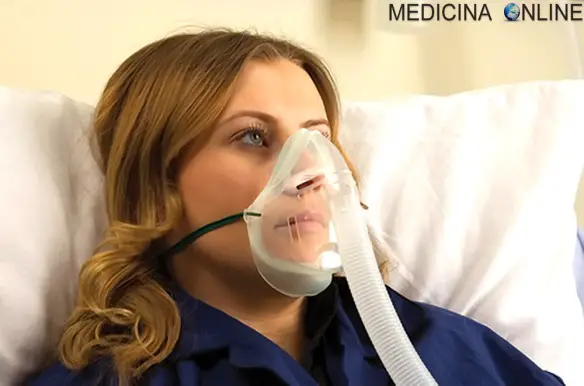
 Con “NIV” (acronimo di “non invasive ventilation” cioè “ventilazione non invasiva”) si intende una modalità incruenta (non invasiva) di assistenza alla ventilazione alveolare polmonare del paziente che si presenti insufficiente per questa funzione, senza dover ricorrere alla tracheostomia, intervento che prevede la creazione di un breccia chirurgica nella trachea tale da consentire al paziente di respirare con l’ausilio di un ventilatore direttamente connesso alla via tracheale attraverso un tubo di collegamento, o senza dover ricorrere alla non meno invasiva intubazione oro-tracheale (tubo tracheale di collegamento introdotto per via orale in paziente sedato). Come detto prima, sia le grandi obesità, sia le patologie da deficit motorio della gabbia toracica conseguenti a malattie neuromuscolari, sono le candidate ideali all’uso questo tipo di apparecchio, in relazione al grande rischio di veder peggiorare l’insufficienza respiratoria inizialmente solo ipossiemica (solo deficit di O2 ma non di CO2), fino a giungere ad una condizione di deficit d’ossigeno con contemporaneo incremento patologico della quantità di anidride carbonica nel sangue (insufficienza respiratoria tipo II, anche detta ipercapnica). Proprio il rischio di progressione della gravità dell’insufficienza respiratoria ipossiemico-ipercapnica di tipo II fino a determinare un coma da eccesso di CO2 nel sangue (coma da carbonarcosi), deve consigliare a questi pazienti la ventiloterapia con i ventilatori tipo Bi-PAP, motivandoli a mantenere il trattamento per tutto il tempo stabilito dalla prescrizione dallo pneumologo. Si ricordi sempre che la ventiloterapia, e il conseguente miglioramento della ventilazione polmonare che riduce la CO2, non è sostituibile con nessun altro presidio curativo alternativo, né con i soli farmaci.
Con “NIV” (acronimo di “non invasive ventilation” cioè “ventilazione non invasiva”) si intende una modalità incruenta (non invasiva) di assistenza alla ventilazione alveolare polmonare del paziente che si presenti insufficiente per questa funzione, senza dover ricorrere alla tracheostomia, intervento che prevede la creazione di un breccia chirurgica nella trachea tale da consentire al paziente di respirare con l’ausilio di un ventilatore direttamente connesso alla via tracheale attraverso un tubo di collegamento, o senza dover ricorrere alla non meno invasiva intubazione oro-tracheale (tubo tracheale di collegamento introdotto per via orale in paziente sedato). Come detto prima, sia le grandi obesità, sia le patologie da deficit motorio della gabbia toracica conseguenti a malattie neuromuscolari, sono le candidate ideali all’uso questo tipo di apparecchio, in relazione al grande rischio di veder peggiorare l’insufficienza respiratoria inizialmente solo ipossiemica (solo deficit di O2 ma non di CO2), fino a giungere ad una condizione di deficit d’ossigeno con contemporaneo incremento patologico della quantità di anidride carbonica nel sangue (insufficienza respiratoria tipo II, anche detta ipercapnica). Proprio il rischio di progressione della gravità dell’insufficienza respiratoria ipossiemico-ipercapnica di tipo II fino a determinare un coma da eccesso di CO2 nel sangue (coma da carbonarcosi), deve consigliare a questi pazienti la ventiloterapia con i ventilatori tipo Bi-PAP, motivandoli a mantenere il trattamento per tutto il tempo stabilito dalla prescrizione dallo pneumologo. Si ricordi sempre che la ventiloterapia, e il conseguente miglioramento della ventilazione polmonare che riduce la CO2, non è sostituibile con nessun altro presidio curativo alternativo, né con i soli farmaci.
La Biphasic Positive Airway Pressure (BIPAP) è una modalità di ventilazione che nasce nella seconda metà degli anni ’80 ed è caratterizzata dall’applicazione bifasica (cioè su due differenti livelli) della pressione positiva continua delle vie aeree. La BIPAP, può essere applicata sia attraverso un’interfaccia invasiva che una non invasiva (come tutte le modalità di ventilazione convenzionali). I ventilatori meccanici chiamano la BIPAP in modi diversi (BIPAP, Bi-Vent, BiLevel, BiPhasic, DuoPAP), ma fanno tutti la stessa cosa. Nella BIPAP si impostano due differenti livelli di pressione che funzionano come due differenti livelli di CPAP. La CPAP è una modalità in cui il paziente respira spontaneamente con una pressione positiva continua nelle vie aeree. Ciò significa che il flusso inspiratorio non si associa all’aumento della pressione delle vie aeree, come avviene quando l’atto inspiratorio è supportato dal ventilatore. Nella BIPAP quindi il paziente respira spontaneamente come nella CPAP, ma ha due livelli, e non uno solo come nella CPAP, di pressione positiva continua ne che si alternano ritmicamente. Per poter impostare una BIPAP sono quindi indispensabili 4 comandi: un livello di pressione bassa (Pbassa), un livello di pressione alta (Palta), una durata della Pbassa (T-Pbassa) ed una durata della Palta (T-Palta). La BIPAP non è solamente una ventilazione spontanea poichè il paziente riceve, inevitabilmente, un’insufflazione quando la pressione passa da Pbassa a Palta , come avviene tutte le volte che aumenta la pressione delle vie aeree durante la ventilazione meccanica. Ed altrettanto inevitabilmente il paziente espira una parte del proprio volume polmonare nel passaggio da Palta a Pbassa. Quindi la BIPAP è una combinazione tra una ventilazione controllata pressometrica (legata all’alternarsi di Pbassa e Palta) ed una ventilazione spontanea, con atti respiratori spontanei liberamente eseguibili sia durante Pbassa che durante Palta. Se il paziente diventa passivo, ha assicurata una ventilazione che è a tutti gli effetti una ventilazione a pressione controllata: la Pbassa diventa la PEEP e la differenza tra Palta e Pbassa costituisce il livello di pressione controllata. Il tempo T-Palta diventa il tempo inspiratorio, mentre il tempo T-Pbassa rappresenta il tempo espiratorio. Un ciclo respiratorio completo ha quindi come durata la somma di T-Palta e T-Pbassa e la frequenza respiratoria diventa uguale a 60/(T-Palta+T-Pbassa). Se imposto T-Palta di 1,5″ e T-Pbassa di 2,5″, quale sarà la frequenza respiratoria? Se il paziente diventa attivo, la BIPAP diventa ben diversa dalla pressione controllata. In pressione controllata ogni tentativo (efficace) di inspirazione del paziente attiva un nuovo atto controllato (quindi l’aumento della pressione delle vie aeree al livello impostato per la durata del tempo inspiratorio). Qui si vede chiaramente che l’attivazione del trigger innesca ogni volta un atto con assistenza inspiratoria (=con aumento della pressione nelle vie aeree). Durante la BIPAP invece l’inspirazione spontanea durante Pbassa, non triggera alcun atto controllato, ma diventa solamente un atto respiratorio spontaneo aggiuntivo che inframmezza il ritmo dei cambi di pressione. Questa è una caratteristica condivisa con la SIMV: respiri controllati alternati a respiri spontanei. Bisogna comunque sapere che molti ventilatori lasciano una finestra di sincronizzazione tra attività respiratoria del paziente e cicli della BIPAP: se un paziente inspira in prossimità del passaggio da Pbassa a Palta, il ventilatore anticipa e sincronizza questo passaggio con la attività inspiratoria spontanea, di fatto riproducendo quanto normalmente avviene durante la ventilazione a pressione controllata. La vera peculiarità della BIPAP si manifesta quando si ha attività inspiratoria o espiratoria spontanea durante la Palta: per la BIPAP questa non è un’asincronia, ma semplicemete un respiro del paziente ad uno dei livelli di CPAP.
Leggi anche:
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Inalazione di cibo e corpo estraneo nelle vie aeree: sintomi e cosa fare
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia ed anossia
- Cos’è l’edema, come e perché si forma?
- Differenza tra ipossiemia, ipossia ed anossia
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Tutti gli articoli sullo smettere di fumare
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Malattia da decompressione: terapia e fisiopatologia
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
