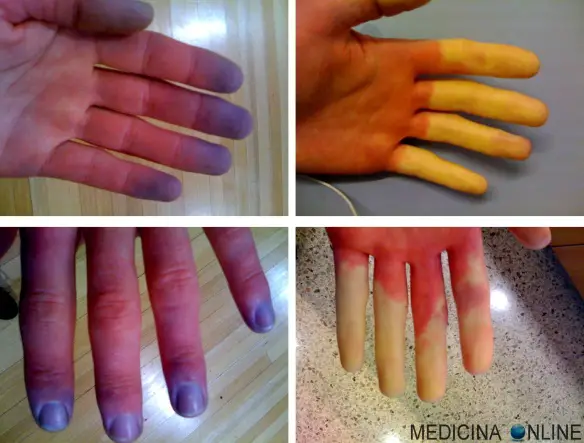
 Il fenomeno di Raynaud (in inglese Raynaud’s phenomenon) è caratterizzato da uno spasmo eccessivo dei vasi sanguigni della periferia che provoca una riduzione del flusso di sangue alle regioni coinvolte. La reazione può essere innescata dal freddo e/o dallo stress emotivo (emozioni intense, spavento) e/o dal rapido passaggio da ambienti caldi a freddi o da altri fattori, alcuni dei quali ancora non del tutto chiari. La riduzione del flusso sanguigno determina da insensibilità alle mani seguita da cianosi, pallore, dolore, formicolio e bruciore. Nella metà dei casi il fenomeno può essere secondario ad altre patologie; nel caso sia idiopatico (cioè non si conosca il motivo che lo ha determinato) prende il nome di sindrome di Raynaud (in inglese Raynaud syndrome), e talvolta è soprannominato ipersensibilità o “allergia” al freddo. Il fenomeno di Raynaud si manifesta soprattutto nelle dita delle mani e dei piedi, ma può coinvolgere anche altre zone del corpo, come la punta del naso, i lobi delle orecchie e la lingua.
Il fenomeno di Raynaud (in inglese Raynaud’s phenomenon) è caratterizzato da uno spasmo eccessivo dei vasi sanguigni della periferia che provoca una riduzione del flusso di sangue alle regioni coinvolte. La reazione può essere innescata dal freddo e/o dallo stress emotivo (emozioni intense, spavento) e/o dal rapido passaggio da ambienti caldi a freddi o da altri fattori, alcuni dei quali ancora non del tutto chiari. La riduzione del flusso sanguigno determina da insensibilità alle mani seguita da cianosi, pallore, dolore, formicolio e bruciore. Nella metà dei casi il fenomeno può essere secondario ad altre patologie; nel caso sia idiopatico (cioè non si conosca il motivo che lo ha determinato) prende il nome di sindrome di Raynaud (in inglese Raynaud syndrome), e talvolta è soprannominato ipersensibilità o “allergia” al freddo. Il fenomeno di Raynaud si manifesta soprattutto nelle dita delle mani e dei piedi, ma può coinvolgere anche altre zone del corpo, come la punta del naso, i lobi delle orecchie e la lingua.
Eponimo
Il fenomeno di Raynaud deve il suo nome al medico francese Maurice Raynaud (1834-1881).
Cause e fattori di rischio
A volte si associa dolore. Il fenomeno di Raynaud è denominato:
- primario o primitivo: il fenomeno si presenta da solo, senza una malattia a monte che lo determini;
- secondario: il fenomeno è il segno di una patologia;
- idiopatico: se non si conosce la causa a monte che lo ha determinato.
Il fenomeno di Raynaud primario è più frequente della forma secondaria. Il primario in genere esordisce sotto i 25 anni di età e colpisce soprattutto le donne che riportano una intolleranza al freddo che risale all’infanzia. I pazienti con Raynaud secondario presentano invece spesso i sintomi di una condizione associata (tipicamente artrite, lupus, sclerodermia…), come dolori alle articolazioni, eruzioni cutanee e debolezza.
Leggi anche: Fattore reumatoide alto o basso? Valori normali e Reuma test
Fenomeno di Raynaud primitivo o idiopatico
Il fenomeno di Raynaud è considerato primitivo o idiopatico se si manifesta da solo e non si associa ad altre malattie. In questa forma tende a manifestarsi spesso nelle giovani donne e in particolare durante l’adolescenza e nei primi anni dell’età adulta. Si ritiene che il Raynaud idiopatico sia almeno in parte ereditario, sebbene non siano stati ancora identificati geni specifici. Il fumo di sigaretta è un fattore in grado di aumentare la frequenza e l’intensità degli attacchi; secondo alcuni autori sembra giocare un ruolo anche una componente ormonale. Caffeina, estrogeni e beta-bloccanti non selettivi sono spesso elencati come fattori aggravanti, ma le evidenze che dovrebbero essere evitati non appaiono solide. Il freddo, lo stress psico-fisico e le emozioni intense aumentano il rischio che si verifichi il fenomeno.
Fenomeno di Raynaud secondario
Il fenomeno di Raynaud, o Raynaud secondario, si associa a un’ampia varietà di altre condizioni e malattie:
- Malattie del tessuto connettivo
- Sclerodermia
- Lupus eritematoso sistemico
- Artrite reumatoide
- Sindrome di Sjögren
- Dermatomiosite
- Polimiosite
- Sindrome cronica da agglutinine a frigore
- Sindrome di Ehlers-Danlos
- Farmaci
- Betabloccanti
- Farmaci citotossici – in particolare chemioterapici e specialmente bleomicina
- Ciclosporina
- Bromocriptina
- Ergotamina
- Sulfasalazina
- Farmaci stimolanti il sistema nervoso centrale, come ad esempio amfetamine e metilfenidato
- Farmaci da banco, ad esempio pseudoefedrina
- Occupazionali
- Esposizione prolungata delle mani a composti chimici o plastici, esempio cloruro di vinile, mercurio o PVC
- Manifestazione paraneoplastica
Altre cause e fattori di rischio:
- arteriopatia;
- disturbi nervosi;
- arto colpito da un ictus;
- sclerosi multipla;
- poliomielite;
- uso professionale di strumenti vibranti, come martelli pneumatici, decespugliatori o motoseghe;
- sindrome del tunnel carpale;
- sindrome dello stretto toracico superiore;
- patologia tiroidea;
- fumo;
- freddo;
- lesioni a mani o piedi (fratture, interventi chirurgici o congelamento).
Leggi anche:
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
Sintomi e segni
Il fenomeno di Raynaud si verifica soprattutto in quei distretti a maggior dispersione calorica e minore richiesta metabolica (più sacrificabili) cioè le dita (soprattutto quelle delle mani). In alcuni casi si associa fastidio o dolore della parte interessata. È caratterizzato da tre fasi che in tutto possono durare da meno di un minuto a diverse ore.:
- Fase ischemica (o “del pallore”): l’afflusso di sangue si riduce e la zona diventa pallida, fredda, insensibile e a volte dolorante;
- Fase della stasi venosa (o “della cianosi”): l’area colpita inizia a diventare bluastra e si può avvertire formicolio e fastidio;
- Fase dell’iperemia reattiva (o “dell’arrossamento”): il sangue torna ad irrorare la zona copiosamente e la zona appare rossastra ed è calda. Si possono verificare formicolio, intorpidimento e dolore. Il normale flusso in genere si ripristina in un quarto d’ora.
Nella maggior parte dei casi, il fenomeno può interferire con le attività quotidiane dei pazienti (specie quelle che richiedono l’uso delle mani o dei piedi), ma non causa alcun danno a lungo termine per le estremità.
Leggi anche: Malattie reumatiche: cosa sono, come si curano, sono pericolose?
Diagnosi
La diagnosi è essenzialmente clinica: l’esame obiettivo permette di inquadrare il fenomeno, spesso senza necessità di ricorrere a test di stimolazione al freddo. La videocapillaroscopia è l’esame di prima scelta per distinguere il fenomeno di Raynaud idiopatico da quello secondario a malattie dello scleroderma spectrum (sclerodermia, polidermatomiosite, connettivite mista). La videocapillaroscopia in questi pazienti presenta alterazioni tipiche: anse capillari ridotte in numero, zone avascolari, anse capillari giganti dette megacapillari, microemorragie. Il test di stimolazione al freddo prevede l’immersione della mano del paziente in acqua ghiacciata, per provocare un episodio. Si può anche praticare una manovra compressiva effettuata dal paziente spingendo i palmi l’uno contro l’altro con le mani giunte a preghiera (segni evocabili in maniera più sfumata rispetto al test di stimolazione al freddo).
Leggi anche: Proteggere la pelle di viso, mani e corpo dal freddo: rimedi e consigli
Complicanze
Le complicanze sono rare. Si possono verificare:
- ulcere della pelle;
- cicatrici;
- cancrena;
- dita sottili e affusolate, con la pelle liscia e lucida;
- unghie fragili e che crescono lentamente.
Terapia
Nei pazienti che soffrono di fenomeno di Raynaud è importante evitare l’esposizione al freddo, utilizzando guanti e calze pesanti in modo da mantenere calde le estremità. Dal punto di vista farmacologico, nelle persone refrattarie al trattamento conservativo, molto efficaci sono i calcio antagonisti, che riducono il numero e la durata degli episodi di vasospasmo inducendo vasodilatazione delle arteriole periferiche. Nei casi più gravi si può ricorrere alla simpatectomia (simpatectomia toracica endoscopica), una controversa procedura chirurgica.
Leggi anche:
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Geloni alle mani e ai piedi: sintomi e rimedi naturali
- Perché ho sempre le mani ed i piedi freddi? Cosa fare e cosa NON fare per scaldarli
- La dieta anti-freddo per rafforzare il tuo sistema immunitario: mai più raffreddore!
- Settembre è il lunedì dell’anno: i dieci consigli utili per combattere la Sindrome da stress da rientro, a casa e sul lavoro
- Tachipnea: definizione, valori, cause, sintomi in adulti e bambini
- Bradipnea: significato, valori, cause, sintomi in adulti e bambini
- Differenza tra tachipnea e bradipnea
- Eupnea ed eupnoico: significato in medicina ed etimolgia
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Differenza tra cianosi centrale, periferica, esterna, tardiva, congenita
- Differenza tra pallore e cianosi
- Differenza tra cianosi ed ipossia
- E’ arrivato il freddo: ecco i consigli per difendersi dalle labbra secche
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
