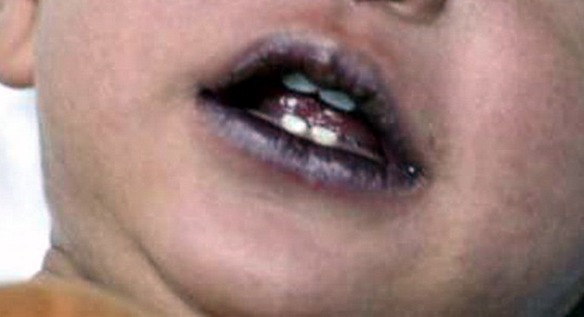
 Con “cianosi” in medicina si intende la colorazione blu/bluastra di pelle e mucose: un paziente si dice quindi “cianotico” quando la sua pelle e/o le sue mucose sono di questo colore. La cianosi è provocata da un’insufficiente ossigenazione del sangue, a sua volta determinata da varie possibili cause, generalmente riconducibili a condizioni ambientali o patologie cardiache, circolatorie e/o respiratorie. In età pediatrica spesso la cianosi è determinata da malformazioni cardiache congenite o bronchioliti. In questo articolo ci occuperemo alla cianosi in generale, se siete interessati soprattutto alla cianosi delle labbra, vi consigliamo di leggere: Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
Con “cianosi” in medicina si intende la colorazione blu/bluastra di pelle e mucose: un paziente si dice quindi “cianotico” quando la sua pelle e/o le sue mucose sono di questo colore. La cianosi è provocata da un’insufficiente ossigenazione del sangue, a sua volta determinata da varie possibili cause, generalmente riconducibili a condizioni ambientali o patologie cardiache, circolatorie e/o respiratorie. In età pediatrica spesso la cianosi è determinata da malformazioni cardiache congenite o bronchioliti. In questo articolo ci occuperemo alla cianosi in generale, se siete interessati soprattutto alla cianosi delle labbra, vi consigliamo di leggere: Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
Pronuncia corretta
Il modo più corretto di pronunciare il termina “cianosi” è “cianòsi”, con l’accento sulla O, tuttavia, anche in ambiente medico, è estremamente diffusa ed ugualmente corretta la pronuncia “ciànosi”, con l’accento sulla A.
Etimologia
Il termine “cianosi” deriva dal greco κύανος (pronuncia “kyànos”) che significa “azzurro”.
Tipi di cianosi
La cianosi può essere definita centrale o periferica a seconda di quale sia il meccanismo causale:
- cianosi centrale: la causa della cianosi è determinata da una diminuita capacità di saturare in maniera corretta l’emoglobina, a causa di un problema polmonare o cardiaco;
- cianosi periferica: la causa della cianosi è determinata da problemi circolatori che causano una stasi di sangue nei tessuti periferici, con conseguente aumento dell’estrazione di ossigeno da parte di questi.
Esiste anche una cianosi “esterna”, determinata da cause esterne all’organismo. La cianosi viene detta “congenita” quando è presente sin dalla nascita come nei casi di trasposizione congenita dei grossi vasi in cui l’aorta origina dal ventricolo destro. Una cianosi “tardiva” è dovuta a una cardiopatia congenita ma che compare tardivamente, talora anche a distanza di anni, solo dopo che si è instaurata un’insufficienza cardiaca; tale evenienza è osservabile nei casi di difetti congeniti del setto interatriale o interventricolare.
Cause
La causa della cianosi è il deficit di saturazione dell’emoglobina, la molecole che rappresenta il mezzo di trasporto dell’ossigeno nel sangue: la sua capacità di legare/trasportare l’ossigeno è misurata con il saturimetro, una sorta di molletta che viene posta sulla punta delle dita. La colorazione bluastra di cute e mucose è causa dalla presenza nel sangue di più di 5 g/dl di emoglobina ridotta (emoglobina non ossigenata) o di composti anomali emoglobinici come la metaemoglobina o la solfoemoglobina. Ricordiamo che normalmente la concentrazione di emoglobina ridotta nel sangue venoso è inferiore ai 3 g/dl , e varia linearmente con aumenti o diminuzioni della concentrazione di emoglobina totale. La cianosi può insorgere per varie cause:
- cause centrali polmonari: il problema risiede nell’incapacità di uno scambio di gas valido a livello del circolo polmonare, con il risultato che il sangue refluo dal polmone avrà una minore concentrazione di ossigeno;
- cause centrali cardiache: il problema risiede nel fatto che in alcune cardiopatie congenite si verifica una mescolanza tra sangue arterioso (circolo sinistro) e sangue venoso (circolo destro) con conseguente aumento dell’estrazione di ossigeno e della differenza artero-venosa di concentrazione di ossigeno ematica;
- cause periferiche: il problema risiede nel rallentamento del circolo per cui la periferia estrae più ossigeno ed il sangue ne risulta più povero;
- cause esterne: il problema risiede nella scarsa ossigenazione ambientale che rende difficile saturare l’emoglobina presente in circolo.
La cianosi essere determinata o favorita da diversi tipi di condizioni e patologie che provocano un abbassamento dei livelli di ossigeno nel sangue, tra cui:
- broncopneumopatia cronico ostruttiva (BPCO);
- enfisema polmonare;
- bronchite cronica;
- scompenso cardiaco (insufficienza cardiaca);
- insufficienza respiratoria;
- polmoniti;
- asma;
- bronchiolite (causa frequente nei bambini);
- croup (infezione respiratoria di tipo virale);
- fumo di sigaretta;
- edema;
- policitemia;
- malformazioni cardiache congenite come difetti del setto interatriale (causa frequente di cianosi nei neonati);
- rallentamento del circolo periferico (stasi venosa);
- sepsi;
- shock settico;
- silicosi;
- tetano
- difetti di sintesi dell’emoglobina;
- malattia di Raynaud;
- anafilassi;
- anemia emolitica autoimmune;
- antrace;
- apnee notturne;
- arresto cardiaco;
- asbestosi;
- aspergillosi;
- aterosclerosi;
- atresia esofagea;
- bronchiectasie;
- claudicatio intermittens;
- emorragia cerebrale;
- fibrosi polmonare;
- geloni;
- infarto miocardico;
- infarto polmonare;
- ipertensione polmonare;
- melioidosi;
- colera;
- congelamento;
- assideramento;
- crioglobulinemia;
- cuore polmonare;
- sindrome da distress respiratorio (ARDS);
- drepanocitosi;
- edema polmonare;
- embolia;
- sindrome da aspirazione di meconio;
- sindrome da decompressione;
- sindrome dello stretto toracico;
- sindrome di Ehlers-Danlos;
- sindrome di Pickwick;
- mesotelioma pleurico;
- morbo di Addison;
- pericardite;
- polmonite ab ingestis;
- pre-eclampsia;
- tumori cardiaci;
- vene varicose;
- scarsa ossigenazione ambientale;
- presenza di sostanze tossiche nell’aria;
- elevate altitudini (ad esempio in montagna);
- esposizione prolungata al freddo (che causa vasocostrizione e stasi sanguigna periferica).
Nell’avvelenamento da monossido di carbonio, c’è molta emoglobina deossigenata, ma trasportante il monossido di carbonio, per cui l’emoglobina ridotta è presente solo in piccole quantità, insufficienti a dare cianosi.
Fattori di rischio
Il paziente meno a rischio di essere cianotico è quello anemico mentre quello più a rischio è quello che ha una alta concentrazione di emoglobina nel sangue, poiché, a parità di quantità di ossigeno nel sangue, nell’individuo con molta emoglobina la quantità di Hb ridotta (che cioè non viene ossigenata) sarà maggiore. Viceversa nell’individuo con poca Hb resterà poca Hb non legata all’ossigeno (ridotta).

Sintomi e segni associati
La cianosi è essa stessa un sintomo (più correttamente è un “segno”) di una condizione o patologia. La colorazione bluastra si presenta all’inizio tipicamente sulle estremità delle dita, sulle labbra e le mucose in genere, per poi estendersi a tutta la cute del corpo. In base alla causa specifica a monte che l’ha determinata, altri sintomi e segni possono essere associati alla cianosi, tra cui:
- malessere generale;
- astenia (mancanza di forza);
- nausea;
- vomito;
- dolore toracico;
- dispnea;
- tachipnea;
- tachicardia;
- edema;
- pallore;
- tosse produttiva;
- letargia;
- confusione mentale (da minor apporto di ossigeno al cervello);
- vertigini;
- coma e decesso (nei casi più gravi).
Diagnosi
Per determinare la causa a monte che ha dato origine alla cianosi, vengono usati vari esami come radiografie del torace, test ematici, test di funzionalità respiratoria e polmonare. Per raggiungere la diagnosi il medico si basa per prima cosa sull’anamnesi, ricercando la presenza di eventuali cardiopatie, farmaci o esposizione a sostanze chimiche che potrebbero aver determinato cianosi. Il medico chiederà al paziente ad esempio:
- il momento di insorgenza della sintomatologia;
- i tempi di sviluppo (rapidi o più graduali);
- quante volte si sono manifestati i sintomi;
- quali altri sintomi si sono manifestati;
- se i sintomi si sono presentati anche nei famigliari;
- se è fumatore;
- la presenza di altri segni associati.
Successivamente il medico passa alla visita vera e propria (esame obiettivo) ispezionando le labbra, mucosa della congiuntiva palpebrale, padiglione auricolare e palmo delle mani. Il medico valuta inoltre la pressione arteriosa, la frequenza cardiaca e respiratoria, la saturazione dell’ossigeno. Se la cianosi è localizzata ad un’estremità, il medico valuta la presenza di un’ostruzione vascolare periferica o sospetta la malattia di Raynaud quando il fenomeno è intermittente. Il medico valuta inoltre la presenza di ippocratismo digitale o dita a bacchetta di tamburo o clubbing o dita a vetrino di orologio, indagando la presenza di neoplasia polmonare, insufficienza respiratoria, patologie polmonari, scompenso cardiaco e gravi malattie infiammatorie croniche gastro-intestinali (come il morbo di Crohn). Alcuni esami utili per la diagnosi differenziale, sono:
- emocromo;
- elettrocardiogramma;
- emogasanalisi;
- spirometria;
- ecocardiografia;
- broncoscopia polmonare con biopsia;
- radiografia del torace.
Terapia
La cura di una cianosi è subordinata alla causa a monte che l’ha determinata: eliminare tale causa, se possibile, risolverà la cianosi. A tale scopo si usano varie accortezze e terapie:
- allontanare il paziente dal freddo;
- riportare il paziente a basse altitudini;
- cessare il fumo di sigaretta;
- somministrare ossigeno a pressioni parziali più elevate di quella ambientale in caso di patologie respiratorie;
- somministrare farmaci specifici per asma e bronchite cronica se presenti;
- eseguire terapia specifica per lo scompenso cardiaco (somministrazione di fluidi e/o farmaci come i diuretici);
- controllare regolarmente funzionalità cardiaca e respiratoria in soggetti a rischio (ad esempio anziani);
- intervenire chirurgicamente in caso di patologie cardiache congenite.
Leggi anche:
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Differenza tra cianosi centrale, periferica, esterna, tardiva, congenita
- Differenza tra pallore e cianosi
- Differenza tra cianosi ed ipossia
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Tachipnea: definizione, valori, cause, sintomi in adulti e bambini
- Bradipnea: significato, valori, cause, sintomi in adulti e bambini
- Rantolo della morte: il respiro rumoroso che segnala morte imminente
- Differenza tra tachipnea e bradipnea
- Eupnea ed eupnoico: significato in medicina ed etimolgia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia ed anossia
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Cos’è l’edema, come e perché si forma?
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Tutti gli articoli sullo smettere di fumare
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Malattia da decompressione: terapia e fisiopatologia
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Tumore al polmone operabile ed inoperabile: stadiazione
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Differenze tra respiro normale e patologico
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
