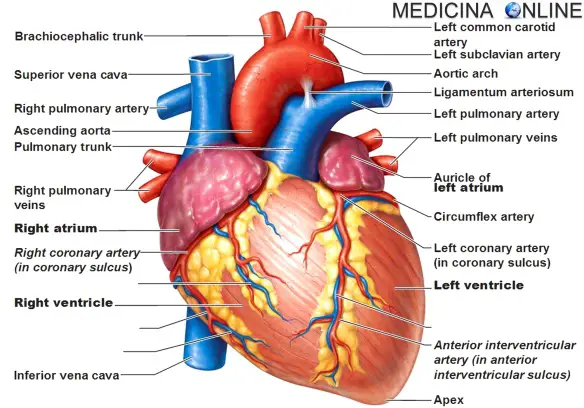
 Con “scompenso cardiaco”, anche chiamato “insufficienza cardiaca” (IC), si intende la pericolosa condizione in cui il cuore, a causa di svariate patologie, è incapace di assolvere parzialmente o totalmente la propria importante funzione contrattile di pompa e quindi di soddisfare un sufficiente apporto di sangue a tutto l’organismo, fatto che porta a vari sintomi e – nei casi più gravi – mette a rischio la vita del paziente. Il cuore “insufficiente” può ritrovarsi in una di queste situazioni:
Con “scompenso cardiaco”, anche chiamato “insufficienza cardiaca” (IC), si intende la pericolosa condizione in cui il cuore, a causa di svariate patologie, è incapace di assolvere parzialmente o totalmente la propria importante funzione contrattile di pompa e quindi di soddisfare un sufficiente apporto di sangue a tutto l’organismo, fatto che porta a vari sintomi e – nei casi più gravi – mette a rischio la vita del paziente. Il cuore “insufficiente” può ritrovarsi in una di queste situazioni:
- riesce a compensare le richieste ematiche dell’organismo, quando esso è a riposo e sotto sforzo (nessun sintomo);
- riesce a compensare le richieste ematiche dell’organismo, quando esso è a riposo ma NON sotto sforzo (nessun sintomo a riposo, sintomi sotto sforzo);
- NON riesce a compensare le richieste ematiche dell’organismo, né a riposo che sotto sforzo (sintomi presenti sia a riposo che sotto sforzo).
Il cuore, straordinario organo, ha buone capacità di compensazione, fatto che però è in parte controproducente perché può ritardare la comparsa dei sintomi e quindi la diagnosi. In ogni caso, anche quando il cuore è in grado di compensare, riesce a farlo solamente a pressioni di riempimento ventricolari superiori alla norma, fatto che cronicamente porta ad un danneggiamento del muscolo cardiaco (specie ovviamente del ventricolo sinistro, le cui pareti vanno incontro ad ipertrofia), oltre a peggiorare la sua efficienza. Negli ultimi anni, causa l’invecchiamento della popolazione, i casi di scompenso cardiaco nei paesi industrializzati sono in costante aumento, anche perché l’insufficienza cardiaca è una complicanza di praticamente tutte le cardiopatie esistenti, patologie a loro volta in costante aumento. E’ anche interessante notare come, in seguito all’aumento della speranza di vita dopo infarto del miocardio, siano anche aumentati i casi di insufficienza cardiaca facendo intendere come 20 o 30 anni fa la patologia fosse meno diffusa “solo” perché un maggior numero di pazienti non sopravviveva all’infarto.
Lo scompenso cardiaco viene anche chiamato “scompenso cardiaco congestizio” proprio ad indicare la congestione di sangue determinata dall’insufficienza cardiaca, la quale è causa di fenomeni coagulativi che possono formare elementi ostruttivi nel circolo sanguigno.
Quanto è diffusa in Italia?
Circa 3 milioni di italiani (il 4% della popolazione) è affetto da insufficienza cardiaca conclamata. Le stime sono probabilmente troppo ottimistiche, dal momento che certamente molte insufficienze sono asintomatiche o sono talmente lievi da dare dei sintomi aspecifici che NON spingono il paziente a recarsi dal medico, quindi rimangono non diagnosticate. L’incidenza sale al 10% circa in soggetti che hanno superato i 70 anni ed è ancora più elevata in presenza di fattori di rischio come obesità, pregresso infarto del miocardio e fumo di sigaretta.
Fattori di rischio per l’insufficienza cardiaca
Fattori di rischio cardiovascolari diffusi che concausano o peggiorano l’insufficienza cardiaca, sono:
- cardiopatia ischemica (infarto del miocardio);
- fumo di sigaretta, alcol, droghe;
- cardiomiopatia dilatativa;
- aritmie (tachicardia ventricolare o fibrillazione atriale);
- ipertensione arteriosa, specie se non trattata;
- obesità, specie se di 2° o 3° grado;
- diabete mellito;
- vita sedentaria;
- valvulopatia (insufficienza mitralica ed aortica);
- familiarità.
Fattori di rischio cardiovascolari meno diffusi, includono:
- miocardite da malattia infiammatoria o virale;
- disordini tiroidei quali l’ipotiroidismo e l’ipertiroidismo;
- deficit di tiamina o Beriberi;
- anemia;
- Morbo di Paget;
- cardiomiopatie ereditarie (Malattia di Fabry, distrofia di Duchenne e Distrofia miotonica);
- agenti cardiotossici (Chemioterapici come le Antracicline);
- Displasia ventricolare destra aritmogena;
- Anomalia di Uhl (Cuore a pergamena).
Fattori di rischio per l’insufficienza cardiaca acuta
I pazienti affetti da scompenso cardiaco cronico possono andare incontro a fasi di instabilizzazione della malattia in seguito a diversi fattori precipitanti, capaci di determinare anche insufficienza cardiaca acuta in individui precedentemente sani:
- cardiopatia ischemia miocardica (infarto del miocardio);
- edema polmonare;
- miocardite acuta;
- trauma diretto al miocardio;
- valvulopatia acuta, come la rottura delle corde tendinee;
- aritmie (tachicardia ventricolare o fibrillazione atriale);
- embolia polmonare con tipico scompenso del ventricolo sinistro;
- tamponamento cardiaco;
- polmoniti;
- eccessi alimentari o assimilazione di dosi elevate di sodio;
- mancato rispetto della terapia assegnata dal medico.
Leggi anche:
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
Cause di insufficienza cardiaca
L’insufficienza cardiaca può avere diverse cause. Si sviluppa in genere in seguito a una lesione muscolare cardiaca, tipicamente come conseguenza ad un infarto del miocardio, oppure ad un’eccessiva sollecitazione cardiaca dovuta ad una ipertensione arteriosa non trattata, o ancora ad una disfunzione valvolare cronica. L’elettrocardiogramma di molti pazienti affetti da scompenso cardiaco mostra un’alterazione denominata “blocco di branca sinistra“: questa alterazione della propagazione del battito cardiaco causa modificazioni dell’attività meccanica contrattile cardiaca, provocando una mancata sincronia di contrazione e quindi un peggioramento della capacità contrattile del cuore e dell’insufficienza.
Le cause di scompenso del cuore possono essere suddivise in:
- cause sottostanti: dove vengono comprese tutte le anomalie congenite o quelle acquisite, che possono riconoscersi nel quadro clinico dello scompenso cardiaco cronico;
- cause scatenanti: dove si riscontrano eventi che hanno determinato il peggioramento della capacità contrattile del cuore e possono identificarsi con lo scompenso cardiaco acuto.
Scompenso ventricolare sistolico e diastolico
Lo scompenso ventricolare può essere anche classificato come “sistolico” cioè causato da alterazione nella contrazione cardiaca, o come “diastolico” quando l’alterazione è nel riempimento di sangue che precede la contrazione:
Scompenso ventricolare sistolico
- per diminuita contrattilità (malattia coronarica nel 70% dei casi, cardiomiopatia dilatativa nel 20%, miocardite e altri);
- per aumento della tensione di parete:
- sovraccarico di volume: aumento del precarico (da insufficienza valvolare, shunt…),
- sovraccarico di pressione: aumento del postcarico (da stenosi valvolare, ipertensione arteriosa sistemica, ipertensione arteriosa polmonare…).
Scompenso ventricolare diastolico
- per ostacolo al riempimento ventricolare (da tamponamento cardiaco, pericardite…);
- per ipertrofia cardiaca (da ipertensione arteriosa, cardiomiopatia ipertrofica…).
Lo scompenso sistolico è caratterizzata da ipertrofia del ventricolo sinistro e dalla su ridotta funzione in sistole, facilmente identificabile con un parametro ecocardiografico facilmente calcolabile la frazione di eiezione, che in genere è inferiore al 45%.
Lo scompenso diastolico è caratterizzato dall’impossibilità del ventricolo sinistro al rilasciamento adeguato necessario al riempimento ematico e ciò è secondario all’aumentata rigidità della camera ventricolare. Questo atteggiamento del muscolo cardiaco, comporta un ridotto riempimento ventricolare in diastole, che si traduce in una riduzione della gittata. L’impossibilità ad ottenere un ottimale rilasciamento, comporta un aumento delle pressioni telediastoliche, che si ripercuotono sugli atri e sulle vene polmonari. La cardiomiopatia restrittiva è fra le patologie che maggiormente influiscono sulla disfunzione diastolica: le cardiomiopatie restrittive sono caratterizzate da un riempimento restrittivo e da un ridotto volume diastolico.
Sintomi “premonitori”
Uno scompenso cardiaco non ha alcun sintomo “premonitore” specifico. A volte il soggetto, poco prima dell’evento vero e proprio potrebbe accusare malessere generale, oppure vertigini e angoscia, o ancora astenia (senso di stanchezza) o dispnea (“fame d’aria”).
Sintomi precoci e tardivi di insufficienza cardiaca
Purtroppo in molti casi l’insufficienza cardiaca, specie se lieve e se si è instaurata lentamente nel tempo, è asintomatica, cioè non è clinicamente evidente. Spesso non esistono veri e propri sintomi precoci, né di una insufficienza cronica, né di un imminente insufficienza acuta. I sintomi iniziali possono essere presenti ma essere lievi ed aspecifici, come ad esempio affanno o dolore toracico dopo sforzi molto elevati, quindi il paziente tende a sottovalutarli o ad attribuirli erroneamente al risultato dello sforzo. Nelle fasi iniziali tali sintomi durano generalmente per periodi limitati.
Purtroppo l’andamento naturale della patologia è progressivo ed i sintomi divengono gradualmente sempre più evidenti fino a indurre il paziente a effettuare accertamenti cardiologici per malessere. Generalmente tuttavia i sintomi tendono ad essere considerati “preoccupanti” dal paziente, solo quando l’insufficienza è moderata/grave ed è quindi più difficile da trattare.
A causa dell’incapacità del cuore di pompare il sangue efficacemente e di fornire ossigeno a organi importanti come reni e cervello, i soggetti affetti da scompenso cardiaco presentano una serie di sintomi, come ad esempio:
- dispnea da sforzo e/o a riposo;
- angina pectoris stabile o instabile;
- edema degli arti inferiori;
- astenia (mancanza di forza);
- facile affaticabilità anche con sforzi lievi (motivo per cui il paziente tende sempre più alla sedentarietà e a ridurre la propria autonomia, fatto che cronicamente peggiora l’insufficienza cardiaca);
- palpitazioni;
- aritmie;
- ortopnea (difficoltà respiratorie in posizione supina, riferita dal paziente come la necessità di dormire con molti cuscini dietro la schiena. Si associa sempre alle forme più gravi di insufficienza cardiaca);
- tosse sotto sforzo e/o a riposo;
- addome gonfio o dolente;
- perdita di appetito;
- confusione;
- vertigini;
- malessere generale;
- deterioramento della memoria;
- sincope (perdita dei densi e del tono posturale).
Il sovraccarico di di volume, tipico dello scompenso acuto (con insufficienza del ventricolo destro) si manifesta con:
- soffio sistolico da insufficienza mitralica e possibile terzo tono cardiaco;
- rumori umidi polmonari o rantoli, tipici dell’edema polmonare acuto;
- ottusità alle basi polmonari da possibili versamento pleurico;
- distensione venosa giugulare (segno di aumentata pressione venosa centrale);
- edema;
- ascite;
- epatomegalia.
Classificazione della gravità dell’insufficienza cardiaca
Il grado di scompenso cardiaco viene classificato in base al livello di limitazione dell’attività fisica: la New York Heart Association distingue lo scompenso cardiaco in quattro classi (Classe I, II, III o IV). I medici e le pubblicazioni mediche in genere utilizzano questa classificazione per descrivere la gravità dello scompenso cardiaco e l’effetto del trattamento. La definizione delle classi è basata sui sintomi che si manifestano durante l’esercizio dell’attività:
- Classe I Paziente asintomatico (non presenta sintomi): l’attività fisica abituale non provoca dispnea né affaticamento;
- Classe II Scompenso cardiaco lieve: l’attività fisica moderata (come salire due rampe di scale o salire alcuni gradini portando un peso) provoca dispnea o affaticamento;
- Classe III Scompenso cardiaco da moderato a grave: l’attività fisica minima (come camminare o salire mezza rampa di scale) provoca dispnea o affaticamento;
- Classe IV Scompenso cardiaco grave: astenia, dispnea o affaticamento presenti anche a riposo (seduti o sdraiati a letto).
Diagnosi di insufficienza cardiaca
La diagnosi di scompenso cardiaco è basata sull’uso di vari strumenti diagnostici, tra cui:
- anamnesi;
- esame obiettivo cardiaco;
- misurazione della pressione arteriosa;
- elettrocardiogramma (ECG);
- holter ECG 24 ore;
- radiografia del torace;
- enzimi cardiaci;
- coronarografia (angiografia coronarica), con possibile angioplastica;
- ecografia cardiaca (ecocolordoppler);
- ecocardiogramma per via transesofagea;
- ecocardiogramma da stress (ecostress).
Per approfondire i singoli enzimi cardiaci usati nella diagnosi di scompenso cardiaco, vi invitiamo a leggere i seguenti articoli:
- creatina fosfochinasi (CK o CPK), in particolare la CK-MB;
- lattato deidrogenasi (LDH);
- mioglobina;
- troponine (TnI e TnT);
- aspartato aminotransferasi (AST o GOT).
Trattamento dell’insufficienza cardiaca
Il trattamento dello scompenso cardiaco è multidisciplinare e prevede vari livelli d’approccio. L’obiettivo finale dell’equipe medica è quello di ridurre i sintomi per migliorare la qualità della vita, rallentare la progressione della patologia, ridurre l’ospedalizzazione e aumentare la sopravvivenza. Come per molte altre condizioni patologiche, una diagnosi precoce e la stretta collaborazione tra il proprio medico di fiducia e il cardiologo curante sono le chiavi del successo nella gestione a breve e lungo termine di questa patologia.
Il trattamento dello scompenso cardiaco prevede l’utilizzo di diversi presidi:
Farmaci
Terapia farmacologica: spesso composta dall’associazione di più farmaci, tra cui:
- ACE inibitori;
- Sartani;;
- Beta-boccanti
- Antialdosteronici (spironolattone);
- Ivabradina;
- Diuretici (Furosemide, nome commerciale Lasix);
- Digossina.
Stile di vita
Importanti sono inoltre le modifiche dello stile di vita e delle abitudini alimentari, quali ad esempio:
- riduzione dell’apporto di sale;
- controllo dei bilanci idrici;
- cessazione di fumo, alcolici e droghe;
- attività fisica moderata periodica.
Terapia elettrica
Qualora la sola terapia farmacologica non fosse sufficiente oppure non ben tollerata dal paziente, è necessario associarvi anche la terapia elettrica, mediante l’impianto di dispositivi per la resincronizzazione cardiaca. Questi dispositivi lavorano in stretta sinergia con i farmaci antiscompenso, battito dopo battito, così da riuscire a frenare la progressione dello scompenso e in molti casi a ripristinare una contrattilità cardiaca normale e una buona qualità di vita. La terapia di risincronizzazione cardiaca, associata a un programma terapeutico adeguato, si è dimostrata capace di migliorare la sopravvivenza e la qualità di vita di molti pazienti riducendo i sintomi dell’insufficienza cardiaca, accrescendo la capacità di esercizio e mettendo i soggetti in condizione di poter riprendere molte delle loro attività quotidiane. I pacemaker biventricolari CRT-P o defibrillatori biventricolari CRT-D rappresentano un importante presidio di trattamento per lo scompenso ormai largamente clinicamente testato, in uso da molti anni e approvato dalle linee guida delle più grandi società mondiali di cardiologia. Il cardiologo, in base alle condizioni del paziente e ai dati ecografici potrà stabilire quale dispositivo CRT sia più adatto al quadro clinico del paziente.
Leggi anche:
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Bypass coronarico: convalescenza, durata, rischi, aspettativa di vita
Prevenzione dell’insufficienza cardiaca
La disfunzione ventricolare sinistra asintomatica, noto precursore dello scompenso cardiaco, sia di tipo sistolico che diastolico, e l’assenza di elementi considerati con chiarezza predittori di scompenso, ci induce a consigliare ai soggetti a rischio cardiovascolare, un’attenzione maggiore in termini di diagnostica preventiva e di terapia farmacologica. Inoltre consigliamo di:
- evitare una dieta ricca di sodio e grassi;
- raggiungere un peso corporeo normale;
- eliminare il fumo di sigaretta, l’alcol e le droghe;
- controllare i livelli di colesterolo nel sangue;
- controllare i livelli di glicemia ed il diabete;
- controllare la pressione arteriosa e l’ipertensione arteriosa;
- evitare stress, ansia, attacchi d’ira;
- evitare la vita sedentaria;
- svolgere periodicamente una attività fisica moderata;
- evitare sforzi elevati e prolungati.
Leggi anche:
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Sindrome coronarica acuta: sintomi, terapia, classificazione, cura
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
- Miocardite: terapia, conseguenze, recupero, morte
- Bypass coronarico: convalescenza, durata, rischi, aspettativa di vita
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Coronarografia: preparazione, stent, angioplastica, è pericolosa
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Farmaci trombolitici (fibrinolitici): nomi commerciali e indicazioni
- Antiaggreganti piastrinici: nomi commerciali, effetti collaterali
- Farmaci anticoagulanti : elenco ed effetti collaterali
- Differenza tra sindrome coronarica acuta ed infarto
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Come, dove e quando si misura la frequenza cardiaca?
- Cos’è un infarto e quanti tipi di infarto conosci?
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Valvole cardiache: cosa sono, quali sono ed a che servono
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Come si muove il sangue all’interno del cuore?
- La Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Malattie del fegato: sintomi, prurito, alcol, tipi, autoimmuni
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
