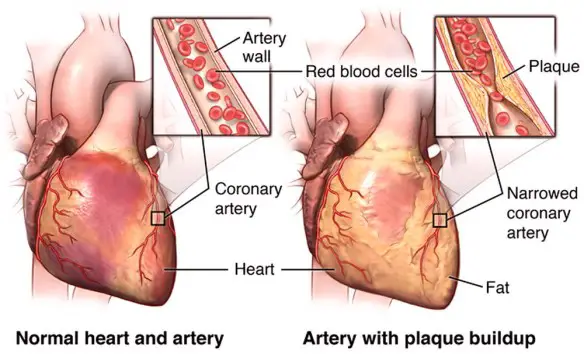
 La sindrome coronarica acuta o SCA (in inglese Acute Coronary Syndrome o ACS, è una definizione che riunisce i diversi segni e sintomi clinici che compaiono in seguito ad una cardiopatia ischemica determinata da interruzione parziale o totale del flusso di sangue coronarico con conseguente necrosi (morte) di porzioni più o meno ampie del miocardio (il muscolo cardiaco).
La sindrome coronarica acuta o SCA (in inglese Acute Coronary Syndrome o ACS, è una definizione che riunisce i diversi segni e sintomi clinici che compaiono in seguito ad una cardiopatia ischemica determinata da interruzione parziale o totale del flusso di sangue coronarico con conseguente necrosi (morte) di porzioni più o meno ampie del miocardio (il muscolo cardiaco).
Differenza tra sindrome coronarica acuta ed infarto
Molti pensano che “sindrome coronarica acuta” ed “infarto miocardico acuto” siano sinonimi, ma in realtà non è così: l’infarto è una patologia in cui l’interruzione del flusso ematico coronarico (spesso causato da trombosi) porta a necrosi del miocardio e ciò determina la comparsa di un insieme di sintomi e tali sintomi prendono il nome, nel loro complesso, di sindrome coronarica acuta. Ricordiamo al lettore che il termine “sindrome” indica proprio un insieme di sintomi e segni clinici che costituiscono le manifestazioni cliniche di una o più malattie, indipendentemente dall’eziologia (cioè la causa) che le contraddistingue. Un infarto, a prescindere dalla causa che l’ha determinato, porta alla sintomatologia descritta dalla sindrome coronarica acuta, tuttavia tale sindrome non è necessariamente provocata da un infarto, ma è caratteristica anche dell’angina pectoris.
Sintomi
Il sintomo principale della sindrome coronarica acuta è la “precordialgia” cioè il dolore precordiale (sito a sterno e zone limitofre), presente nella quasi totalità delle persone che si recano nei Pronto Soccorso nel sospetto di una patologia cardiovascolare. Tale sintomo iniziale è spesso irradiato al braccio sinistro, alla mandibola ed associato ad altri sintomi neurovegetativi quali:
- malessere generale;
- ansia;
- nausea;
- vomito;
- angoscia;
- sudorazione;
- svenimento.
Sintomi “premonitori”
Un infarto del miocardio non ha necessariamente alcun sintomo premonitore specifico. A volte il soggetto, poco prima dell’infarto vero e proprio, potrebbe accusare malessere generale, oppure vertigini, o ancora astenia (senso di stanchezza) o dispnea (“fame d’aria”).
Cause e classificazione
La causa principale del manifestarsi dei sintomi prima descritti è l’interruzione totale o parziale del flusso ematico a livello delle coronarie, quasi sempre da ostruzione acuta (da trombo ad esempio) che porta ad angina pectoris o ad infarto del miocardio. La sindrome coronarica acuta è quindi un insieme di sintomi determinati da tre patologie principali, che permettono la classificazione delle SCA:
- infarto miocardico acuto con sopraslivellamento del tratto ST (STEMI = ST elevation myocardial infarction), una volta definito infarto subepicardico;
- infarto miocardico acuto con aumento delle troponine I e T, ma senza sopraslivellamento del tratto ST (NSTEMI = Non-ST elevation myocardial infarction), una volta definito infarto subendocardico;
- angina pectoris senza aumento delle troponine I e T o angina instabile.
Angina stabile e cardiopatia ischemica silente sono manifestazioni della cardiopatia ischemica cronica (e non della cardiopatia ischemica acuta che determina la sindrome coronarica acuta).
Infarto miocardico acuto ed angina pectoris sono determinate e favorite, sia direttamente che indirettamente, da vari fattori di rischio.
Fattori di rischio
I fattori di rischio che aumentano le possibilità di infarto o di angina, e quindi di sindrome coronarica acuta, sono:
- età > 45 anni;
- sesso maschile;
- ipertensione arteriosa;
- fumo di sigaretta;
- vita sedentaria;
- famigliarità;
- dieta ricca di grassi e povera di vitamine e sali minerali;
- dieta ricca di sodio e povera di acqua;
- sovrappeso e obesità (specie di alto grado);
- diabete mellito;
- ipercolesterolemia;
- ipertrigliceridemia
- stress psico-fisico;
- emozioni improvvise;
- sforzi fisici intensi e/o improvvisi, specie in individui sedentari;
- uso di droghe;
- alcolismo.
Diagnosi
Quando il paziente presenta i segni e sintomi di sindrome coronarica acuta è importante ottenere rapidamente una diagnosi e per ottenerla il medico si serve di vari strumenti diagnostici, tra cui:
- anamnesi;
- esame obiettivo cardiaco;
- enzimi cardiaci;
- misurazione della pressione arteriosa;
- radiografia del torace;
- elettrocardiogramma (ECG);
- holter ECG 24 ore;
- coronarografia (angiografia coronarica);
- ecografia cardiaca (ecocolordoppler);
- ecocardiogramma per via transesofagea;
- ecocardiogramma da stress (ecostress).
Gli enzimi cardiaci vengono misurati su un semplice campione di sangue venoso, ove fosse possibile prelevato dopo un digiuno di 8 ore. Generalmente si effettua un primo prelievo al Pronto Soccorso e successivamente bisogna aspettare i risultati senza lasciare l’ospedale. Gli esami vengono successivamente ripetuti ogni 4-6 ore nell’arco delle 12-16 ore successive al’accesso. In questo arco temporale il soggetto DEVE restare in ospedale, sotto osservazione. Per approfondire i singoli enzimi cardiaci usati nella diagnosi di sindrome coronarica acuta, vi invitiamo a leggere i seguenti articoli:
- creatina fosfochinasi (CK o CPK), in particolare la CK-MB;
- lattato deidrogenasi (LDH);
- mioglobina;
- troponine (TnI e TnT);
- aspartato aminotransferasi (AST o GOT).
Se gli strumenti elencati in questo paragrafo dovessero escludere un infarto del miocardio, altri esami potrebbero essere necessari al medico capire la vera origine dei sintomi.
Cura
La terapia è fondamentalmente da considerare in pre-ospedaliera e ospedaliera, contemplando la necessità di diversificazione dei trattamenti in base all’esordio dei sintomi e la possibilità di giungere in un centro fornito di emodinamica. Attualmente la terapia elettiva in corso di sindrome coronarica acuta da infarto del miocardio è l’angioplastica coronarica con l’impianto di stent coronarico a rilascio di farmaco in alcuni gruppi di pazienti come quelli affetti da diabete mellito, in altri casi può essere necessario un intervento di bypass coronarico.
Per approfondire: Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
Prognosi
È facilmente intuibile che la prognosi dipende da moltissimi fattori come età, condizioni di base del paziente e dalle patologie concomitanti, come ad esempio epatopatie, ipertensione arteriosa, diabete mellito, obesità, AIDS, o coagulopatie.
Prevenzione
Un controllo dei fattori di rischio cardiovascolare già indicati precedentemente, porterà ad una diminuzione della probabilità di ammalarsi, anche se le diverse patologie si “influenzano” a vicenda favorendo un’amplificazione dei danni sulle arterie. Solitamente una dieta corretta, unita alla cessazione del fumo di sigaretta, al raggiungimento del peso corporeo normale ed il controllo dell’ipertensione arteriosa, permettono di prevenire la maggioranza degli infarti.
Leggi anche:
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
- Miocardite: terapia, conseguenze, recupero, morte
- Bypass coronarico: convalescenza, durata, rischi, aspettativa di vita
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Coronarografia: preparazione, stent, angioplastica, è pericolosa
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Farmaci trombolitici (fibrinolitici): nomi commerciali e indicazioni
- Antiaggreganti piastrinici: nomi commerciali, effetti collaterali
- Farmaci anticoagulanti : elenco ed effetti collaterali
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Differenza tra sindrome coronarica acuta ed infarto
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Come, dove e quando si misura la frequenza cardiaca?
- Cos’è un infarto e quanti tipi di infarto conosci?
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Valvole cardiache: cosa sono, quali sono ed a che servono
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Come si muove il sangue all’interno del cuore?
- La Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Malattie del fegato: sintomi, prurito, alcol, tipi, autoimmuni
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
