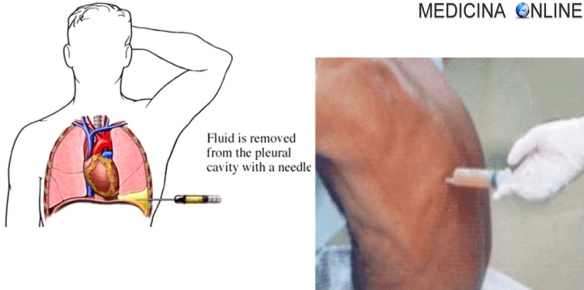
 La toracentesi (anche chiamata toracocentesi) è una procedura medica che consiste nel prelievo di liquido pleurico mediante l’introduzione di un ago tra le coste (VI o VII spazio intercostale) in modo da raggiungere la cavità pleurica, che è lo spazio compreso tra la pleura viscerale e parietale dei polmoni. La toracentesi ha due obiettivi principali:
La toracentesi (anche chiamata toracocentesi) è una procedura medica che consiste nel prelievo di liquido pleurico mediante l’introduzione di un ago tra le coste (VI o VII spazio intercostale) in modo da raggiungere la cavità pleurica, che è lo spazio compreso tra la pleura viscerale e parietale dei polmoni. La toracentesi ha due obiettivi principali:
- abbassare eccessivi livelli di liquido pleurico, che possono essere responsabili di grave dispnea (difficoltà respiratoria). In questo caso si parla di toracentesi terapeutica.
- analizzare il liquido pleurico per scopi diagnostici, cioè scoprire la causa a monte che ne ha determinato l’aumento. In questo caso si parla di toracentesi diagnostica.
Liquido pleurico
Il liquido pleurico è un fluido sieroso normalmente prodotto dalle pleure che permette loro di scivolare senza sforzo. Tale liquido viene costantemente prodotto e riassorbito, il che permette di mantenere un livello di pochi ml di liquido che crea uno spessore di circa 20 micrometri. Quantità superiori di liquido possono accumularsi nello spazio pleurico solo quando il tasso di produzione supera le capacità di riassorbimento, a causa di un enorme produzione di liquido o di un qualche tipo di blocco. Una raccolta patologica di liquido pleurico prende il nome di “versamento pleurico“, aspirato appunto dalla toracentesi.
Versamento pleurico essudativo o trasudativo
Un versamento pleurico può essere classificato come:
- essudativo (infiammatorio): con alto contenuto di proteine;
- trasudativo (non infiammatorio): con basso contenuto proteico.
Cause di versamento pleurico trasudativo:
- cirrosi epatica:
- insufficienza cardiaca congestizia;
- dialisi peritoneale;
- embolia polmonare;
- sindrome Meigs;
- uropatia ostruttiva;
- ipoproteinemia;
- sindrome nefrosica;
- atelettasia polmonare;
- mixedema.
Cause di versamento pleurico essudativo:
- tumore;
- infezioni (polmonari, pleuriche…);
- traumi;
- infarto polmonare;
- embolia polmonare;
- rottura dell’esofago (sindrome di Boerhaave);
- malattie autoimmuni;
- pancreatite.
Quando può essere necessaria una toracentesi?
Una toracentesi trova indicazione nelle condizioni e patologie elencate nel paragrafo precedente. Comunemente si esegue in caso di:
- versamenti primitivi: può essere eseguita in tutti quei pazienti che presentano un versamento pleurico;
- infezioni: quando c’è il sospetto della presenza di liquido infetto;
- embolia polmonare;
- cancro: in alcuni casi la toracocentesi può essere d’aiuto per ottenere una diagnosi, effettuando il prelievo di un campione di cellule tumorali;
- terapeutica: la presenza di una ingente quantità di liquido può ostacolare la funzione respiratoria del polmone; in tal caso la rimozione del liquido può consentire un miglioramento della respirazione.
Leggi anche:
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
Come ci si prepara ad una toracentesi?
Salvo diverse indicazioni da parte del medico, la toracentesi non richiede una preparazione specifica.
Come si svolge una toracocentesi?
- il soggetto siede comodamente col dorso flesso in avanti, tenendo le braccia a riposo su un supporto;
- una piccola zona cutanea del dorso viene disinfettata e anestetizzata;
- il medico introduce un ago tra due coste nella cavità toracica, ma non nel polmone;
- il medico aspira una piccola quantità di liquido con una siringa, a volte usando una una guida ecografica controllare la posizione dell’ago;
- il medico rimuove l’ago;
- al termine della procedura, il paziente viene medicato e resta in osservazione.
Se il volume di liquido accumulato è elevato, può essere necessario eliminarlo con un catetere di plastica e usare un contenitore più largo della siringa. Potrebbe essere necessario drenare il liquido nell’arco di più giorni; in questi casi, si lascia nel torace un tubicino di più ampio diametro (catetere toracico o catetere per drenaggio) con aspirazione è continua.
Dopo la toracentesi
Una volta eseguita la procedura, il paziente messo in osservazione. Se non lamenta capogiri e mantiene una buona pressione arteriosa, egli può essere dimesso con indicazione ad evitare sforzi e movimenti bruschi. E’ meglio che il paziente sia accompagnato, specie se anziano. Un lieve indolenzimento nella zona interessata dalla puntura, è normale e tende a scomparire spontaneamente nelle ore successive.
Analisi del liquido pleurico
In presenza di un versamento pleurico, dopo aver effettuato la toracentesi, si effettua una analisi del fluido, allo scopo di chiarire la natura essudativa o trasudativa del versamento stesso e per determinarne le cause. Si effettuano vari studi, fra questi il pH, il rapporto delle proteine del siero, la concentrazione di LDH, il peso specifico, il colesterolo, le concentrazioni di bilirubina e l’eventuale presenza di cellule.
Leggi anche:
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Pleura: anatomia, funzioni e patologie in sintesi
- Pleura infiammata: sintomi, contagio e dolore nella pleurite
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Differenza tra pleura viscerale e parietale
La toracocentesi è dolorosa?
La procedura, pur potendo essere fastidiosa per il paziente, non è giudicata dolorosa. L’inserimento dell’ago è certamente il momento che genera più ansia, ma lo stimolo doloroso è mitigato dall’anestesia. In pazienti poco collaboranti potrebbe essere necessaria una sedazione.
Rischi e complicanze
La paracentesi, effettuata da mani esperte, è una procedura sicura. Le complicazioni possibili, poco frequenti, sono:
- reazione allergica a sostanze o materiali usati;
- perforazione di un vaso sanguigno;
- infezione;
- dolore in fase inspiratoria;
- vertigini;
- respiro affannoso;
- svenimento
- perforazione di milza o fegato.
Se estesi volumi di liquido presenti da settimane o mesi vengono aspirati troppo rapidamente, si può verificare un accumulo di liquido all’interno del polmone stesso (edema polmonare). Altre possibili complicanze comprendono:
- sanguinamento: durante l’introduzione dell’ago è possibile che quest’ultimo vada a ledere un vaso sanguigno. Di solito si arresta spontaneamente, ma in alcuni casi può dare origine ad un ematoma, o raramente può accumularsi nella cavità pleurica (in tal caso può essere necessario un drenaggio toracico o addirittura un intervento chirurgico). Infatti una controindicazione relativa è al riguardo ai pazienti poco collaborativi e/o con disordini della coagulazione;
- collasso polmonare: di rado si può pungere il polmone. Se la perforazione è minima può rimarginarsi rapidamente; se la perforazione è rilevante, l’aria può penetrare nella cavità pleurica e causare il collasso del polmone (pneumotorace). In questi casi, viene utilizzato un tubo toracico per drenare l’aria dalla cavità pleurica così da permettere una riespansione del polmone.
Al termine della procedura, si può eseguire una radiografia toracica per stabilire l’eventuale insorgenza di tali complicanze. Quando è possibile, al fine di minimizzare i rischi appena elencati, il medico può ricorrere alla guida ecografica per seguire su scherma l’introduzione dell’ago.
Leggi anche:
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Differenza tra toracentesi, paracentesi e rachicentesi
- Differenza tra essudato e trasudato
- Cos’è l’edema, come e perché si forma?
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Idrope: cause, tipi e terapia
- Cos’è l’Idropisìa?
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Peritonite: tipi, cause, sintomi, diagnosi e terapie
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Esami per valutare funzionalità renale ed insufficienza renale
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Elastografia epatica (FibroScan) per cirrosi: valori, preparazione all’esame, risultati
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Differenza tra cirrosi e fibrosi
- Differenza tra fegato, pancreas e cistifellea
- Differenza tra intestino tenue e crasso
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Differenza tra ghiandola esocrina ed endocrina con esempi
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Si può vivere senza fegato, con metà fegato o con fegato malato?
- Si può vivere senza intestino? Colectomia e colostomia
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Dialisi e MARS nella terapia dell’insufficienza epatica
- La milza è un organo indispensabile? Se viene asportata cosa può succedere?
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- A cosa serve la milza e che significa “rottura della milza”?
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Dove si trova il fegato ed a che serve?
- Bile: dove si trova, a che serve e da cosa è composta?
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Punti di dolorabilità di fegato, colecisti, stomaco e pancreas
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
