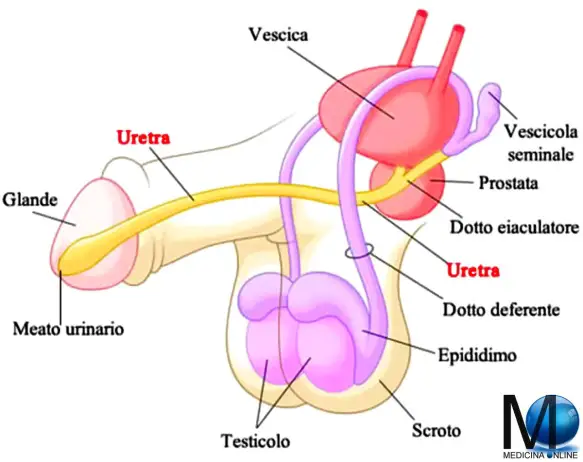
 Con “epididimo” in anatomia ci si riferisce ad una parte dell’apparato genitale maschile dell’uomo, costituita da un dotto di piccolo diametro e strettamente avvolto che collega i dotti efferenti dal retro di ogni testicolo al suo dotto deferente. Tramite tale condotto gli spermatozoi si mischiano al plasma seminale andando a costituire lo sperma che, durante l’eiaculazione, esce dal pene attraverso l’uretra e la sua apertura. Esistono due epididimi: quello destro, correlato al testicolo destro, ed il sinistro, correlato al testicolo sinistro.
Con “epididimo” in anatomia ci si riferisce ad una parte dell’apparato genitale maschile dell’uomo, costituita da un dotto di piccolo diametro e strettamente avvolto che collega i dotti efferenti dal retro di ogni testicolo al suo dotto deferente. Tramite tale condotto gli spermatozoi si mischiano al plasma seminale andando a costituire lo sperma che, durante l’eiaculazione, esce dal pene attraverso l’uretra e la sua apertura. Esistono due epididimi: quello destro, correlato al testicolo destro, ed il sinistro, correlato al testicolo sinistro.
Anatomia
L’epididimo è un corpo allungato, della lunghezza di circa cinque centimetri, che si trova applicato sul margine postero-superiore del testicolo, o didimo. L’epididimo può essere diviso in tre regioni principali:
- la testa (caput);
- il corpo (corpus);
- la coda (cauda).
L’estremità anteriore, o testa, è arrotondata, aderente al testicolo; l’estremità posteriore, o coda, si continua col dotto escretore principale del secreto spermatico, o deferente. Il tratto intermedio dell’organo, o corpo, si presenta appiattito ed è separato dal testicolo da un diverticolo della tunica vaginale propria.
Riguardo alla struttura dell’epididimo possiamo in essa distinguere un involucro fibroso, o albuginea, e un tessuto proprio dell’organo. L’albuginea, che avvolge l’epididimo, presenta in corrispondenza del margine postero-superiore del testicolo, fra questo e l’epididimo, un ispessimento notevole che si chiama corpo di Highmoro. Il tessuto proprio dell’epididimo è costituito dai soli dotti escretori della ghiandola seminale e cioè: da tubuli che seguono ai tubuli seminiferi contorti del testicolo e sono situati nel corpo dittighmoro (questi portano il nome di tubuli retti e di rete di Haller) e da altri tubuli i quali occupano lo spessore dell’epididimo propriamente detto e portano i nomi di coni efferenti e di dotto dell’epididimo, il quale ultimo, in corrispondenza della coda dell’epididimo, si continua col dotto deferente. I tubuli si presentano rivestiti d’epitelio cilindrico fornito di ciglia; nel dotto dell’epididimo tale epitelio di rivestimento è pluristratificato. I coni efferenti sono situati in un tessuto connettivo areolare di sostegno, abbastanza resistente: nei vecchi tale tessuto connettivo attorno ai tubuli epididimari prolifera, venendo così a formarsi piccole dilatazioni cistiche dei tubuli, frequenti a osservarsi specie in corrispondenza della testa dell’epididimo.
Leggi anche:
- Visita andrologica completa di pene e testicoli [VIDEO]
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Astenospermia: spermiogramma, spermatozoi deboli e loro motilità
- Differenza tra infertilità e sterilità
Rapporti dell’epididimo
L’epididimo presenta rapporti importanti con la tunica vaginale propria, la quale avvolge nella sua quasi totalità la ghiandola seminale (didimo ed epididimo), con gli altri involucri e con i vasi sanguigni. Il fascio vascolo-nervoso all’uscita dall’ilo del testicolo viene ad applicarsi al margine dell’epididirno: viene in tal modo a costituirsi quella zona vascolare formata dal margine postero-superiore del testicolo e dal margine mediale dell’epididimo, zona non ricoperta dalla tunica vaginale propria e pericolosa per alcuni interventi operativi sulla regione. I rapporti fra didimo ed epididimo non sempre seguono la norma ricordata; si possono talora osservare inversioni di posizione fra il testicolo e il suo organo escretore. Vanno ricordati ancora i resti embrionarî che abbastanza di frequente si trovano annessi all’epididimo.
Embriologia
Embriologicamente l’epididimo deriva da tessuto che una volta formava il mesonefro, una parte di rene che si trova funzionante in molti pesci e anfibi, ma non in rettili e mammiferi. La permanenza dell’estremità craniale del dotto mesonefrico lascia un rimasuglio chiamato appendice dell’epididimo. In aggiunta, alcuni tubuli mesonefrici possono rimanere come paradidimo, un piccolo corpo in posizione caudale rispetto ai condotti efferenti.
Etimologia
La parola “epididimo” deriva dal greco: ἐπί “sopra” e δίδυμος “testicolo”.
Quale medico si occupa dell’epididimo?
I medici che si occupano delle patologie dell’epididimo sono l’andrologo e l’urologo, che analizza l’epididimo tramite l’esame obiettivo (specie ispezione e palpazione, cioè l’analisi dell’epididimo al tatto) e tramite altri test come transilluminazione scrotale ed ecografia.
Leggi anche:
- Transilluminazione dello scroto per la diagnosi di idrocele
- Epididimite acuta e cronica: sintomi, cura, quanto dura, guarigione
- Orchite: cura, quanto dura, guarigione, rapporti sessuali, contagio
- Riflesso cremasterico del testicolo: accentuato e assente
- Impianto di protesi testicolare: quando, come e perché si effettua
Funzioni dell’epididimo
L’epididimo ha funzioni relative alla maturazione ed allo stoccaggio degli spermatozoi in attesa della eiaculazione.
1) Maturazione degli spermatozoi
Gli spermatozoi che si sono formati nei testicoli entrano nella testa dell’epididimo, avanzano verso il corpo e alla fine giungono nella regione della coda, in cui vengono immagazzinati. Gli spermatozoi che entrano nella testa dell’epididimo sono incompleti – mancano della capacità di muoversi in avanti (motilità) e di fecondare un ovulo. Durante il loro transito nell’epididimo, gli spermatozoi subiscono processi di maturazione a loro indispensabili per acquisire queste funzioni. Il loro tempo di permanenza nell’epididimo può variare e arrivare fino a 13 giorni. inoltre l’epididimo serve a concentrare gli spermatozoi.
2) Eiaculazione
Durante l’eiaculazione, gli spermatozoi scorrono dalla porzione più bassa dell’epididimo (che ha la funzione di serbatoio d’immagazzinamento). Essi sono così stipati che non è possibile per loro nuotare, ma sono trasportati, grazie all’azione peristaltica di alcuni strati muscolari all’interno del dotto deferente, e si mischiano con il plasma seminale prodotto dalla prostata e dalle vescicole seminali prima dell’eiaculazione, formando lo sperma.
Patologie dell’epididimo
La patologia più diffusa dell’epididimo è la sua infiammazione che prende il nome di “epididimite” e viene spesso causata da batteri provenienti da uretra e/o prostata. Altre patologie che interessano direttamente od indirettamente l’epididimo sono la torsione testicolare, i tumori, le cisti epididimarie, l’idrocele ed il varicocele. Per approfondire, leggi anche:
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Idrocele in bambini e adulti: intervento chirurgico e cure naturali
- Varicocele: sintomi, operazione ed effetti sull’erezione
- L’autopalpazione del testicolo ti salva dal cancro testicolare
Tali patologie, specie se gravi e/o non trattate adeguatamente, possono portare anche ad infertilità, sterilità e rimozione chirurgica del testicolo.
Leggi anche:
- Scroto: dimensioni, anatomia e funzioni in sintesi
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Differenza tra idrocele e varicocele
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- Spermiogramma: come fare, astinenza, valori risultati e costo
- Astenospermia e spermatozoi deboli: cura e trattamento
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Smegma: i rischi dell’accumulo di sporco sul pene
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Micropene: quanto misura, complicazioni, c’è una cura?
- Testicolo ritenuto (criptorchidismo): terapia e complicazioni
- Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
- Composizione, caratteristiche e produzione dello sperma
- Il pene si accorcia o no con l’età? Come le misure cambiano negli anni
- La quantità di sperma diminuisce o no con l’età?
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Si può essere allergici allo sperma?
- Cosa contiene lo sperma?
- Quante calorie contiene lo sperma?
- Lo sperma ingoiato fa bene alla salute?
- Perché la pelle del pene è più scura rispetto al resto del corpo?
- Differenza tra sperma, liquido seminale, plasma seminale e spermatozoi
- Differenza tra oligospermia e azoospermia
- Differenza tra eiaculazione precoce e ritardata
- Differenza tra testicolo destro e sinistro
- Differenza tra testicolo e scroto
- Differenza tra spermatozoo e cellula uovo
- Perché il glande ha un colore diverso rispetto al resto del pene?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
