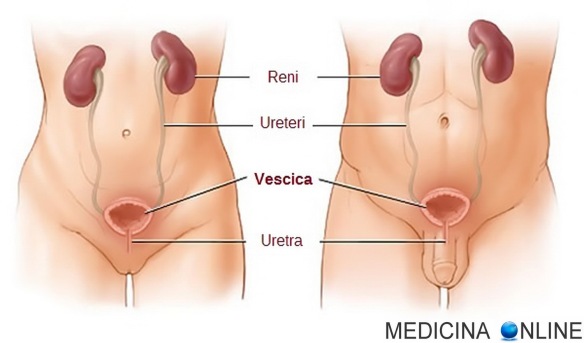
 I reni sono organi retroperitoneali situati nelle fosse retrolombari a lato della colonna vertebrale; sono alti circa 12 cm, larghi circa 6 cm, con uno spessore di 3 cm, lievemente obliqui verso il basso e verso l’esterno, da TH12 a L3; anatomicamente il rene sinistro si situa è in posizione poco più alta del destro. La clinica e l’esame obiettivo nefrologico sono relativamente scarni e poco utili in Medicina Intensiva, e generalmente vanno associati al contesto clinico, agli esami di laboratorio (soprattutto a livello urinario/plasmatico) ed agli esami di imaging; qui andremo ad elencare le diverse situazioni cliniche e manovre collegate.
I reni sono organi retroperitoneali situati nelle fosse retrolombari a lato della colonna vertebrale; sono alti circa 12 cm, larghi circa 6 cm, con uno spessore di 3 cm, lievemente obliqui verso il basso e verso l’esterno, da TH12 a L3; anatomicamente il rene sinistro si situa è in posizione poco più alta del destro. La clinica e l’esame obiettivo nefrologico sono relativamente scarni e poco utili in Medicina Intensiva, e generalmente vanno associati al contesto clinico, agli esami di laboratorio (soprattutto a livello urinario/plasmatico) ed agli esami di imaging; qui andremo ad elencare le diverse situazioni cliniche e manovre collegate.
ISPEZIONE DEI RENI
Le regioni lombo-renali si presentano lievemente concave dall’alto verso il basso e convesse dall’esterno verso l’interno; a seguito di patologie si hanno tumefazioni la cui grandezza ed estensione correla direttamente con il processo morboso in causa; tali tumefazioni occupano prima la regione lombare e laterale della cavità addominale, successivamente si sviluppano nelle regioni iliache ed anteriori verso l’ombelico, tipicamente da ascessi renali/pararenali, idronefrosi/pionefrosi, cisti renali e neoplasie. Se la patologia renale evolve in senso infiammatorio è frequente un arresto dei movimenti respiratori omolateralmente al lato della lesione (interessamento diaframmatico). Sono presente anche delle depressioni la cui grandezza/estensione correla direttamente con la situazione clinico-patologica in causa; solitamente da ectopia renale e spostamento renale (tipicamente ptosi renale).
Leggi anche:
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Apparato urinario: anatomia e fisiologia [SCHEMA]
- Differenza tra esame delle urine ed urinocoltura
PALPAZIONE DEI RENI
Mediante la palpazione è possibile valutare la dolorabilità renale, i caratteri delle tumefazioni e le ectopie renali. Esistono diverse tecniche di palpazione del rene, che si effettuano con due mani, di cui ne esistono quattro principali:
- Tecnica di Guyon: il paziente è supino, il medico si posiziona omolateralmente al rene da esaminare, applicando la mano omolaterale (destra per il rene destro) anteriormente, affondandola parallelamente all’asse maggiore del corpo; l’altra mano è posta posteriormente, in regione dorso-lombare. Il paziente respira profondamente; è possibile attuare la manovra del ballottamento, per valutare le dimensioni renali.
- Tecnica di Glenard: le mani sono poste come nel metodo di Guyon, ma la mano si trova controlateralmente al rene (mano sinistra per il rene destro) con il pollice che limita lo spostamento renale, che viene palpato fra una mano ed il pollice; preferibile su bambini e/o adulti longilinei.
- Tecnica di Israel: il paziente giace sul fianco opposto al rene da valutare, mentre il medico si posiziona alle spalle con le dita parallele le approfondì nell’addome per palpare il polo renale inferiore.
- Tecnica di Petit (o della palpazione crociata): il medico si trova dal lato opposto a quello del rene da esaminare, con l’avambraccio che viene introdotto sotto il dorso del paziente, fino a quando la mano non poggia sulla loggia lombare, l’altra mano è posta sull’addome, sotto l’arcata costale.
Per quello che concerne la dolorabilità renale bisogna ricordarsi che il rene normalmente è insensibile alla pressione e/o altre manovre direttamente esercitate su di lui, mentre in condizioni patologiche esistono punti che diventano dolenti alla pressione, come il punto vertebrale, il punto angolo-scapolare, il punto costo-vertebrale (che si localizza fra l’ultima costa ed il margine esterno della colonna), il punto costale e la famosa manovra di Giordano dove il medico con il margine ulnare della mano tira dei leggeri colpi sulla regione renale mentre il paziente giace seduto; si parte con colpi lievi aumentando di intensità (per abituare il paziente senza spaventarlo). E’ abitudine stendere la mano controlaterale a piatto sulla regione renale, così da distribuire ed attutire in parte il colpo. Viene definito positivo se si ha un dolore profondo quando il paziente viene toccato.
Per quello che concerne invece la dolorabilità ureterale, esso può essere evocato o accentuato mediante la compressione di alcuni punti che corrispondono in superficie al decorso profondo di queste strutture. Tali punti sono il punto ureterale superiore all’incrocio fra la linea transpilorica con la linea verticale paracentrale, il punto ureterale medio lungo la linea bisiliaca, 2 cm all’interno dell’incrocio con la linea paracentrale, il punto ureterale sovrapubico che si localizza sopra al tubercolo pubico ed il punto ureterale inferiore che si può individuare durante l’esplorazione rettale/vaginale.
Sempre durante la palpazione è è possibile valutare differenti caratteristiche renali per quello che concerne la presenza di una eventuale tumefazione renale; in particolare l’estensione e la forma che solitamente è a ovoide allungato e che può alterarsi con neoplasie o cisti, la consistenza che normalmente è duro-elastica, ma può divenire fluttuante (in caso di ascessi, cisti, idronefrosi), dura (soprattutto con la tubercolosi renale), lapidea (per carcinoma), ecc… La superficie renale solitamente é liscia, ma può essere bernoccoluta nel rene policistico, in caso di tubercolosi renale e/o per carcinomi; la mobilità espiratoria renale di solito è scarsa, soprattutto col rene sinistro perché il destro aderisce al fegato e presenta una maggiore mobilità col respiro; la spostabilità compare nel caso di ectopia (vedi oltre) mentre per quello che il ballottamento si riscontra in caso di tumefazioni renali: si percepisce meglio con la manovra di Guyon, con leggere scosse ritmiche, anche se esistono falsi positivi da masse spleniche, pancreatiche o coliche.
Le ectopie renali sono relativamente frequenti e si possono valutare tre distinte situazioni; la presenza di un rene ectopico viene definito come un rene situato in altri siti differenti dalla loggia renale, soprattutto nella cavità pelvica e/o nella fossa iliaca; spesso il rene è anche ipoplasico; la diagnosi differenziale con la ptosi renale si pone tramite angiografia, angioTC, angioRMN perché permette di vedere il differente peduncolo vascolare renale che in caso di ectopia si localizza in sede diversa rispetto alla classica emergenza dall’aorta. Il rene ptosico di contro è una ectopia acquisita e parziale, col rene che nelle forme gravi può essere completamente palpato; generalmente é secondario a fenomeni di dimagrimento importanti, con perdita del grasso della loggia renale e conseguente discesa dell’organo. Il rene mobile-migrante é definito come un rene liberamente spostabile nella cavità addominale, facilmente riportabile in sede normotopica.
Leggi anche:
- Differenza tra renella e calcoli renali
- Rene: anatomia, funzioni e patologie in sintesi
- Com’è fatto un rene? [SCHEMA]
- Differenza tra surrene e rene
PERCUSSIONE DEI RENI
La percussione renale viene eseguita a croce sulle regioni lombo-renali, mediante percussione piuttosto forte del dito flessore sul dito plessimetro; il suono ricercato è ottuso, distinguibile dal suono timpanico intestinale. Non differisce dal suono epatico/splenico. La percussione in sede ipogastrica può essere d’aiuto in caso di ritenzione urinaria, determinando la presenza/dimensioni di un globo vescicale di ampiezza variabile, tipicamente ottuso, a forma variabile, nel contesto di un suono timpanico variabile. Va in diagnosi differenziale con il disassamento vescicale (compressione estrinseca/chirurgica), un diverticolo vescicale severo e/o la presenza di malformazioni o fratture piccolo bacino.
AUSCULTAZIONE DEI RENI
A livello clinico esistono pochi segni utili nell’auscultazione renale; può essere utile in caso di stenosi dell’arteria renale(alla ricerca dell’eziologia dell’ipertensione nefro-vascolare), tramite auscultazione in regione paraombelicale di un soffio a genesi vascolare. Tipicamente generato da aterosclerosi, iperplasia fibromuscolare, aneurismi, ecc…
CLINICA NEFROLOGICA:
La scarsità di elementi clinici nella valutazione del rene viene compensato dalla presenza di una pletora di segni riguardanti le caratteristiche delle urine, dal volume urinario, alla qualità dell’urina, alla frequenza della minzione, ecc… come aiuto per poter avere degli elementi clinici di partenza su cui impostare una corretta diagnosi differenziale.
Leggi anche:
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Cistifellea: cos’è, a cosa serve e dove si trova
ALTERAZIONI QUANTITATIVE:
- Anuria: viene definita come un volume urinario giornaliero inferiore a 100 ml die oppure come l’arresto totale dell’escrezione urinaria.
- Oliguria: viene definita come un volume urinario giornaliero inferiore ai 400 ml die, generalmente dovuta a cause differenti classificabili in base alla sede anatomica del problema; si può parlare di forme prerenali (da ipotensione arteriosa severa, shock ipovolemico, shock cardiogeno primario/secondario, shock batteriemico, deplezione idrosalina, ipercalcemia grave, farmaci da vasocostrizione severa), forme renali (necrosi corticale acuta, necrosi tubulare acuta ischemica / tossica / da ipersensibilità, glomerulonefrite acuta, necrosi papillare o insufficienza renale cronica terminale) e forme postrenali (da uropatia ostruttiva/nefrolitiasi, neoplasie degli organi pelvici, irradiazioni, edema e fibrosi).
- Poliuria: viene definita come un volume urinario giornaliero superiore ai 2000 ml die, che si presenta in una serie di situazioni estremamente eterogenee; si va dall’incapacità del rene di conservare l’acqua ad un esagerato apporto idrico, ecc… oppure in base alla sede anatomica del danno. Si sono farmaci a carico del tubulo contorto prossimale che possono dare diuresi osmotica (mannitolo, glucosio, urea), esistono diuretici ad azione prossimale (acqua, soluzioni ipotoniche, acetazolamide), la presenza di diabete insipido nefrogenico e/o l’ipercalcemia (alterazione sistemi trasporto prossimale). Ci possono essere alterazioni nel sistema di concentrazione controcorrente come alterazione nella struttura (pielonefrite, uropatia ostruttiva, m. cistica), alterazione del Na-trasporter (diuretici dell’ansa), perdita dell’iperosmolarità (dieta ipoproteica) e/o alterazioni a carico del dotto collettore come nel caso di assenza di ADH (diabete insipido, eccesso acqua, eccesso alcol), refrattarietà dell’ADH (forme idiopatiche, ipokaliemiche, ipercalcemiche).
- Nicturia: in condizioni normali durante il giorno vengono eliminate quantità di urina nettamente maggiori rispetto alla notte; in diverse condizioni patologiche questo ritmo del flusso urinario può essere alterato, così che il volume delle urine notturno eguagli/superi quello diurno. Da edemi diffusi/anasarca (dovuto a scompenso cardiaco, cirrosi epatica, problematiche renali), insufficienza renale cronica dovuto ad una diuresi osmotica costante, diabete mellito scompensato, diabete insipido oppure ostruzione meccanica che si associa spesso a pollachiuria (come nel caso di un adenoma prostatico, neoplasie vescicali, ecc…).
- Pollacchiuria: viene definita come un aumento della frequenza minzionale (al di sopra dei 5-6 episodi giornalieri), secondario a diversi fattori fisiopatologici/psicologici come la pollacchiuria nervosa, che insorge spesso in pazienti ansiosi sottoposti a stimoli emozionali. Tipicamente è dovuta a endocrinopatie quali il diabete insipido (centrale/nefrogenico), il diabete mellito, la glomerulonefrite cronica, la pielonefrite cronica, l’ipertiroidismo, l’iperparatiroidismo, e diuretici, oppure da patologie irritative come in caso di cistite, prostatite, calcolosi urinaria, neoplasie vescicali/ureterali, pielite, gravidanza, vaginite, salpingite, diverticolite, appendicite, emorroidi, ecc…, oppure da patologie ostruttive sia di tipo meccanico per ostruzione al collo vescicale da ipertrofia prostatica benigna, prostatiti, stenosi uretrali, calcoli che di tipo neurogeno da poliomielite, tabe dorsale, sclerosi multipla, neuropatia diabetica, farmaci parasimpaticolitici.
Leggi anche:
- Manovra e segno di Giordano positivo o negativo: cos’è e cosa indica
- Prova di Guyon (prova dei tre bicchieri): cos’è e cosa indica
- Manovra di Guyon: come si effettua ed a cosa serve
- Manovra del ballottamento renale: cos’è, come si esegue ed a che serve
- Manovra di Glenard: come si effettua ed a cosa serve
- Manovra di Petit: come si effettua ed a cosa serve
ALTRE ALTERAZIONI CLINICHE:
- Stranguria: viene definito come tale il dolore che accompagna o segue la minzione (da uretriti, stenosi uretrali, calcolosi vescicale, cistite, malattia prostatica, ecc…); la sensazione dolorosa può essere avvertita al glande (nelle donne in corrispondenza del meato) o all’ipogastrio, a volte anche irradiato in regione perineale/anale. In caso di reflusso vescico-ureterale il dolore può irradiarsi verso le logge renali. Se si correla alla temporalità del flusso urinario, il dolore può essere iniziale (più tipicamente da adenoma prostatico o uretrite posteriore), finale (tipicamente da cistiti, neoplasie vescicali) oppure continuo (piuttosto aspecifico, da approfondire con le opportune diagnosi).
- Disuria: è definita come difficoltà della minzione con svuotamento vescicale; il paziente può lamentare una disuria iniziale (con difficoltà ad iniziare la minzione) o una disuria terminale (emissione di qualche goccia d’urina dopo l’apparente svuotamento completo). Spesso la condizione clinica si instaura così lentamente da essere per lungo tempo sottovalutata dal paziente. Il meccanismo fisiopatologico spesso è dovuto ad un difetto di canalizzazione dell’uretra, e/o da un difetto della contrattilità della muscolatura vescicale (detrusore) e/o dalla mancata apertura del collo vescicale. Tipicamente da traumi (sia uretrali che vescicali), malformazioni congenite/acquisite (come nel caso di fimosi, stenosi del meato e dell’uretra, diverticolite vescicale, prolasso uterino/vescicale), infiammazioni (uretrite, trigonite, prostatite, cistite, ileite regionale, colite ulcerosa), calcolosi (sia ureterale che vescicale), neoplasie (dall’ipertrofia prostatica al carcinoma prostatico, neoplasie vescicali, polipi del meato, fibroma uterino/vescicale, cisti ovariche, neoplasie intestinali, ecc…), patologie neurologiche (per poliomielite, neuropatia diabetica, neoplasie del midollo spinale, il tabe dorsale, la sclerosi multipla o aterosclerosi).
ALTERAZIONI NEL CONTROLLO URINARIO:
- Incontinenza urinaria: si definisce come perdita della normale capacità di posporre l’atto minzionale a proprio piacimento, espletandolo in condizioni igienico-sanitarie più opportune; tipicamente é legato ad uno squilibrio fra il tono del muscolo detrusore ed il tono dello sfintere uretrale esterno. Si parla di incontinenza vera quando si ha un’insufficienza dello sfintere (che può essere leso o paralizzato) e l’urina defluisce continuamente dopo il suo ingresso in vescica, oppure di incontinenza falsa quando si ha un’insufficienza del muscolo detrusore (che può essere sovradisteso o paralizzato) e l’urina trabocca nella vescica per poi traboccare dall’uretra. Tipicamente da patologie congenite (dell’uretra o della vescica), patologie vescicali (come nel caso di cistocele, cistiti, calcolosi vescicale, sclerosi cervicale), fistole (sia vescico-vaginali che uretro-vaginali), patologie neurologiche come da traumi midollari, arteriosclerosi cerebrale/demenza senile, sclerosi multipla, neuropatia diabetica, neurolue, siringomielia, encefaliti, neoplasie midollari o del lobo frontale, ecc…, farmaci quali atropina, tranquillanti, anestetici o la chirurgia (dopo prostatectomia o chirurgia sul collo vescicale).
- Enuresi: è definita come la mancanza di controllo della minzione (soprattutto notturno) nei bambini inferiori a 3 anni; solitamente il controllo della minzione avviene entro i primi due anni d’età e viene pertanto distinta dall’incontinenza urinaria. L’enuresi essenziale non ha un reale significato patologico, dato che entro 5-10 anni d’età cessa; più raramente la guarigione avviene durante la pubertà. Diventa patologico e particolarmente accentuato in caso di fimosi, balaniti, stenosi uretrali, vulviti, parassitosi intestinali, spina bifida occulta o insufficiente controllo corticale sulla minzione, condizioni che vanno controllate qualora il bambino non mostri un sufficiente controllo notturno della minzione.
- Ritenzione urinaria (iscuria): è definita come un graduale accumulo di urina nella vescica, con incapacità ad eliminarla; spesso da stenosi uretrale, ipetrofia prostatica benigna, sclerosi del collo vescicole o altre cause (tipicamente infezioni). Appare estremamente frequente nella popolazione anziana e può essere causa di disordini neurologici con agitazione fino al delirium.
- Iscuria paradossa: viene definita tale l’emissione spontanea dell’urina a gocce (con impossibilità di minzione volontaria), proveniente da una vescica iperdistesa che supera la tonicità degli sfinteri, senza però uno svuotamento vescicale.
ALTERAZIONI QUALITATIVE MACROSCOPICHE:
Viene definita ematuria la perdita di sangue visibile con le urine; si classifica in forme macroscopiche (se sono visibile ad occhio nudo, generalmente oltre 1 ml per litro di urina) e forme microscopiche (se tale segno è accertabile solo all’esame del sedimento urinario). In corso di ematuria macroscopica il colore delle urine varia a seconda della quantità di sangue presente (da rosa a rosso vivo), dalla permanenza nelle vie urinarie (generalmente assumono un colore brunastro se è di lunga permanenza, mentre sono più rosso vive se vengono eliminate rapidamente) e del pH urinario (per un pH acido il colore è marrone scuro, mentre per un pH alcalino il colore è piuttosto rosso vivo).
Un’eventuale ematuria dipende anche dall’associazione di farmaci (come la fenitoina, la rifampicina, la fenacetina, ecc…) e/o alimenti (soprattutto le barbabietole); tale condizione si pone in diagnostica differenziale con le urine iperpigmentate da sali biliari, porfirie o urati, ma anche per emoglobinuria (dal punto di vista clinico si ha una maggior limpidezza ed una tonalità piuttosto laccata), anche se la diagnosi di certezza si ottiene sono con l’analisi del sedimento urinario. Prima dello sviluppo delle moderne tecniche diagnostiche, per un primo studio sulla sede di sanguinamenti si utilizzava la prova dei tre bicchieri: si invita il paziente ad urinare senza interrompere il getto, in tre calici e si valuta l’aspetto dell’urina nei tre diversi contenitori. In caso di ematuria totale si ha un’ematuria riconoscibile con eguale intensità nei tre calici, probabilmente con un danno di tipo renale, mentre in caso di ematuria terminale l’ematuria appare più intensa nell’ultimo calice, probabilmente da danno vescicale e/o dall’uretra posteriore; in caso di ematuria iniziale, dove l’ematuria è più intensa nel primo calice, l’origine spesso è uretrale.
ALTERAZIONI QUALITATIVE MICROSCOPICHE:
- Proteinuria: è definita come eliminazione di proteine attraverso il rene, per un processo fisiologico o patologico; può essere sia una proteinuria glomerulare (selettiva/non selettiva) che tubulare. Nella forma glomerulare si ha una maggiore permeabilità alle proteine; in questi casi la permeabilità alle piccole molecole non si modifica, mentre aumenta la permeabilità alle molecole più grosse (come l’albumina) aumentando pertanto il carico riassorbito, ma molte proteine a maggior peso molecolare compaiono nelle urine. Si parla di forme selettive se il peso molecolare di filtrazione è fra 60-100 kDa (come l’albumina e la transferrina), tipicamente da sindromi nefrosiche minime, oppure si parla di forme non selettive quando il peso molecolare di filtrazione è di qualsiasi dimensione (tipicamente dalle glomerulopatie in fase avanzata) con poca risposta alla terapia farmacologica. Nella forma tubulare si ha una filtrazione proteica normale, mentre il danno é situato a livello del tubulo contorto prossimale, con molecole di basso peso molecolare (generalmente filtrate dal glomerulo) che non vengono più riassorbite dal tubulo. Può essere dovuto a situazioni non patologiche (albuminuria ortostatica, stress emotivo, da sforzo, termogenica, infezioni febbrili, ecc…) o da condizioni patologiche (mieloma, sindrome nefrosica, pielonefrite, ecc…).
- Piuria: viene definita come la presenza di pus visibile ad occhio nudo nelle urine (la leucocituria è la presenza di leucociti nelle urine visibile solo col microscopio). L’escrezione urinaria di leucociti è normale sotto ai 200.000 globuli bianchi/ora. Valori elevati sono indice di infezioni delle vie urinarie e quindi indicano la presenza di uretrite, prostatite, cistite o cistopielite, pielonefrite, o tubercolosi renale o delle vie urinarie (con “piuria acida” e non alcalina).
- Emoglobinuria: é definita come la presenza di emoglobina libera nelle urine; è espressione del consumo dell’aptoglobina a livello plasmatico (che solitamente capta l’eventuale Hb libera nel sangue). Può essere manifestata in maniera occasionale come per alcune anemie emolitiche durante una crisi emolitica rapida ed intensa (come per le talassemie, emoglobinopatie, sferocitosi, la PTT, fauvismo, forme autoimmuni, da ustioni/parassiti, ecc…), incidenti emolitici trasfusionali oppure nel caso di malaria (black-water fever). Può anche manifestarsi costantemente nelle sindromi emoglobinuriche come nel caso di emoglobinuria parossistica notturna (soprattutto la notte, a giorni variabili), emoglobinuria parossistica a frigore che può essere acuta (non luetica) o cronica (da lue acquisita terziaria o congenita), con emolisine difasica di Donald-Landsteiner oppure l’emoglobinuria da marcia dopo sforzi protratti in stazione eretta (da degradazione enzimatica di lipidi stremali con accelerazione dell’emolisi spontanea).
- Mioglobinuria: è definita come la presenza di mioglobina nelle urine (sopra ai 15-20 mg/100 ml) e tipicamente è secondaria ad una rapida distruzione delle cellule muscolari. Può essere dovuta a forme di mioglobinuria parossistica idiopatica con crisi mioglobinuriche scatenate da esercizi fisici intensi, con dolori muscolari (raramente a paralisi); urine scure ma limpide. Sono positive con la tolidina (colore blu-verde a seconda della quantità di pigmento), falsi positivi con l’Hb (cmq color rosa); dal morbo di Haff: tipico nella regione baltica, post ingestione di pesci contenenti tossine miolitiche immesse dai fiumi; diffusione mini-epidemica; da crush-syndrome: sindrome da schiacciamento che provoca un danno renale da ipossia acuta (shock, ischemia renale) o da ostruzione tubulare prodotta da cilindri di mioglobina precipitati nel lume del nefrone o forme di glicogenosi tipo V: da deficit di fosforilasi muscolare; si ha mioglobinuria transitoria, astenia spiccata, crampi, mialgie post-sforzo.
- Rabdomiolisi: sono una condizione patologica conseguente al rapido passaggio in circolo dei costituenti enzimatici, metabolici ed elettrolitici del muscolo striato, liberato dalla necrosi di tale tessuto (vedi il capitolo specifico, Capitolo 5.3). Gli enzimi CK possono aumentare molto (fino a 50.000-100.000 unità), anche se le MB-CK sono contenute all’1-2% (si pongono in diagnosi differenziale con l’infarto miocardico acuto). La rabdomiolisi comporta la presenza di mioglobinuria (condizionante urine color Coca-Cola), un danno tubulare ed una conseguente insufficienza renale acuta, associate a mialgie. Sulle cause specifiche si veda il capitolo appositamente dedicato (Capitolo 5.3); da esercizio fisico intenso (con crisi convulsive, e/o tetania), crush-syndrome o ustioni, ipertermia maligna/da neurolettici, ischemia intestinale (per vasocostrizione o embolie), dismetabolismi (ipokaliemia, chetoacidosi, diabete mellito), tossicosi (da eroina, cocaina, amfetamine, alcolismo), infezioni batteriche, farmaci (statine associate a ciclosporina, eritromicina, fibrati, niacina, ecc…).
- Porfirinuria: è definita come la presenza di profirine nelle urine, con un colorito bruno-scuro nelle urine; dovuto a forme di porfiria congenita (eritropoietica): eccessiva deposizione di porfirine nei tessuti, con fotosensibilizzazione, eritrodonzia (fluorescenza rossa dei denti alla luce di Wood), con uroporfirina I e coproporfirina I nelle urine (color “rosso lavatura di carne”), oppure da forme di porfiria epatica da eccessiva produzione di porfirina nel fegato; forma acuta intermittente (crisi periodiche di coliche addominali, peggiorate con barbiturici, crisi nevrotiche/psicotiche, ecc…), forma cutanea tarda (lesioni cutanee con molta fotosensibilità, fegato cirrotico, steatonecrosi) e forme miste.
Altri articoli che potrebbero interessarti:
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- La zona del dolore addominale indica la patologia corrispondente
- Differenza tra sintomo e segno con esempi
- Esame obiettivo generale: come farlo, importanza ed esempi
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Si può vivere senza cistifellea?
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Segno della fovea in medicina: cos’è e cosa indica
- Differenza tra pube e inguine
- Appendicite acuta e cronica: cause, sintomi e terapie
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Dove finisce il torace ed inizia l’addome?
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra osso sacro e coccige
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
