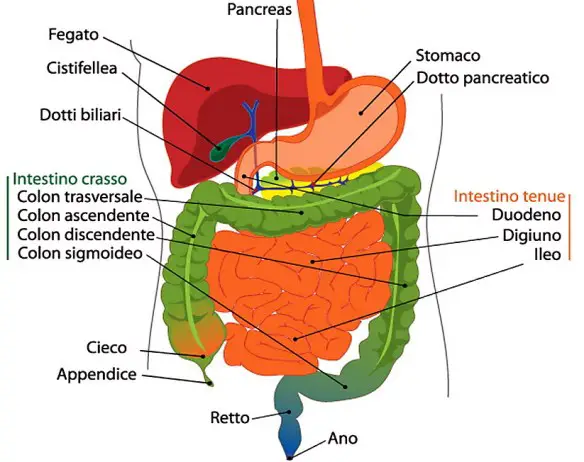
 Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”, in inglese “appendix“) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“).
Con il termine “appendicite” (in inglese “appendicitis) ci si riferisce in campo medico all’infiammazione – acuta o cronica – dell’appendice vermiforme (anche chiamata appendice cecale o solo “appendice”, in inglese “appendix“) cioè quella formazione tubulare facente parte dell’intestino crasso (più precisamente il suo segmento prossimale, chiamato “cieco“).
Diffusione
L’appendicite è una delle cause, in tutto il mondo, più comuni e significativi di un forte e improvviso dolore addominale. Attualmente si verificano nel mondo circa 16 milioni di casi all’anno, che provocano circa 70.000 decessi.
Leggi anche: Appendice vermiforme: posizione, anatomia e funzione originaria
Cause e fattori di rischio
L’appendicite è causata da un’ostruzione della cavità dell’appendice che può essere dovuta a coproliti, a infiammazioni di origine virale a carico del tessuto linfoide, a parassiti, calcoli biliari, neoplasie o altre cause. L’appendicite è causata più frequentemente da una calcificazione del feci. Anche del tessuto linfoide infiammato da una infezione virale, dei parassiti, dei calcoli biliari o delle neoplasie possono causare l’ostruzione in un numero elevato di casi. L’ostruzione porta ad un aumento della pressione nell’appendice, ad una diminuzione del flusso di sangue ai tessuti della stessa e ad una proliferazione batterica all’interno che è la causa diretta dell’infiammazione. La combinazione tra l’infiammazione, la riduzione del flusso sanguigno all’appendice e la sua distensione provoca la lesioni dei tessuti e la loro necrosi (morte). Se questo processo non viene trattato, l’appendice può scoppiare rilasciando batteri nella cavità addominale, con conseguente grave dolore addominale e verificarsi delle complicanze.
Leggi anche: Differenza tra appendicite e colite: sintomi comuni e diversi
Sintomi e segni
I sintomi più comuni includono:
- dolore addominale al quadrante inferiore destro,
- nausea,
- vomito,
- anoressia (diminuzione dell’appetito).
La febbre di solito non è molto elevata con valori intorno ai 38 °C. Può essere presente sia diarrea sia stipsi. Tuttavia, circa il 40% dei casi non presenta questi sintomi tipici. Il dolore è in genere localizzato in sede epigastrica o mesogastrica che successivamente si localizza alla fossa iliaca destra, ma alcune volte il dolore è localizzato in sedi anche molto distanti e può simulare una colica biliare o renale destra (appendice retrocecale ascendente) o una patologia vescicale o ginecologica (appendice pelvica). Gravi complicazioni che possono accadere nel caso che si rompa l’appendice sono la peritonite e la sepsi.
Diagnosi
La diagnosi di appendicite è in gran parte basata sui segni e sintomi del paziente: in molti casi una accurata anmnesi ed un preciso esame obiettivo, bastano al medico per orientarsi verso la diagnosi di infiammazione dell’appendice. Tipicamente riscontra nel paziente un dolore vago in sede epigastrica successivamente localizzato in sede ileo-cecale e accompagnato da anoressia, nausea e vomito depone per un attacco acuto. Esami di laboratorio e tecniche di imaging possono essere utili per confermare la diagnosi, tuttavia in questa sede mi premne sottolineare quanto sia importante la semeiotica nella rapida diagnosi di appendicite. La ricerca della dolorabilità in alcuni punti specifici o la positività di determinate manovre può fornire indicazioni importanti. A tal proposito ricordiamo alcune manovre utili nella diagnosi:
- Manovra di Blumberg. Questa manovra consiste nel poggiare delicatamente le dita della mano sulla parete addominale del paziente affondandola gradualmente (prima fase) e sollevandola poi di colpo (seconda fase). Si dice positiva se il dolore che il paziente avverte durante la prima fase della manovra è modesto, nella seconda fase aumenta di intensità diventando violento.
- Manovra di Rovsing. Con le dita e il palmo della mano si esercita una pressione sull’addome a livello della fossa iliaca sinistra. Quindi la mano viene spostata progressivamente verso l’alto a comprimere il colon discendente. Se la manovra evoca dolore nella fossa iliaca destra si dice positiva ed è un segno, incostante, di appendicite acuta.
- Manovra dello psoas. Il paziente giace in decubito sinistro (o, alternativamente, prono), e si va ad iperestendere la coscia sull’anca, a ginocchio rigido, mettendo in tensione lo psoas (la cui normale funzione interviene nella flessione della coscia). Questa manovra causa dolore se c’è appendicite, e in particolare è indice della localizzazione retrocecale dell’appendice.
- Punto di McBurney. La pressione in corrispondenza del punto di McBurney è dolorosa in caso di appendicite acuta.
Per approfondire:
- Esame obiettivo generale: come farlo, importanza ed esempi
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Punto di McBurney e segno positivo nell’appendicite
- Segno di Blumberg positivo o negativo: cos’è e cosa indica
- Manovra e segno dello psoas positivo o negativo: cos’è e cosa indica
- Punto di Morris, Munro, Lanz, Clado, Jalaguier e gli altri punti indicanti appendicite
- Manovra e segno di Rovsing positivo o negativo: cos’è e cosa indica
Esami di laboratorio
Nell’appendicite si verifica l’alterazione contemporanea di alcuni parametri di laboratorio. In particolare deve essere presente una leucocitosi neutrofila significativa. L’entità dei valori che possono andare da 10-19.000 comunque non rispecchia sempre la gravità del quadro clinico, mentre valori > 20.000 possono essere indicativi di una peritonite conseguenza della perforazione dell’organo.
Diagnostica per immagini
I due test di imaging più comuni per confermare una appendicite, sono l’ecografia addominale e la tomografia computerizzata (TC). Utile anche la radiografia diretta dell’addome o la risonanza magnetica. La TC ha dimostrato di essere più precisa dell’ecogradia nel rilevare l’appendicite acuta, tuttavia, può essere preferita come primo test di imaging nei bambini e nelle donne in gravidanza in quanto non comporta i rischi connessi con l’esposizione alle radiazioni ionizzanti come nel caso della TC. Sono in genere escluse le tecniche endoscopiche e radiografiche con mezzo di contrasto per il rischio di perforazione dell’appendice infiammata (ma anche del cieco).
Diagnosi differenziale
La diagnosi differenziale assume un ruolo fondamentale nei casi sospetti di appendicite. Delle appendiciti acute che vanno all’intervento chirurgico soltanto nel 50% circa dei casi si ha un riscontro obiettivo intra-operatorio e la conferma istologica. Negli altri casi il chirurgo trova una appendice bianca (priva cioè di segni di flogosi) e soltanto in una minima parte, calcolata intorno al 10-20%, può risalire alla patologia che ha scatenato il quadro di tipo appendicolare
Rischi
Gravi complicazioni che possono verificarsi in caso di rottura dell’appendice e fuoriuscita di batteri nell’addome, sono la peritonite e la sepsi. Per approfondire, leggi anche:
Cure
Il trattamento tipico per l’appendicite acuta è la rimozione chirurgica della appendice, che può essere eseguita tramite un’incisione aperta nell’addome (laparotomia) o in laparoscopia (meno invasiva, con tempi chirurgici più lunghi ma tempi di recupero post-intervento più brevi). La chirurgia riduce il rischio degli effetti collaterali correlati con la rottura dell’appendice. Gli antibiotici possono essere altrettanto efficaci in alcuni casi di appendicite non rotta. Per approfondire: Appendicectomia durata, tecnica, rischi, postoperatorio, convalescenza
Leggi anche:
- La zona del dolore addominale indica la patologia corrispondente
- Feci dalla bocca: il vomito fecaloide
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenze tra ileostomia, colostomia e urostomia
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi e tumore
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Differenza tra intestino tenue e crasso
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cause di pancia gonfia: alimentazione ed emozioni
- Perché viene la diarrea? Quando diventa pericolosa? Cura farmacologica e rimedi casalinghi
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Differenza tra laringe, faringe e trachea
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Esofago: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Qual è la differenza tra risonanza magnetica aperta e chiusa?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
