 E’ una domanda che mi sono sentito più volte fare dai pazienti. Cerchiamo oggi di rispondere. Partiamo da un dato oggettivo: la fisiologia del dolore è un sistema molto più articolato di quanto l’esperienza soggettiva del paziente lasci intuire. Chi percepisce un dolore localizzato tende a considerare quella sede come origine reale dell’insulto, ma un dolore può essere riferito in un dato punto del corpo, anche se la patologia può essere altrove. La neurofisiologia moderna dimostra che la relazione tra stimolo nocicettivo e sede percepita non è affatto lineare. I nervi periferici conducono segnali che convergono su neuroni spinali dotati di campi recettivi sovrapposti; di conseguenza gli afferenti provenienti da strutture anche lontane possono terminare sullo stesso secondo neurone. Il sistema nervoso centrale opera una decodifica basata su mappe corticali apprese nel tempo. Quando riceve un input ambiguo da neuroni che raccolgono informazioni da aree diverse, il cervello utilizza le rappresentazioni più “frequenti” e immediatamente significative per localizzare il dolore, creando la percezione che un’articolazione o un muscolo siano dolenti, anche se lo stimolo in arrivo ha un’origine anatomica distante.
E’ una domanda che mi sono sentito più volte fare dai pazienti. Cerchiamo oggi di rispondere. Partiamo da un dato oggettivo: la fisiologia del dolore è un sistema molto più articolato di quanto l’esperienza soggettiva del paziente lasci intuire. Chi percepisce un dolore localizzato tende a considerare quella sede come origine reale dell’insulto, ma un dolore può essere riferito in un dato punto del corpo, anche se la patologia può essere altrove. La neurofisiologia moderna dimostra che la relazione tra stimolo nocicettivo e sede percepita non è affatto lineare. I nervi periferici conducono segnali che convergono su neuroni spinali dotati di campi recettivi sovrapposti; di conseguenza gli afferenti provenienti da strutture anche lontane possono terminare sullo stesso secondo neurone. Il sistema nervoso centrale opera una decodifica basata su mappe corticali apprese nel tempo. Quando riceve un input ambiguo da neuroni che raccolgono informazioni da aree diverse, il cervello utilizza le rappresentazioni più “frequenti” e immediatamente significative per localizzare il dolore, creando la percezione che un’articolazione o un muscolo siano dolenti, anche se lo stimolo in arrivo ha un’origine anatomica distante.
Questo accade nei classici dolori riferiti viscerali, come nel caso dell’infarto che irradia al braccio sinistro, ma è altrettanto presente in ambito muscolo-scheletrico. Un’irritazione radicolare lieve a livello cervicale può generare dolore sulla spalla anche in assenza di una vera patologia della cuffia. Un trigger miofasciale in un muscolo profondo del bacino può produrre una sciatica non radicolare. Un sovraccarico nella muscolatura masticatoria – magari dipendente da un apparentemente semplice caso di dente scheggiato che determina una malocclusione – può essere percepito come cefalea pulsante temporale. Per comprendere questo fenomeno bisogna considerare che il cervello non riceve una “mappa anatomica” in tempo reale; riceve impulsi elettrici che devono essere da lui interpretati. L’interpretazione si basa sulla storia evolutiva del sistema nervoso e sulla rappresentazione corticale, che privilegia aree come mani, viso, spalla, polpaccio, molto più rappresentate rispetto alle strutture profonde e poco “disturbate” nella vita quotidiana, da qui il “cortocircuito” di dolori riferiti in zone anatomicamente a volte anche molto distanti dalla sede reale del problema.
La medicina del dolore considera questi fenomeni parte integrante della fisiopatologia. Un dolore ben localizzato non significa necessariamente una lesione in loco. Una struttura danneggiata può non fare male. Una struttura sana può far male a causa di input alterati provenienti da distretti adiacenti o da catene muscolari che funzionano in compenso. La diagnosi moderna richiede quindi un approccio che integri neurofisiologia, semeiotica e valutazione funzionale, superando la semplice attribuzione “dolore = sede della patologia”, ancora profondamente radicata nell’immaginario del paziente.
Leggi anche: Otalgia (dolore irradiato all’orecchio): cause, rimedi, cura, farmaci
Le catene miofasciali come sistema tensivo globale e la loro influenza sulla percezione del dolore
La fascia e i muscoli non lavorano come unità isolate. Sono parte di un’unica rete tensiva che distribuisce forze, rigidità e adattamenti posturali lungo il corpo. Ogni variazione di tono, densità o elasticità in un punto della catena può produrre effetti a distanza. Le moderne tecniche di imaging e di dissezione continuativa dimostrano che la fascia è un continuum strutturale che avvolge e collega tutti gli elementi muscolari, prosegue nei setti intermuscolari, si inserisce nelle regioni tendinee e si porta fino ai periosti. La fascia è anche un importante organo sensoriale, ricco di terminazioni meccanocettive, capace di modificare l’output motorio attraverso riflessi spinali e modulazione tonica.
Quando un segmento corporeo aumenta la propria rigidità, gli altri segmenti devono adattarsi per mantenere la funzionalità del movimento. Se l’anca è rigida, la colonna lombare incrementa il suo movimento per compensare, esponendosi a sovraccarico. Se la rotazione toracica è ridotta, la scapola modifica la sua cinematica e la spalla può assumere un pattern motorio disfunzionale, con dolore percepito nella regione anteriore. Se il piede collassa o supina in modo eccessivo, la catena posteriore aumenta la trazione sul polpaccio e sul bicipite femorale, generando sintomi apparentemente distanti dalla causa primaria.
Il paziente interpreta questi fenomeni come dolori localizzati, senza leggere il contesto biomeccanico completo, il medico invece deve ragionare in termini di catene funzionali, identificando gli elementi che alterano il carico, valutando pattern di movimento, asimmetrie, rigidità segmentarie e modalità con cui il corpo distribuisce le forze. La fascia reagisce con adattamenti che possono rendere il dolore non intuitivo. Una tensione diaframmatica può essere percepita come dolore sternale o toracico anteriore. Un’alterazione del complesso scapolo-omerale può dare dolore al gomito. La catena posteriore può generare sintomi nel tallone o nell’avampiede anche in assenza di una patologia locale. La comprensione di queste dinamiche permette al medico di uscire dal vincolo del trattamento “locale”, indirizzando interventi che normalizzano tensioni, ripristinano mobilità e riducono il carico alterato sugli elementi periferici.
Leggi anche: Artrosi cervicale (dolore al collo): sintomi, farmaci, esercizi, rimedi
Il ruolo della colonna vertebrale, delle radici nervose e della neuromeccanica nella genesi del dolore distante
La colonna vertebrale rappresenta il principale centro di distribuzione delle informazioni sensoriali e motorie del corpo. La sua organizzazione segmentaria determina aree precise di innervazione che comprendono muscoli, cute e articolazioni. Un’irritazione radicolare, anche lieve, può alterare la trasmissione sensoriale e determinare sintomi a distanza. La radice nervosa è un tessuto sensibile alle variazioni di pressione, alla congestione venosa, all’infiammazione periradicolare e alle alterazioni della guaina mielinica. Non è necessario un conflitto discale evidente per avere sintomi riferiti lungo l’arto. Piccole irritazioni possono creare iperalgesia diffusa, sensazioni di trascinamento, dolori intermittenti e percezioni di fatica muscolare che non dipendono da una lesione locale.
Nei distretti superiori, C5–C6 è un esempio classico: un’irritazione minima può proiettare dolore nella regione laterale del braccio, sul deltoide o sulla spalla anteriore, imitando una tendinopatia della cuffia. Nei distretti inferiori, un piriforme contratto o un gluteo medio rigido possono irritare il nervo sciatico in modo non compressivo, generando una sciatica apparente che induce il paziente a pensare di avere un’ernia. La neuromeccanica dimostra che i nervi si muovono durante il movimento, scivolano, si allungano e si accorciano in risposta alla cinetica delle articolazioni. Un difetto di mobilità in un segmento può impedire al nervo di muoversi correttamente, creando un disturbo sensoriale e percettivo nelle zone più distali.
Questo quadro diventa ancora più complesso quando si considerano i meccanismi centrali di modulazione. La sensibilizzazione periferica e centrale può amplificare stimoli apparentemente innocui, rendendo il dolore più diffuso e meno coerente dal punto di vista anatomico. Un paziente può percepire dolore interscapolare senza alcuna patologia locale; il problema può essere una ridotta estensione toracica o una tensione anteriore del pettorale che altera la cinematica scapolare. La colonna è il centro interpretativo delle vie periferiche e, quando la sua fisiologia è alterata, i segnali inviati al cervello diventano meno affidabili. La diagnosi richiede quindi una comprensione dettagliata della neuroanatomia, dei pattern di irradiazione, dei movimenti che provocano o alleviano i sintomi e dell’interazione tra radici, fascia e muscoli.
Leggi anche: Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
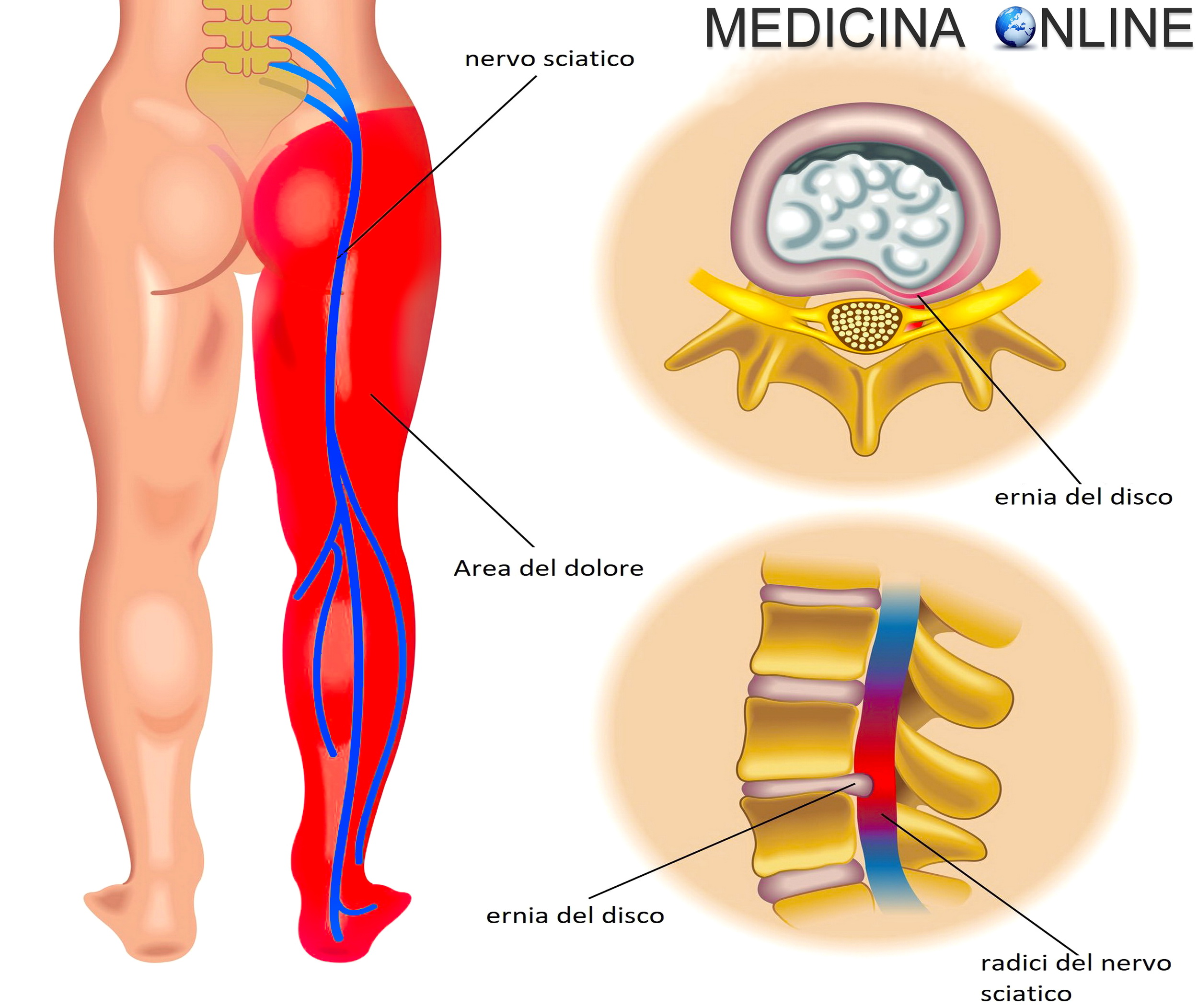
Dolore alla gamba causato da problemi lombari: il ruolo del nervo sciatico
Il dolore che parte dalla schiena e si irradia lungo la gamba è uno dei sintomi più comuni e, al contempo, più fraintesi in medicina muscoloscheletrica. Spesso il paziente crede che il dolore sia originato direttamente dal ginocchio, dalla coscia o dal piede, e si concentra su quella zona cercando sollievo tramite terapie locali. La realtà è diversa: in molti casi il sintomo percepito alla gamba è causato da un disturbo lombare che coinvolge il nervo sciatico (anche chiamato “ischiatico”), la struttura più lunga del nostro sistema nervoso periferico. Il nervo sciatico nasce dalle radici lombosacrali, precisamente da L4 a S3, e scende lungo gluteo, coscia, polpaccio fino al piede. Ogni irritazione o compressione di queste radici può generare dolore lungo il percorso del nervo, senza che ci siano alterazioni anatomiche evidenti nella gamba stessa.
Il fenomeno prende il nome di “radicolopatia lombare”, e può avere cause diverse: ernia del disco, protrusione, degenerazione delle faccette articolari, artrosi lombare o contrattura muscolare delle paravertebrali. Il dolore che ne deriva non è solo percepito come fastidio: spesso è descritto come bruciore, fitte improvvise, formicolio o intorpidimento, e segue il tracciato specifico della radice nervosa compromessa. La caratteristica del dolore radicolare è che il punto dolente percepito raramente corrisponde alla zona della lesione originale; il paziente sente dolore lungo tutta la gamba o in segmenti specifici, ad esempio la parte posteriore della coscia, il polpaccio o la pianta del piede.
Un aspetto fondamentale è comprendere la differenza tra dolore radicolare e dolore muscolare o articolare locale. Nel primo caso, il dolore compare spesso in concomitanza con movimenti della colonna lombare o della testa del femore che aumentano la pressione sulle radici nervose. Movimenti come la flessione, l’estensione o la torsione del tronco possono peggiorare il sintomo, mentre la gamba stessa, se immobilizzata, può risultare solo parzialmente dolorosa. Questo spiega perché terapie mirate esclusivamente alla gamba spesso falliscono: la radice nervosa lombare continua a inviare segnali dolorosi al cervello, mascherandosi come dolore periferico.
La valutazione clinica corretta richiede un esame dettagliato della colonna lombare, dei riflessi osteotendinei, della forza muscolare e della sensibilità lungo il percorso dello sciatico. La prova di sollevamento della gamba tesa, la palpazione dei muscoli paravertebrali e l’osservazione dei compensi posturali sono strumenti fondamentali per distinguere una radicolopatia da altre cause di dolore alla gamba. La diagnosi precoce è cruciale non solo per alleviare il sintomo, ma anche per prevenire peggioramenti e ridurre il rischio di cronicizzazione.
Leggi anche: Sciatica: quanto dura, come dormire, come farla passare
L’interpretazione clinica del dolore non localizzato come parte della diagnosi funzionale moderna
Il dolore proiettato lontano dalla sua sede di origine sede rappresenta un’opportunità diagnostica, non un ostacolo: un bravo medico DEVE conoscere i pattern di irradiazione e DEVE saper riconoscere rapidamente l’eventualità che un sintomo dolorifico non sia coerente con una patologia locale. Questo orienta il ragionamento clinico verso l’origine primaria: un dolore pettorale in un giovane sportivo con torace rigido è più spesso legato alla mobilità costale o sternale che al muscolo pettorale stesso; una cefalea temporale in un paziente bruxista deriva con alta probabilità dalla muscolatura masticatoria; un dolore al tallone in un soggetto sedentario è più frequentemente un problema di catena posteriore che una fascite plantare isolata; un gomito dolente può essere il risultato di una spalla instabile che modifica il reclutamento dell’avambraccio.
La comunicazione con il paziente è fondamentale, perché la percezione di incongruenza crea ansia. Quando il paziente capisce che il sistema nervoso è progettato per trasmettere informazioni attraverso circuiti complessi, accetta con maggiore fiducia trattamenti che non si concentrano esclusivamente sulla zona dolente. La spiegazione deve essere semplice ma fondata: il dolore può ingannare, ma il medico interpreta i segnali con una logica fisiologica. Questa narrazione clinica aumenta la compliance, evita richieste inutili di esami diagnostici, riduce il tempo di cronicizzazione del dolore e migliora l’efficacia del percorso terapeutico.
Il valore clinico reale consiste nel collegare la percezione del paziente con la fisiologia sottostante. Un dolore può essere interpretato come un messaggio che indica un problema a monte, non a valle. L’obiettivo è restituire al paziente una comprensione coerente del proprio corpo, spiegando come il movimento, la postura, la tensione muscolare, la mobilità segmentaria e la sensibilità nervosa siano interdipendenti.
Leggi anche: La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
Verso una clinica moderna che integra struttura, funzione, percezione del dolore e adattamento corporeo
La medicina moderna del dolore richiede un approccio che unisca anatomia, biomeccanica, neurofisiologia e scienze del movimento. La diagnosi non può limitarsi all’osservazione della sede del dolore; deve considerare l’intero sistema che contribuisce a generare il segnale. L’esame clinico deve includere la valutazione del rachide, del bacino, delle catene muscolari, dei pattern di movimento e della relazione tra mobilità e controllo motorio. La fascia deve essere interpretata come un organo sensoriale, non come un semplice involucro. I nervi devono essere valutati non solo per la loro integrità, ma anche per la loro capacità di scorrere e adattarsi durante il movimento.
La percezione del dolore è una sintesi complessa tra input periferici e interpretazione centrale. Quando si comprende questo modello, si supera la visione semplicistica “c’è dolore → c’è lesione”. Il dolore può essere un segnale di sovraccarico, un indicatore di disfunzione, una conseguenza della mancanza di mobilità, un effetto della sensibilizzazione nervosa o un’espressione della biomeccanica alterata. La clinica moderna deve offrire percorsi basati sulla funzione: recupero della mobilità, normalizzazione delle tensioni miofasciali, miglioramento del controllo motorio, rieducazione del movimento, riduzione degli squilibri tensivi e correzione degli automatismi che alimentano recidive e compensi.
Integrare questa visione significa costruire una medicina più precisa, più efficace e più vicina alla fisiologia reale. Il paziente non riceve solo una diagnosi, ma una spiegazione coerente del proprio sintomo. Il trattamento non è soltanto un intervento locale, ma un percorso che mira a ristabilire equilibrio in tutto il sistema corporeo. Questo approccio migliora l’outcome, riduce la cronicizzazione e rende il paziente parte attiva del processo. Il risultato è una clinica in cui la scienza del dolore incontra la logica funzionale del corpo umano, offrendo un modello diagnostico e terapeutico che rispecchia la complessità e la coerenza del sistema che abbiamo di fronte.
Per approfondire:
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra dolore somatico, viscerale, superficiale e profondo
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra malattia acuta e cronica con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
Leggi anche:
- Dolore nel lato sinistro e destro del corpo: a cosa corrisponde?
- Uomini e donne hanno approcci diversi al dolore: chi soffre di più?
- Dolore: esistono esami specifici per rilevarlo?
- Differenza tra sintomo e segno con esempi
- Quali sono i dolori più diffusi?
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Spondilosi cervicale: cause, sintomi, cure, esercizi, invalidità
- Spondilosi lombare: cause, sintomi, terapie, esercizi, invalidità
- Differenza tra sciatalgia e finta sciatalgia
- Ernia del disco e mal di schiena: sintomi, diagnosi e cura
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- I raggi infrarossi nella medicina riabilitativa: diminuiscono il dolore e rilassano la muscolatura
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
