 Con “spondilosi” (anche chiamata “stenosi del canale spinale” o “osteoartrosi della colonna vertebrale”, in inglese “spondylosis”) in medicina si indica un disturbo cronico caratterizzato da spostamento delle vertebre determinato principalmente dalla progressiva usura delle articolazioni che uniscono le vertebre, con restringimento del canale spinale e/o dei forami da cui escono le radici nervose e conseguente danno al midollo e/o ai nervi spinali.
Con “spondilosi” (anche chiamata “stenosi del canale spinale” o “osteoartrosi della colonna vertebrale”, in inglese “spondylosis”) in medicina si indica un disturbo cronico caratterizzato da spostamento delle vertebre determinato principalmente dalla progressiva usura delle articolazioni che uniscono le vertebre, con restringimento del canale spinale e/o dei forami da cui escono le radici nervose e conseguente danno al midollo e/o ai nervi spinali.
In base alla zona interessata, la spondilosi può essere di vari tipi:
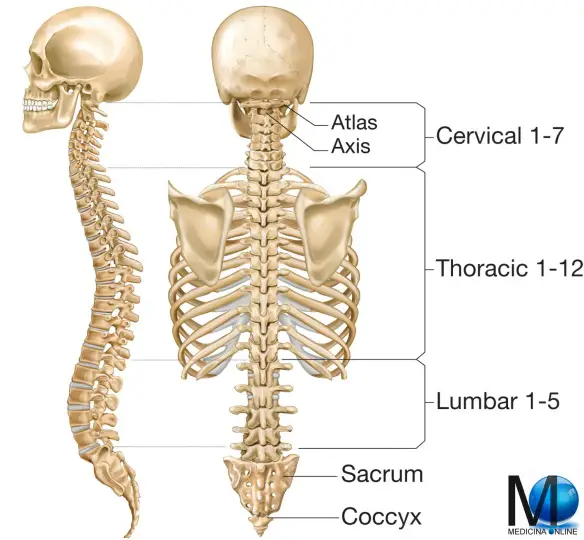
- spondilosi cervicale: il restringimento interessa le vertebre cervicali, cioè le 7 vertebre che sono poste all’altezza del collo (vedi immagine in alto);
- spondilosi lombare: il restringimento interessa le vertebre lombari, cioè le 5 vertebre che sono poste all’altezza della zona lombare (vedi immagine in alto). In alcuni casi la spondilosi interessa le ultime vertebre lombari e le prime sacrali ed in questo caso si parla di “spondilosi lombo-sacrale“.
Le varie tipologie di spondilosi possono a volte essere contemporaneamente presenti. La spondilosi cervicale e quella lombare non devono essere confuse con la spondilite anchilosante, una forma di artrite ad eziologia autoimmune e genetica, inserita nel gruppo delle spondiloartriti sieronegative.
In questo articolo ci occuperemo della spondilosi lombare; se invece siete interessati alla spondilosi cervicale o alla spondilite anchilosante, vi invitiamo a leggere:
- Spondilosi cervicale: cause, sintomi, cure, esercizi, invalidità
- Spondilite anchilosante: sintomi, immagini, cure, invalidità, complicanze
Spondilosi lombare e lombo-sacrale
La spondilosi lombare, specie quando il canale vertebrale è congenitamente ristretto, causa una “stenosi spinale” (o stenosi vertebrale) a livello della zona lombare, cioè un tipo di mielopatia causata da restringimento patologico del canale spinale lombare che provoca una compressione più o meno grave del midollo spinale e/o delle radici dei suoi nervi a livello della parte bassa della schiena, sopra i glutei. Il restringimento è causato in particolare dalla creazione di neoformazioni ossee (chiamate osteofiti) nei forami intervertebrali, più frequentemente tra L4 e L5 (cioè tra la quarta e la quinta vertebra lombare) o tra L5 e S1 (cioè tra la quinta vertebra lombare e la prima vertebra sacrale), che possono provocare una grave e dolorosa radicolopatia da compressione delle radici nervose spinali (spondilosi osteofitaria). Il trattamento prevede l’assunzione farmaci antinfiammatori (FANS o steroidei) per dare sollievo dal dolore, uniti a riposo oppure a specifici esercizi e, in alcuni casi, all’uso di un collare ortopedico morbido: se tale approccio risultasse poco efficace o in caso di elevata gravità dei sintomi, si può eseguire una decompressione chirurgica o una laminectomia lombare.
Altre cause di compressione spinale
Oltre alla spondilosi, altre possibili cause di mielopatia da stenosi spinale compressiva, sono i tumori spinali, l’artrite reumatoide, l’ernia del disco e le malformazioni congenite della colonna vertebrale.
Epidemiologia
La spondilosi lombare è rara prima dei 40 anni e tende a colpire dopo i 50 anni. Colpisce frequentemente gli anziani.
Cause
La colonna lombare è composta da cinque vertebre che si muovono in verticale: la spondilosi lombare consiste in una condizione degenerativa della colonna vertebrale in cui le vertebre scivolano una sull’altra a causa della ruvidità delle faccette articolari. L’osteoartrite è la causa più comune di spondilosi lombare e lombo-sacrale e, dal momento che con l’invecchiamento l’osteoartrite diventa più comune, la spondilosi in zona lombare e/o sacrale è diffusa soprattutto tra le persone anziane. L’osteoartrite lombare causa la degenerazione delle vertebre interessate: quando l’osso nella vertebra cerca di ripararsi da solo, può crescere in modo eccessivo provocando una crescita ossea anomala che restringe il canale spinale nel collo, cioè quel sottile canale attraverso cui passa il midollo spinale. Anche i dischi tra le vertebre subiscono una degenerazione, riducendo i cuscinetti che normalmente proteggono il midollo spinale. Questi cambiamenti possono causare una compressione del midollo spinale lombare, con conseguente disfunzione. Il tessuto, essendo già danneggiato, è più predisposto alle lesioni: ad esempio, un trauma minore della schiena dovuto a una caduta o ad un incidente sportivo può danneggiare gravemente il midollo spinale. Spesso vengono compresse anche le radici dei nervi spinali (la parte dei nervi spinali situata vicino al midollo).
Fattori di rischio
Come abbiamo visto nel paragrafo precedente, la spondilosi lombare è conseguenza dell’invecchiamento, tuttavia non tutti i soggetti anziani soffrono di questa patologia. La spondilosi lombare è infatti favorita da vari fattori che sono modificabili, tra cui:
- vita sedentaria: scarsa attività fisica e scarso stretching possono favorire la spondilosi;
- sovrappeso e obesità: una dieta ipercalorica e ricca di alimenti grassi, fritti, e “spazzatura”, tende ad aumentare fortemente il rischio di spondilosi;
- vizi posturali: chi trascorre molto tempo seduto alla scrivania o al computer o alla guida di autoveicoli, ad esempio, tende ad assumere una postura incurvata che, cronicamente, favorisce la deformazione delle vertebre lombari e quindi la spondilosi;
- attività fisica errata: svolgere una attività fisica in modo errato, ad esempio sbagliando i movimenti di un esercizio eseguito con i pesi, aumenta il rischio di spondilosi;
- traumi specifici: ad esempio incidenti stradali o sportivi.
Un fattore di rischio per la spondilosi, non modificabile, è anche la famigliarità: chi ha famigliari con spondilosi, ha un rischio più elevato di svilupparla a propria volta. Alcune persone nascono infatti con un restringimento del canale spinale congenito: per questi soggetti la compressione dovuta alla spondilosi è statisticamente più frequente e può essere più grave rispetto a persone che nascono senza restringimento del canale spinale.
Leggi anche:
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra nervo misto, sensitivo e motorio con esempi
- Differenza tra nervo cranico, encefalico e spinale con esempi
Sintomi e segni
I sintomi della spondilosi lombare e lombo-sacrale possono essere causati da:
- compressione del midollo spinale;
- compressione delle radici nervose spinali;
- compressione del midollo spinale E delle radici nervose spinali.
Raramente un paziente con spondilosi è asintomatico (cioè non ha alcun sintomo). I sintomi tipici della spondilosi lombare e lombo-sacrale, sono:
- astenia (mancanza di forze);
- dolore al dorso, ai glutei, alla coscia, al ginocchio, alle gambe a volte irradiato fino alle dita dei piedi;
- malessere generale;
- difficoltà ad eseguire movimenti che coinvolgono bacino, gambe e piedi;
- mal di testa;
- nausea e vomito;
- parestesie;
- reumatismi;
- formicolio alle gambe e/o ai piedi;
- ipercifosi;
- iperreflessia;
- ipoestesia;
- paralisi muscolare;
- atrofia muscolare;
- compromissione della funzionalità di vescica e/o intestino e/o apparato sessuale;
- capogiri;
- rigidità e dolore alle articolazioni;
- rigidità dei muscoli di schiena, bacino, gambe e piedi;
- rumori articolari;
- paresi spastica a livello delle mani e dei piedi;
- vertigini.
Non tutti i sintomi sono contemporaneamente presenti: i sintomi specifici dipendono molto dalla sede di compressione di midollo e/o radici nervose spinali. Il dolore da spondilosi lombare tipicamente si irradia dalla parte bassa della schiena fino ai piedi (a volte fino alle dita dei piedi) e riduce la possibilità di movimento. Le sensazioni di malessere peggiorano con il movimento: camminare, piegarsi ed alzarsi dalla posizione seduta possono diventare operazioni dolorose tanto che il paziente – specie quello anziano e poco motivato – preferisce rimanere immobile al provare a muoversi, innescando pericolosi circoli viziosi. In alcuni casi si parla di “claudicatio neurogena“: i pazienti durante la deambulazione avvertono dolore agli arti inferiori (uno solo o più spesso entrambi) che li costringono a fermarsi dopo un breve tratto di strada e generalmente tanto più severa è la stenosi del canale, più corto sarà lo spazio percorso prima di bloccarsi a causa del troppo dolore. Contrariamente a quanto avviene in caso di dolore alle gambe causato da malattie vascolari, una pausa nella deambulazione non risolve i sintomi: il paziente continua ad avvertire dolore anche da fermo. L’ernia del disco e lo sviluppo di osteofiti possono portare a maggiori pressioni sul midollo spinale e il paziente può presentarsi con una progressiva paralisi spastica e sensoriale.
Diagnosi e diagnosi differenziale
Il medico sospetta una spondilosi lombare all’anamnesi, sulla base dei sintomi riferiti dal paziente, in particolare se il paziente è anziano ed ha osteoartrite, e dei segni rilevati all’esame obiettivo. La diagnosi viene confermata mediante risonanza magnetica (l’esame di prima scelta) e/o TAC. In generale esami che potrebbero essere utili a diagnosticare una spondilosi ed a differenziarla da altre patologie che presentano sintomi simili, sono:
- analisi del sangue;
- esami di laboratorio atti ad individuare infezioni;
- risonanza magnetica;
- tomografia computerizzata (TAC);
- radiografia;
- mielografia;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- puntura lombare.
IMPORTANTE: non tutti gli esami elencati sono sempre necessari: in genere una risonanza magnetica è sufficiente a raggiungere una diagnosi di certezza.
Consigli
In caso di spondilosi lombare, per diminuire i sintomi, è consigliabile:
- evitare la vita sedentaria;
- eseguire esercizio fisico periodico e stretching sotto controllo medico e fisioterapico;
- mettersi a riposo se il medico lo ritiene opportuno;
- perdere peso se sovrappeso o obesi;
- avere una postura corretta, specie quando si è seduti a lungo per lavoro;
- svolgere attività fisica sotto il controllo di un personal trainer titolato, per evitare di sbagliare i movimenti degli esercizi;
- evitare traumi alla colonna vertebrale;
- alimentarsi in modo corretto;
- smettere di fumare.
Esercizi
Alcuni esercizi possono ridurre il dolore lombosacrale. Gli esercizi di seguito elencati devono essere eseguiti:
- lentamente (NON IN MODO BRUSCO);
- in modo controllato;
- in ambienti dove non si rischiano cadute o scivolamenti;
- solo dopo parere positivo del medico;
- regolarmente, se possibile tutti i giorni;
- preferibilmente lontano dai pasti;
- inizialmente sotto la supervisione del medico.
Potete eseguire questi semplici esercizi dove volete, ad esempio in palestra ma anche in ufficio o seduti in auto quando siete fermi al semaforo o quando siete sotto la doccia.
- esercizio 1: seduto con le gambe divaricate, chinati in avanti lentamente fino a toccare prima un piede, poi l’altro piede; risollevati poi lentamente fino a tornare con spalle e schiena dritte e porta le braccia in alto con le mani congiunte;
- esercizio 2: in piedi con le gambe lievemente divaricate, posiziona le mani dietro la schiena poco sopra i glutei, poi estendi lentamente la schiena indietro tenendo le ginocchia tese.
Inoltre appositi esercizi di stretching, da eseguire sotto controllo medico, possono migliorare la situazione; a tal proposito leggi:
- Differenza tra stretching statico, dinamico, attivo e passivo
- Stretching: impara le basi per farlo bene!
- Lo stretching fa bene o fa male? Tutte le verità scientifiche
- Stretching propriocettivo: vantaggi, svantaggi, per chi è adatto?
- Stretching di Wharton: caratteristiche ed esercizi spiegati
Terapia
Senza trattamento, i sintomi della disfunzione del canale spinale dovuti a spondilosi lombare a volte diminuiscono o restano uguali, ma possono aggravarsi. Subito dopo la diagnosi della malattia, i medici in primo luogo possono prescrivere al paziente una terapia fisica per il sollievo dal dolore causato dalla condizione patologica, si tratta di determinati esercizi fisici da eseguire assolutamente in maniera conforme a quanto prescritto. Gli esercizi fisici sono il primo rimedio da adottare per il trattamento dei dolori alla schiena, essi potrebbero rivelarsi il trattamento più efficace e utile per questi casi. Se solo le radici nervose sono compresse ed i sintomi sono limitati, i farmaci antinfiammatori non steroidei (FANS), come ibuprofene, possono dare sollievo, specie se associati a specifici massaggi, a busti ortopedici, all’evitamento di posture sbagliate ed alla perdita di peso in caso di paziente sovrappeso o obeso. Se ciò non fosse sufficiente, potrebbe essere necessario un intervento chirurgico.
Massaggi
Per ridurre la sensazione di dolore, il massaggio può essere di sollievo anche se è soltanto un palliativo, cioè diminuisce i sintomi dolorosi ma non cura il problema a monte. Il processo del massaggio è molto delicato e deve essere effettuato da personale competente. Il massaggio parte dalla parte bassa della schiena attraversa l’arto inferiore fino alla caviglia, questa è la zona del corpo da massaggiare, se il paziente non prova dolore irradiato anche agli arti superiori, il massaggio locale sulla parte bassa della schiena è sufficiente. I movimenti del massaggio devono essere diretti dal basso verso l’alto lungo la muscolatura interessata e i legamenti ( e comunque le manovre vanno eseguite in senso centripeto cioè massaggiare indirizzando la corrente venosa verso il cuore), a partire dalla parte bassa dell’arto inferiore verso i lombi e quindi la schiena, i movimenti che vanno verso le vertebre lombari dovrebbero essere di tipo a spirale e circolare. Per offrire sollievo al dolore causato dalla spondilosi, i movimenti del massaggio devono essere lenti e leggeri ma duraturi, piuttosto che rapidi e con più pressione e attrito. L’azione circolare del pollice è utile per il massaggio, l’uso delle dita e del palmo è utile per massaggiare gli arti inferiori, i singoli muscoli del collo e degli arti possono essere massaggiati con un dito per aiutare il rilassamento. La durata del massaggio come il suo effetto dipendono dal sollievo del dolore, la riduzione del dolore è un indicatore di un massaggio adeguato, di solito un massaggio continuo ha la durata di 25-30 minuti ed è preferibile effettuarlo al mattino presto e ripeterlo giornalmente utilizzando unguenti a base di olio.
Terapia chirurgica
Se viene compresso il midollo spinale, è solitamente necessario un intervento chirurgico. Viene rimossa una parte della vertebra colpita per fare più spazio al midollo spinale. Gli speroni ossei, se presenti, vengono asportati e la colonna vertebrale può essere stabilizzata fondendo le vertebre fra loro. Lo scopo dell’intervento è quello di aumentare lo spazio a disposizione delle radici nervose. Si preferisce un approccio posteriore che permette di rimuovere sia l’osso anomalo che i dischi intervertebrali, eventualmente stabilizzando la colonna con placche e viti transpeduncolari. In tutti i casi in cui viene effettuata una stabilizzazione interna e una fusione ossea è necessario indossare un busto ortopedico per circa 2 mesi. Solitamente l’intervento chirurgico non inverte il danno nervoso esistente, ma ne previene uno supplementare. Prima viene effettuato l’intervento, migliore sarà il risultato. Se si manifesta spasmo muscolare, il baclofene, un miorilassante, aiuta a calmarlo.
Invalidità
Qualora la patologia raggiunga una certa gravità, si potrebbe avere diritto a vedersi riconosciuto un certo grado di invalidità. Per essere dichiarati ufficialmente invalidi civili occorre dimostrate che la patologia dalla quale siamo affetti sia tale da compromettere la nostra normale capacità lavorativa. Per far questo è necessario sottoporsi all’esame di una commissione medica la quale valuterà il nostro stato e ci assegnerà un punteggio che poi verrà convertito in una percentuale di invalidità. Tale patologia può portare a una invalidità di percentuale che è molto variabile in base alla gravità della patologia e quindi al grado di sofferenza: essendo una patologia particolarmente dolorosa e limitante delle capacità motorie, può senza dubbio esitare in una invalidità di percentuale elevata. In caso di interventi chirurgici, la presenza di protesi, renderà inevitabile l’invalidità. In alcuni casi l’intervento non risulta essere interamente risolutivo, e per questo il paziente continuerà ad avere difficoltà relative al movimento o a qualsiasi attività motoria, ciò a causa di parestesia o di deficit neurologici, in questi casi l’invalidità è massima, in quanto il paziente è privato delle possibilità di conseguire gli atti ordinari di vita quotidiana. In casi in cui tale patologia risulta essere particolarmente lieve, la percentuale di invalidità può essere nulla o molto bassa, in quanto è curabile tramite farmaci da banco come il paracetamolo (Tachipirina).
ATTENZIONE: queste informazioni potrebbero non essere aggiornate. Chiedete al vostro medico informazioni relative all’invalidità in caso di patologia lombare.
Leggi anche:
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Mielopatia: significato, tipi, sintomi, diagnosi, cure, consigli, prognosi
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Radicolopatia: significato, rimedi casalinghi, attività fisica, integratori, cure
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Mielografia: cos’è, perché si esegue, come si esegue, quali sono i rischi?
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Sciatica: quanto dura, come dormire, come farla passare
- Sciatica: caldo o freddo? Si può morire? Non passa: cosa fare?
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Terapia con Infrarossi per il dolore
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- Cifosi patologica o ipercifosi dorsale: cause, terapie e conseguenze
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
