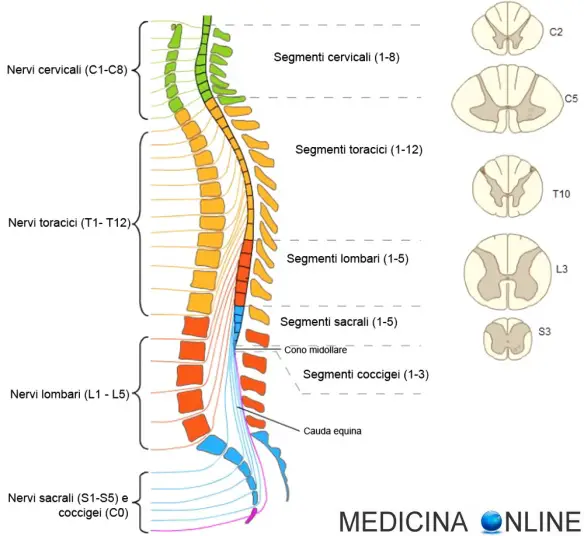
 Con “radicolopatia” (anche chiamata “neuropatia radicolare“, in inglese “radiculopathy” o “pinched nerve”) si intende un gruppo di patologie che interessano il sistema nervoso periferico e che colpisce la radice di un nervo spinale, cioè quel tipo particolare di nervo che fuoriesce dal midollo spinale posto nella colonna vertebrale. La radicolpatia può essere determinata da qualsiasi condizione o patologia che interessi la radice del nervo spinale, come ad esempio la sua compressione da parte di una ernia del disco (la discopatia è la causa più frtratequente di radicolpatia) o l’infiammazione determinata da altre cause (come traumi o infezioni). Quando la patologia colpisce il midollo spinale, si parla invece più correttamente di “mielopatia” (radicolopatia e mielopatia possono comunque presentarsi contemporaneamente).
Con “radicolopatia” (anche chiamata “neuropatia radicolare“, in inglese “radiculopathy” o “pinched nerve”) si intende un gruppo di patologie che interessano il sistema nervoso periferico e che colpisce la radice di un nervo spinale, cioè quel tipo particolare di nervo che fuoriesce dal midollo spinale posto nella colonna vertebrale. La radicolpatia può essere determinata da qualsiasi condizione o patologia che interessi la radice del nervo spinale, come ad esempio la sua compressione da parte di una ernia del disco (la discopatia è la causa più frtratequente di radicolpatia) o l’infiammazione determinata da altre cause (come traumi o infezioni). Quando la patologia colpisce il midollo spinale, si parla invece più correttamente di “mielopatia” (radicolopatia e mielopatia possono comunque presentarsi contemporaneamente).
Nervo spinale
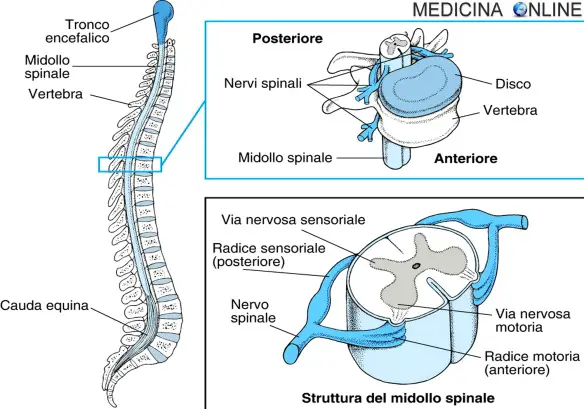
Con “nervo spinale” in medicina ci si riferisce al nervo spinale misto che è formato dalle radici ventrali e dorsali che fuoriescono dal midollo spinale. La radice del nervo spinale è la parte che fuoriesce dalle vertebre attraverso il foro intervertebrale.
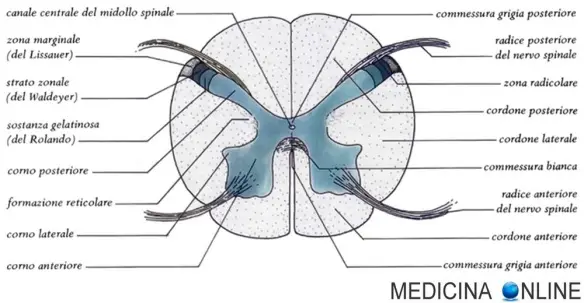
I nervi spinali hanno 2 radici: motoria e sensitiva.
I danni possono interessare:
- solo le fibre sensitive (più comune)
- solo alle fibre motorie (più raro)
- alle fibre sensitive e motorie contemporaneamente.
Per approfondire, leggi anche:
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra nervo misto, sensitivo e motorio con esempi
- Differenza tra nervo cranico, encefalico e spinale con esempi
Cause
La radicolopatia è solitamente causata o comunque favorita da due fattori principali, che in alcuni casi possono coesistere:
- compressione meccanica della radice del nervo (ad esempio da tumori spinali o vertebrali, da ernie del disco, da raccolte di sangue o altro tessuto anomali);
- infiammazione di una radice nervosa spinale all’uscita dal forame vertebrale o da un recesso laterale (ad esempio da traumi o infezioni).
Tra le possibili cause di radicolopatia, ricordiamo:
- malattie degenerative del disco intervebrale (ad esempio ernia del disco, protrusione o rottura del disco o altre discopatie);
- osteoartrosi spondilosica (ad esempio spondilosi cervicale o spondilosi lombare;
- artrite (spondilite anchilosante);
- traumi della colonna vertebrale (ad esempio fratture vertebrali);
- poliradicolonevrite acuta demielinizzante e autoimmune (e forme croniche come la neuropatia motoria multifocale, con blocchi di conduzione in questo caso situati alla radice nervosa);
- masse spinali anomali come ad esempio ascessi epidurali, tumori, meningiomi spinali e neurofibromi:
- patologie che coinvolgono le meningi spinali;
- degenerazione o ipertrofia delle faccette articolari lombari o cervicali;
- ipertrofia legamentosa;
- spondilolistesi;
- artrite reumatoide o altre malattie autoimmunitarie;
- diabete mellito;
- ischemia della radice nervosa (infarto nel nervo);
- patologie infettive come istoplasmosi, sifilide, herpes zoster, e meningite di Lyme di secondo stadio.
Sintomi e segni
I sintomi e i segni clinici di una radicolopatia variano anche di molto in base ai nervi interessati e si manifestano non soltanto a livello della zona di origine, ma anche lungo il nervo sia nella zona muscolare e cutanea corrispondente (dermatomero): ad esempio un’ernia discale a livello lombare può tipicamente determinare sintomi anche a livello della gamba, a volte irradiati fino alle dita dei piedi. Nella maggioranza dei casi, i sintomi di una radicolopatia sono:
- dolore spesso violento, insopportabile, aggravato dai movimenti della colonna vertebrale dovuto alla radicolite (infiammazione della radice del nervo);
- iperestesia;
- parestesia;
- disestesia;
- ipotensie;
- deficit motori;
- ipostenia;
- piede cadente;
- ipotonia muscolare;
- lieve calo muscolare (ipotrofia);
- crampi;
- fascicolazioni;
- deficit sensitivi;
- miochimia;
- spasmo;
- tremore cinetico posturale;
- diminuzione dei riflessi (iporeflessia);
- assenza di riflessi (areflessia).
Nella maggioranza dei casi prevale il dolore con sintomi sensitivi, in altri casi dolore con alcuni sintomi motori lievi; in una minoranza di radicolopatie è prevalente la sintomatologia motoria (ipostenia, faticabilità), con il dolore da stanchezza muscolare, e i sintomi dolorosi e sensitivi classici presenti in maniera minore. Il dolore, spesso intenso e molto fastidioso, può diminuire col riposo oppure rimanere intenso nonostante il riposo; in molti casi il dolore può essere esacerbato da sforzi e movimenti che trasmettono la pressione alla radice nervosa attraverso lo spazio subaracnoideo (come ad esempio flessioni del capo, colpi di tosse o starnuti).
I sintomi sono più gravi in caso di comorbilità con mielopatia cervicale derivata da stenosi spinale, di più radicolopatie diffuse lungo la colonna, compressione importante del sacco durale o specie in caso di poliradicolopatia diffusa della zona lombosacrale, detta anche sindrome della cauda equina; questa presenta:
- forte debolezza degli arti inferiori fino alla paraplegia;
- atrofia muscolare;
- ritenzione urinaria;
- vescica neurogena con incontinenza urinaria;
- incontinenza fecale;
- disfunzione erettile ed anorgasmia nell’uomo;
- anorgasmia nella donna;
- anestesia a sella (a livello del perineo e in regione perianale);
- dolore e assenza bilaterale del riflesso patellare.
Nelle radicolopatie acute la fibrillazione compare solo 2 o 3 settimane dopo e può divenire più sporadica col passare del tempo. Nelle forme croniche o acute divenute cronicizzate può anche non trovarsi la fibrillazione costante, mentre, in fase diagnostica, i potenziali di unità motoria (PUM) aumentati indicano la degenerazione walleriana assonale a cui segue la rigenerazione (reinnervazione totale, o parziale se la causa non è rimossa o se le membrane delle cellule di Schwann sono state danneggiate), quindi la sofferenza cronica del nervo stabilizzata e solitamente non progressiva.
Diagnosi
La diagnosi (e la cura) di una radicolopatia può coinvolgere diverse figure professionali, tra cui neurologo, neurochirurgo, ortopedico, chirurgo vascolare, oncologo, fisiatra, immunologo, reumatologo, otorinolaringoiatra, posturologo, radiologo, ematologo, gnatologo, chirurgo maxillo-facciale, fisioterapista ed altre figure professionali. Le indagini utili per diagnosticare una radicolopatia e la mielopatia a volte associata, variano in base alla patologia che il medico arriva a sospettare tramite l’anamnesi (raccolta di tutti i dati relativi al paziente ed alla sua storia) e l’esame obiettivo (la visita vera e propria). In generale esami che potrebbero essere utili a diagnosticare una mielopatia, sono:
- analisi del sangue;
- esami di laboratorio atti ad individuare infezioni;
- risonanza magnetica;
- tomografia computerizzata (TAC);
- radiografia;
- mielografia;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- puntura lombare.
IMPORTANTE: non tutti gli esami elencati sono sempre necessari.
L’esame obiettivo è molto importante perché può rivelare deficit motori e sensoriali nella distribuzione di una radice nervosa. Nel caso della radicolopatia cervicale, il test di Spurling può suscitare o riprodurre sintomi che irradiano al braccio. Nel caso della radicolopatia lombosacrale, una manovra di sollevamento della gamba diritta (segno di Lasègue) può esacerbare i sintomi radicolopatici, così come il segno di Wasserman. I riflessi tendinei profondi (noti anche come riflessi stretti) possono essere ridotti o assenti nelle aree innervate da una particolare radice nervosa. Per approfondire, leggi anche:
- Segni meningei e irritazione meningi in bambini ed adulti
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
La risonanza magnetica nucleare della parte della colonna vertebrale in cui si sospetta la radicolopatia può rivelare prove di cambiamento degenerativo, malattia artritica o altra lesione esplicativa responsabile dei sintomi del paziente. Il test elettrodiagnostico, composto da elettroneurografia (studio fisiologico della velocità di conduzione nervosa) ed elettromiografia, è anche un potente strumento diagnostico che può evidenziare lesioni alla radice del nervo in aree sospette. I parametri elettrofisiologici sono solitamente nella norma, specialmente la velocità di conduzione e la risposta ai riflessi dell’onda H e dell’onda F (comunque non specifici). Negli studi sulla conduzione del nervo, si può osservare lo schema del potenziale d’azione muscolare e del potenziale d’azione del nervo sensoriale normale in quanto la lesione è prossimale al ganglio radicale posteriore. La conduzione nervosa motoria e sensitiva periferica risulta perciò sempre normale o solo leggermente difforme, a differenza delle neuropatie classiche. Un’alterazione del potenziale d’azione motoria può evidenziarsi solo in caso di grave danno all’assone. L’elettromiografia ad ago è la parte più significativa; può rivelare:
- in caso di radicolopatia acuta, atrofia muscolare da denervazione nella distribuzione della radice nervosa coinvolta, con fibrillazioni spontanee numerose, latenza e ampiezza dei potenziali di azione motorio-sensitivi dei nervi leggermente diminuiti, alterazioni dei potenziali delle unità motorie muscolari
- nelle radicolopatie croniche, segni di sofferenza muscolare neurogena pregangliare delle unità motorie muscolari volontarie, con i potenziali di unità motoria (PUM) che risultano aumentati durante l’attivazione (questo distingue l’origine neurogena e non miogena dell’affezione); a volte il tracciato massimale è di tipo interferenza (ossia non si distinguono più i singoli PUM) e leggermente diminuito, anche se non in maniera consistente come nelle miopatie (ciò è indicante il ridotto reclutamento delle unità motorie a causa di perdita di fibre muscolari, e il rimaneggiamento del tessuto), mentre i potenziali d’azione nervosa sono solitamente normali.
Per approfondire: Elettromiografia: cos’è, quanto dura, costo, è dolorosa?
Diagnosi differenziale
Per quanto riguarda la diagnosi differenziale, nelle radicolopatie acute vi è corrispondenza radicolare tra i muscoli con anomalie e le radici spinali, mentre nelle malattie specifiche del II motoneurone o che coinvolgono il motoneurone anche indirettamente (tra le prime sclerosi laterale amiotrofica e atrofia muscolare spinale, tra le seconde poliomielite e sclerosi multipla, ecc.) la denervazione è diffusa in unità motorie diverse e senza preciso ordine corrispondente già all’esordio. Tuttavia vi sono casi di radicolopatie contemporanee separate (poliradicolopatia) con coinvolgimento di più radici nervose. I potenziali di fibrillazione risultano invece più costanti nelle radicolopatie acute, anche se ugualmente rapidi o lenti, rispetto alle malattie del motoneurone. Sono rilevabili fascicolazioni in entrambi i casi. Le malattie del motoneurone hanno anche progressione rapida e quindi non sono confondibili con la radicolopatia ormai cronica. Inoltre in esse il tracciato massimale non è di interferenza. Altre malattie oggetto di diagnosi differenziale sono le neuropatie ereditarie radicolari e la neuropatia ereditaria con predisposizione alle paralisi da pressione. Il nervo ischiatico, formato da fibre provenienti da tutti i nervi del plesso lombosacrale (L4, L5, S1, S2, S3, da cui esce anche il nervo gluteo superiore), si dirama nei nervi peroneo, surale e tibiale, che innervano i muscoli degli arti inferiori come:
- quadricipite;
- retto femorale;
- gastrocnemio;
- tibiale anteriore–posteriore;
- muscoli del piede.
Trattamento
Il trattamento di una radicolopatia varia in funzione di molti fattori tra cui ovviamente il tipo specifico di radicolopatia, l’età del paziente, le condizioni generali del paziente, la gravità dei sintomi. I trattamenti possono includere:
- un semplice follow-up (non intervenire e seguire nel tempo l’andamento della malattia);
- cure fisioterapiche;
- cure farmacologiche (ad esempio farmaci per controllare il dolore o antibiotici in caso di infezioni);
- cure chirurgiche (ad esempio interventi neurochirurgici od ortopedici).
Nei casi più lievi per il dolore può bastare del semplice riposo con applicazione di ghiaccio nelle zone interessate; in caso di dolore più intenso e/o cronico possono essere necessari analgesici e iniezioni di steroidi. L’intervento chirurgico è previsto solo per i casi più gravi e non sempre è risolutivo, inoltre in alcuni casi potrebbe addirittura peggiorare la situazione. Una compressione radicolare recente è reversibile, se rimossa la causa; se la compressione è cronicizzata la rimozione della causa non può garantire il recupero. La terapia chirurgica è indicata nel primo caso, mentre nei casi con sofferenza cronica si sceglie il trattamento conservativo, come fisioterapia, elettroterapia, mesoterapia, ozonoterapia, infrarossi, rinforzo dei muscoli e supporti di sostegno. In caso di sindrome della cauda equina il trattamento chirurgico è sempre invece considerato. In alcuni casi, alcune sedute di radiofrequenza monopolare (usata principalmente nella medicina estetica ma utile anche per la riabilitazione) possono diminuire il dolore. Per approfondire: La radiofrequenza monopolare: effetto lifting immediato su viso, collo, mani, addome, glutei e gambe
Integratori alimentari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari, utili per diminuire i dolori della radicolopatia senza ricorrere ai farmaci:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di glucosamina e condroitina: https://amzn.to/3D27U6e
- Estratto di cozza verde per il dolore articolare: https://amzn.to/3ezEJNL
- Integratore di vitamina D: https://amzn.to/3x5Ud2t
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: https://amzn.to/2JdCyNB
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
Consigli e rimedi
In alcuni casi ridurre alcuni fattori di rischio può diminuire il rischio di progressione e peggioramento di una radicolopatia e/o di una mielopatia; a tal proposito si consiglia:
- non fumare;
- evitare alcolici;
- perdere peso se obesi o in sovrappeso;
- evitare una vita sedentaria;
- svolgere periodicamente attività sportiva adeguata all’età ed alle condizioni del paziente;
- alimentarsi ed idratarsi in modo corretto.
Terapia casalinga con infrarossi
Vi riportiamo una lista di prodotti per la terapia ad infrarossi che potete usare comodamente a casa. Se soffrite spesso dei dolori appena elencati, acquistare una vostra lampada ad infrarossi o altri prodotti utili a contrastare il dolore, potrebbe essere un ottimo investimento per il vostro benessere e la vostra salute:
- Terapia ad infrarossi sotto i 30 euro: https://amzn.to/3cTE09w
- Terapia ad infrarossi sotto i 50 euro: http://amzn.to/2DeO2hI
- Terapia ad infrarossi sotto gli 80 euro: http://amzn.to/2Fn9QGf
- Terapia ad infrarossi professionale: http://amzn.to/2Flxlzw
Per approfondire: Terapia con infrarossi per il dolore
Esercizi
Alcuni esercizi possono ridurre il dolore lombosacrale e/o cervicale. Gli esercizi di seguito elencati devono essere eseguiti:
- lentamente (NON IN MODO BRUSCO);
- in modo controllato;
- in ambienti dove non si rischiano cadute o scivolamenti;
- solo dopo parere positivo del medico;
- regolarmente, se possibile tutti i giorni;
- preferibilmente lontano dai pasti;
- inizialmente sotto la supervisione del medico.
Potete eseguire questi semplici esercizi dove volete, ad esempio in palestra ma anche in ufficio o seduti in auto quando siete fermi al semaforo o quando siete sotto la doccia.
Esercizi per il dolore lombosacrale:
- esercizio 1: seduto con le gambe divaricate, chinati in avanti lentamente fino a toccare prima un piede, poi l’altro piede; risollevati poi lentamente fino a tornare con spalle e schiena dritte e porta le braccia in alto con le mani congiunte;
- esercizio 2: in piedi con le gambe lievemente divaricate, posiziona le mani dietro la schiena poco sopra i glutei, poi estendi lentamente la schiena indietro tenendo le ginocchia tese.
Esercizi per il dolore cervicale:
- esercizio 1: in piedi o seduti flettete lentamente di lato il collo, sostando per qualche secondo tra una flessione e l’altra nella posizione di partenza;
- esercizio 2: in piedi o seduti flettete lentamente di lato il collo; con la mano del lato verso il quale è piegato il collo afferrate il polso del braccio opposto e tiratelo lievemente verso il basso in modo da mettere in tensione i muscoli del trapezio e della spalla controlaterali; mantenere la posizione per 20 secondi e cambiate lato;
- esercizio 3: in piedi flettete lentamente di lato il collo; con la mano del lato verso il quale è piegato il capo spingete leggermente verso il basso la testa in modo da praticare una leggera tensione; piegate l’altro braccio a 90º portando la mano dietro la schiena; mantenete la posizione per 20 secondi e cambiate lato;
- esercizio 4: in piedi o seduti con la schiena eretta flettete lentamente il collo a destra, indietro, a sinistra ed in avanti in modo da compiere una completa circonduzione del capo; tenete spalle e collo rilassati durante tutto l’arco del movimento e ripetete in senso inverso.
Inoltre appositi esercizi di stretching, da eseguire sotto controllo medico, possono migliorare la situazione; a tal proposito leggi:
- Differenza tra stretching statico, dinamico, attivo e passivo
- Stretching: impara le basi per farlo bene!
- Lo stretching fa bene o fa male? Tutte le verità scientifiche
- Stretching propriocettivo: vantaggi, svantaggi, per chi è adatto?
- Stretching di Wharton: caratteristiche ed esercizi spiegati
Prognosi
Come abbiamo visto in questo articolo, le radicolopatie sono patologie molto diverse tra loro, quindi è impossibile esprimere in questa sede una prognosi unica per tutte loro. La prognosi varia enormemente in base a molti fattori, tra cui:
- tipo di radicolopatia;
- gravità della radicolopatia;
- rapidità nel raggiungere la diagnosi ed imbastire una terapia;
- età del paziente;
- presenza di eventuali altre patologie (mielopatie, cardiopatie, diabete, malattie della coagulazione…);
- capacità del paziente di osservare le terapie assegnate dal medico;
- risposta del paziente alla terapia;
- aiuto e supporto da parte di famigliari ed amici del paziente;
- reale volontà del paziente di affrontare la malattia (ad esempio alcuni pazienti anziani tendono a “lasciarsi andare”);
- bravura del medico.
Le possibilità di un recupero delle funzioni nervose sono molto soggettive e variano in base ai fattori prima elencati; in alcuni casi più gravi alcune funzioni motorie o sensitive possono essere perse parzialmente o totalmente in modo permanente.
Complicanze
In assenza di cure adeguate o, qualora siano molto gravi, le radicolopatie possono dar luogo a complicanze anche irreversibili ed invalidanti, diverse in base al tipo specifico di nervi interessati ed alla patologia. Le complicanze più diffuse, in generale, sono:
- cronicizzazione del dolore;
- ricorrenza degli spasmi muscolari;
- grave perdita di forza muscolare con difficoltà nel compiere gesti semplici come camminare o scrivere;
- paralisi parziale o totale, temporanea o irreversibile, degli arti superiore e/o inferiori;
- perdita della sensibilità parziale o totale, temporanea o irreversibile, di vari distretti cutanei;
- perdita parziale o totale, temporanea o irreversibile, del controllo della funzione urinaria e/o fecale con incontinenza urinaria e/o fecale;
- comparsa di disfunzioni sessuali come disfunzione erettile (impotenza) ed anorgasmia;
- problemi cardiocircolatori gravi e potenzialmente letali;
- perdita dell’autonomia;
- depressione causata da una delle complicanze fino ad ora elencate.
Leggi anche:
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Spondilosi cervicale: cause, sintomi, cure, esercizi, invalidità
- Spondilosi lombare: cause, sintomi, terapie, esercizi, invalidità
- Spondilite anchilosante: sintomi, immagini, cure, invalidità, complicanze
- Tumori vertebro-midollari: tipi, sintomi, diagnosi, terapia, chirurgia, prognosi
- Ematomielia (emorragia midollare): cause, sintomi, diagnosi, cure
- Discopatia degenerativa lombare e cervicale: cura, esercizi, integratori
- Mielopatia vascolare: cause, sintomi, diagnosi, cure, rischi
- Frattura vertebrale: cause, classificazione, rischi, cure, paralisi
- Stenosi spinale (stenosi vertebrale) lombare e cervicale: cure, esercizi
- Spondilolistesi: esercizi, fisioterapia, operazione, paralisi
- Osteoporosi: cause, diagnosi, cure, osteopenia e valori T-score
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Sciatica: quanto dura, come dormire, come farla passare
- Sciatica: caldo o freddo? Si può morire? Non passa: cosa fare?
- Mielografia: cos’è, perché si esegue, come si esegue, quali sono i rischi?
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Mielopatia: significato, tipi, sintomi, diagnosi, cure, consigli, prognosi
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Mielopatia ischemica e infarto midollare: cause, sintomi, diagnosi, cure
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Differenza tra anticorpo ed autoanticorpo
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
