 Con il termine emiparesi in medicina si indica una difficoltà motoria che interessa una parte laterale del corpo, caratterizzata da perdita parziale della funzione motoria di una metà del corpo, acuta, subacuta o cronica. Tra i tipi di emiparesi vi è quella facciale, che colpisce il viso. L’emiparesi può rivelarsi essere reversibile o meno in base alle cause specifiche che l’hanno provocata.
Con il termine emiparesi in medicina si indica una difficoltà motoria che interessa una parte laterale del corpo, caratterizzata da perdita parziale della funzione motoria di una metà del corpo, acuta, subacuta o cronica. Tra i tipi di emiparesi vi è quella facciale, che colpisce il viso. L’emiparesi può rivelarsi essere reversibile o meno in base alle cause specifiche che l’hanno provocata.
Cause
L’emiparesi è causata da lesioni del motoneurone superiore (nella corteccia cerebrale controlaterale), della sostanza bianca sottocorticale, della capsula interna, del tronco cerebrale.
L’emiparesi acuta è di solito causata da un’ischemia o da un’emorragia cerebrale, più raramente da sanguinamenti neoplastici o da trauma cranico.
L’emiparesi subacuta, che evolve nell’arco di giorni o settimane, è causata spesso da ematoma sottodurale, in maniera particolare in pazienti anziani e in quelli in trattamento anticoagulante. Ascessi cerebrali, infezioni micotiche e parassitarie, tumori cerebrali e linfomi in corso di AIDS sono cause altrettanto frequenti di emiparesi subacuta, che può cronicizzare se la malattia di base non viene trattata (farmacologicamente o chirurgicamente).
Malattie degenerative e malformazioni arterovenose a lenta espansione sono infine responsabili delle emiparesi croniche.
Le emiparesi infantili rappresentano le forme più attenuate delle paralisi cerebrali infantili e sono collegate a prematurità o ad asfissia perinatale e neonatale; spesso si fanno evidenti solo alcuni mesi dopo la nascita.
Sintomi
Uno dei principali sintomi di emiparesi è il segno di Babinski; molto semplicemente questo tipo di sintomo identifica una risposta innaturale agli stimoli ricevuti dalla pianta del piede. Tentando di essere più chiari è possibile riscontrare il segno di Babinski semplicemente stimolando la pianta del piede strofinando una punta smussata a partire dal tallone e risalendo (scorrendo lungo il lato esterno della pianta del piede) fino al primo metatarso.
L’emiparesi si esprime soggettivamente con un deficit della forza muscolare e, all’esame neurologico, si può evidenziare con la prova di Mingazzini: se il danno è corticale il paziente, invitato a sollevare gli arti (superiori o inferiori), abbassa lentamente l’arto paretico; nella prova di Barrè il paziente, prono con le gambe flesse ad angolo retto, abbassa la gamba paretica. L’emiparesi di origine corticale si può accompagnare a turbe sensitive, a disturbi del linguaggio e ad altri deficit corticali. L’emiparesi motoria pura del volto, del braccio o della gamba (o di entrambi gli arti) è dovuta a una piccola lesione della parte posteriore della capsula interna o del peduncolo cerebrale. Se la lesione si verifica a livello del bulbo, si osserva paresi nel territorio di uno o più nervi cranici associata ad emiparesi controlaterale degli arti.
Le emiparesi infantili, evidenti spesso solo alcuni mesi dopo la nascita, sono caratterizzate dall’atteggiamento in semiflessione degli arti dell’emisoma interessato, piedi in atteggiamento equino e appoggio sulle sole dita, predominanza precoce di un emisoma, spasticità.
Come si diagnostica l’emiparesi
Per quanto sia abbastanza semplice (per un medico esperto) riconoscere un problema di emiparesi dalla semplice osservazione dei sintomi (che sono abbastanza caratteristici come abbiamo avuto modo di vedere fino adesso) la vera difficoltà consiste nel riuscire a definire con la massima accuratezza possibile dove sia localizzato il trauma (a livello cerebrale) che ha prodotto l’emiparesi. Questo non sempre è possibile, tuttavia si riesce solitamente a risalire con una discreta approssimazione a questo tipo di informazione sulla base dell’anamnesi e di eventuali esami diagnostici (radiografici) che possono evidenziare eventuali lesioni a carico della corteccia cerebrale, della sostanza bianca o della capsula interna dell’emisfero cerebrale.
Leggi anche:
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
Emiparesi: quando rivolgersi al medico
L’emiparesi è un disturbo che per la sua natura non viene mai trascurato dai pazienti nei quali immancabilmente suscita un certo panico; il punto non è tanto rivolgersi al medico dopo un problema di emiparesi, questo è un rischio che certamente i nostri lettori non corrono, quanto saper riconoscere per tempo i sintomi di quei disturbi che possono causare un problema di emiparesi al fine di poter intervenire con la massima tempestività. Più nello specifico sarebbe di fondamentale importanza che tutti imparassimo a riconoscere i sintomi dell’ictus (che come abbiamo detto è il disturbo che più tipicamente finisce col produrre emiparesi nei pazienti che ne sono colpiti)
Trattamento dell’emiparesi
Per poter trattare in maniera efficace un’emiparesi è necessario agire direttamente sulla lesione che l’ha prodotta; nonostante questo però, anche una volta curata la lesione, è necessario un percorso terapeutico per consentire al paziente di recuperare pienamente la propria capacità motoria. La rieducazione motoria è quindi la cura più efficace contro l’emiparesi così come l’ortofonia permette di recuperare i deficit linguistici che dovessero essere insorti a seguito di un’emiparesi. La terapia è riabilitativa (fisioterapica e psicomotoria).
Riabilitazione dell’emiparesi
Ai fini della riabilitazione post ictus, è importante distinguere l’emiparesi sinistra da quella destra per il semplice motivo che i due emisferi cerebrali presentano delle caratteristiche ed attitudini singolari, nonostante collaborino e partecipino alle funzioni vitali in modo intimo ed indissolubile. Come sappiamo in linea generale una lesione cerebrale comporta una alterazione dei processi cognitivi che partecipano al movimento. Mentre nello specifico possiamo individuare nei casi di emiparesi sinistra le seguenti alterazioni specifiche che potrebbero presentarsi in misura variabile che partecipano al deficit motorio e alla comparsa di spasticità:
- Disturbi dell’attenzione
- Disturbi della Percezione
- Difficoltà di apprendimento
- Alterata programmazione del movimento
- Alterazione della linea mediana
- Disturbi del comportamento
- Alterata consapevolezza
Appare chiaro che tali alterazioni devono essere considerate nella fisioterapia dopo ictus, attraverso un approccio riabilitativo che sia in grado di migliorarle per poter incidere su quello che è il risultato finale del recupero del movimento del paziente con emiparesi sinistra. Una riabilitazione rivolta al solo rinforzo muscolare o alla stimolazioni dei riflessi non può che essere parziale di fronte alla reale necessità del paziente che in seguito ad ictus abbia sviluppato una emiparesi sinistra.
Per questo la scelta riabilitativa ad oggi più indicata è la riabilitazione neurocognitiva, in grado di coinvolgere i processi cognitivi che partecipano al movimento, attraverso esercizi costruiti sul singolo paziente e sulle sue specifiche caratteristiche.
Per approfondire:
- Disturbi specifici di apprendimento (DSA): definizione, cause, sintomi, cure
- Deficit di attenzione: quando un bambino è iperattivo, che fare?
- Disturbi pervasivi dello sviluppo (disturbi dello spettro autistico)
- Disturbo pervasivo dello sviluppo non altrimenti specificato
- Autismo: definizione, cause, sintomi, diagnosi e cure
- Disturbo disintegrativo dell’infanzia (demenza infantile): cause, sintomi e terapie
- Bullismo e prepotenza a scuola: il disturbo della condotta
- Litigi e mancato rispetto delle regole: il disturbo oppositivo provocatorio
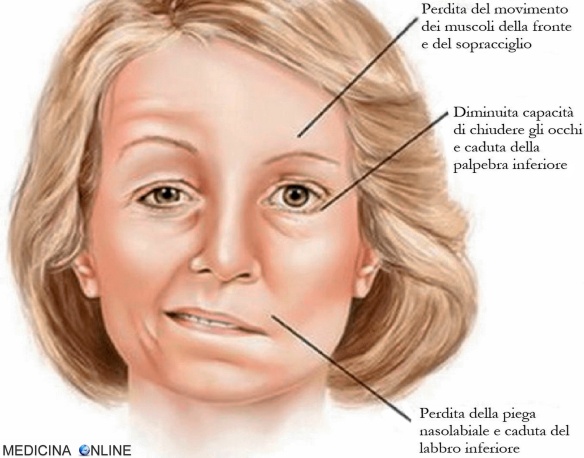
Paralisi di Bell (emiparesi facciale)
Cos’è l’emiparesi facciale?
Fin qui abbiamo provato a definire a livello generale cosa sia l’emiparesi, quali sono le sue cause, i sintomi e i trattamenti possibili contro questo disturbo; in questi ultimi paragrafi vogliamo provare a definire più nel dettaglio le varie forme di emiparesi possibili, a partire da quella più comune che è l’emiparesi facciale. Come il nome stesso suggerisce l’emiparesi facciale colpisce il viso (più precisamente il lato destro o sinistro del volto) ed è frequentemente causata da processi infiammatori a carico del nervo facciale (paralisi di Bell).
Per approfondire: Lesioni del nervo facciale: paralisi di Bell ed altre cause di paralisi
Cos’è l’emiparesi spastica?
A differenza dell’emiparesi facciale (in cui appunto la definizione è direttamente legata al particolare anatomico coinvolto, nello specifico quindi il viso) l’emiparesi si definisce spastica non per identificare quale parte del corpo sia coinvolta quanto per specificare la natura stessa della plegia. Tentando di essere più chiari il termine “spastica” identifica semplicemente la rigidità dei muscoli coinvolti dall’emiparesi; l’emiparesi spastica rappresenta quindi l’esatto contrario di quella flaccida in cui i muscoli coinvolti risultano essere deboli e “molli” mentre, come detto, al contrario, l’emiparesi spastica è caratterizzata dalla rigidità muscolare
Cos’è l’emiparesi atassica?
L’emiparesi atassica è caratterizzata da una paresi parziale di uno degli arti inferiori (con ridotta capacità motoria) cui si associa atassia (cioè mancata capacità di coordinare i movimenti) nell’arto superiore.
Leggi anche:
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra ictus ischemico ed emorragico
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
