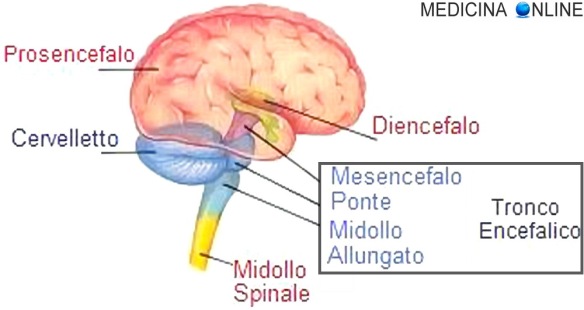
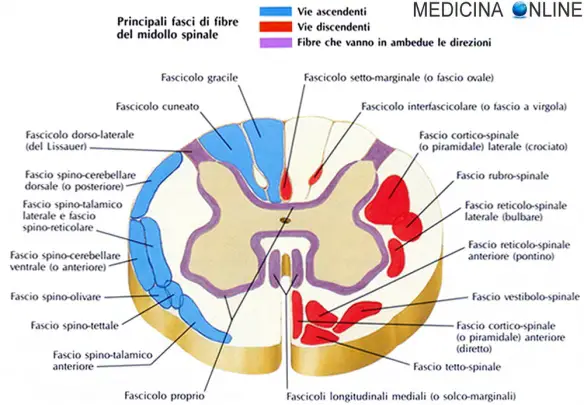
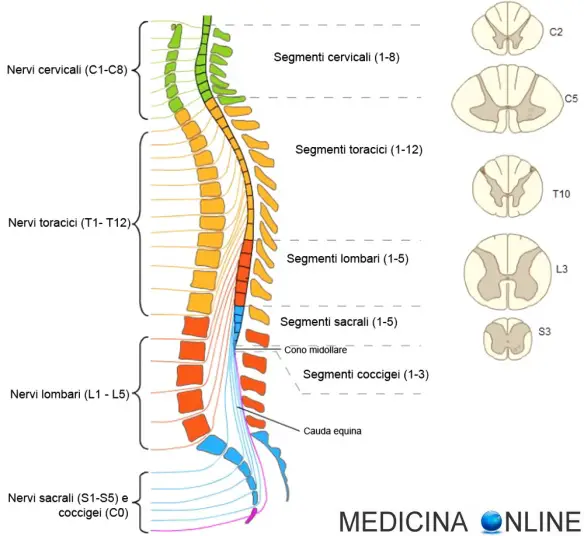
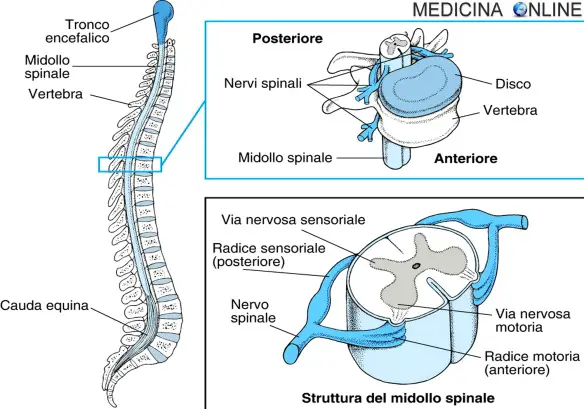
 Con “mielopatia” in medicina si indica genericamente una patologia o condizione che interessa il midollo spinale; quando la patologia colpisce la radice di un nervo spinale si parla invece più correttamente di radicolopatia (mielopatia e radicolopatia possono comunque presentarsi contemporaneamente). Ricordiamo al lettore che il midollo spinale è, assieme all’encefalo, una delle componente essenziale del sistema nervoso centrale: esso ricopre l’importante compito di smistare i segnali in entrata e in uscita tra le diverse aree cerebrali ed il resto dell’organismo il che significa che, semplificando al massimo il concetto, permette la comunicazione tra “la testa” e la periferia del corpo. Il midollo spinale è situato nel “canale spinale”, cioè un condotto creato dalla sovrapposizione delle vertebre della colonna vertebrale. Per un approfondimento anatomico, vi consigliamo la lettura di questi articoli:
Con “mielopatia” in medicina si indica genericamente una patologia o condizione che interessa il midollo spinale; quando la patologia colpisce la radice di un nervo spinale si parla invece più correttamente di radicolopatia (mielopatia e radicolopatia possono comunque presentarsi contemporaneamente). Ricordiamo al lettore che il midollo spinale è, assieme all’encefalo, una delle componente essenziale del sistema nervoso centrale: esso ricopre l’importante compito di smistare i segnali in entrata e in uscita tra le diverse aree cerebrali ed il resto dell’organismo il che significa che, semplificando al massimo il concetto, permette la comunicazione tra “la testa” e la periferia del corpo. Il midollo spinale è situato nel “canale spinale”, cioè un condotto creato dalla sovrapposizione delle vertebre della colonna vertebrale. Per un approfondimento anatomico, vi consigliamo la lettura di questi articoli:
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra nervo misto, sensitivo e motorio con esempi
- Differenza tra nervo cranico, encefalico e spinale con esempi
Differenza tra mielopatia e miopatia
Il termine “mielopatia” non deve essere confuso con la parola “miopatia“: mentre mielopatia indica una patologia che interessa il midollo spinale, miopatia indica invece una patologia dei muscoli.
Esempi di mielopatie
Esempi tipici di mielopatie, sono:
- stenosi spinale (o stenosi vertebrale): comprende qualsiasi restringimento patologico del canale spinale che provoca una compressione più o meno grave del midollo spinale (è il tipo di mielopatia più diffusa);
- mielite: è l’infiammazione della sostanza grigia o della sostanza bianca del midollo spinale, spesso dovuta ad infezione;
- lesioni del midollo spinale a origine traumatica: sono la conseguenza di traumi alla colonna vertebrale che sottopongono quest’ultima a movimenti anomali (ad esempio iperflessione, iperestensione, rotazione e slittamento laterale) o a temibili fratture vertebrali (la frattura di un corpo vertebrale è molto pericolosa perché può determinare possibili lesioni al midollo spinale);
- siringomielia (malattia di Morvan): caratterizzata dalla formazione anomala di una o più cisti o di cavità di liquido all’interno del midollo spinale;
- malattie vascolari del midollo spinale (mielopatia vascolare): è la sofferenza più o meno grave del midollo spinale dovuta a un’alterazione dell’apporto di sangue ossigenato a quest’ultimo. Una sofferenza marcata e prolungata può determinare necrosi (morte) del midollo (infarto midollare).
Classificazione
Le mielopatie possono essere distinte in base alla durata, in:
- mielopatie acute (i sintomi insorgono velocemente e sono mediamente molto intensi, durata limitata);
- mielopatie croniche (i sintomi insorgono più lentamente e sono mediamente più blandi, durata prolungata).
Esempi di mielopatie acute sono:
- lesioni spinali a origine traumatica;
- mielopatia vascolare connessa ad emorragia (ematomielia);
- mielite trasversa (una particolare forma di mielite);
- stenosi spinale da tumore spinale.
Le forme acute possono essere anche distinte in compressive (causate da qualsiasi condizione o patologia che comprima il midollo) e non compressive (non causate da compressione). Esempi di mielopatie acute compressive, sono:
- compressione spinale da tumore;
- ascesso spinale epidurale;
- ematoma epidurale;
- ematomielia.
Esempi di mielopatie acute non compressive, sono:
- infarto del midollo spinale;
- mielite trasversa:
- mielopatia acuta trasversa, che può evolvere in sclerosi multipla;
- forme di mielite di tipo infettivo (causata da agenti patogeni, come il virus di Epstein-Barr);
- forme di mielite di tipo parassitario (come schistosomiasi e neuroborreliosi);
- lesione spinale da trauma.
Esempi invece di mielopatie croniche compressive e non compressive, sono:
- stenosi spinale dovuta a spondilosi cervicale o spondilosi lombare (artrosi della colonna vertebrale), artrite reumatoide o ernia del disco;
- sindrome centro-midollare di Schneider;
- mielopatia cervicale non spondilosica (sindrome cervicale di Barré-Lieou, da trauma, discopatia cervicale, debolezza dei legamenti, lesione vertebrale o artrite);
- siringomielia (da malformazione di Chiari, da trauma, da tumore o da scoliosi/cifosi);
- tabe dorsale da sifilide;
- compressione midollare da spondilolistesi;
- mielite da sclerosi multipla con placche spinali;
- adrenomieloneuropatia;
- paraparesi spastica ereditaria;
- atrofia muscolare progressiva;
- atrofia muscolare spinale;
- discopatia (ernia del disco con radicolopatia);
- mielopatie compressive cervicali e lombosacrali (da qualsiasi fattore che restringa e comprima il midollo spinale, ad esempio tumore).
Le mielopatie possono anche essere distinte in base alla sede di insorgenza, in:
- mielopatie cervicali: interessano soprattutto il collo e gli arti superiori;
- mielopatie toraciche: interessano soprattutto il torace e la schiena;
- mielopatie lombari-sacrali: interessano soprattutto la zona lombare e gli arti inferiori.
Cause e fattori di rischio
Non esiste una causa unica che determini tutti i tipi di mielopatia: ogni tipo specifico di mielopatia riconosce cause e fattori di rischio diversi.
Cause di stenosi spinale
Tra le cause di stenosi spinale, vi sono:
- artrosi della colonna vertebrale (spondilosi cervicale o spondilosi lombare);
- tumori spinali;
- artrite reumatoide;
- ernia del disco;
- malformazioni congenite della colonna vertebrale.
Cause di mielite
Linfiammazione del midollo spinale può essere causata da:
- infezioni virali tra cui: poliomielite, AIDS, virus della varicella, herpes zoster e West Nile virus;
- infezioni batteriche tra cui: tubercolosi, sifilide, meningite e malattia di Lyme;
- infezioni fungine tra cui: Cryptococcus neoformans, Coccidioides immitis, Blastomyces dermatitidis e Histoplasma capsulatum;
- infezioni parassitarie tra cui: Schistosoma, Taenia solium e Trichinella spiralis;
- malattie autoimmuni tra cui: neuromielite ottica, sindrome di Sjogren, sclerosi multipla e lupus eritematoso sistemico;
- vaccini tra cui: epatite B, vaccinazione per morbillo, parotite e rosolia, e vaccino per difterite e tetano.
Cause di lesioni traumatiche del midollo spinale
Le lesioni del midollo spinale a origine traumatica riconoscono frequentemente:
- incidenti stradali;
- cadute accidentali, come ad esempio le cadute da cavallo o quelle da scivolamento;
- ferite da percosse o armi da fuoco;
- infortuni sportivi.
Cause di siringomielia
Si distinguono due forme di siringomielia, congenita ed acquisita, che hanno cause diverse:
- siringomielia congenita (o “primitiva”): è la forma più diffusa di siringomielia, è presente alla nascita ed è dipendente dalla malformazione di Chiari, malformazione che ha cause ancora non chiarite anche se si sospetta una causa genetica, a causa della sua ricorrenze in ambito famigliari;
- siringomielia acquisita (o “secondaria”): non è presente alla nascita ed è causata da vari eventi, tra cui traumi, meningite, emorragie, neoplasie, scoliosi e cifosi con danno vertebrale, ernia discale; una delle cause tipiche di siringomielia post-traumatica è un incidente stradale o un simile trauma che determinano un colpo di frusta (ad esempio una caduta).
Cause da mielopatia vascolare
La sofferenza del midollo spinale dovuta a un’alterazione dell’apporto di sangue ossigenato, può essere provocata e/o favorita da:
- aterosclerosi;
- trombosi;
- embolia;
- angiopatia causata da diabete o altre patologie che danneggiano i vasi sanguigni;
- ematomielia (emorragia interna al midollo spinale);
- dissezione aortica;
- poliarterite nodosa;
- lupus eritematoso sistemico;
- neurosifilide;
- attacco ischemico midollare (ad esempio TIA midollare).
Una mielopatia vascolare grave può pregiudicare l’apporto della giusta quantità di sangue al midollo spinale in modo così profondo da causarne la necrosi (morte): in questo caso si parla di infarto midollare.
Sintomi e segni
I sintomi e i segni di una mielopatia sono molto diversi in base a:
- sede di insorgenza;
- causa a monte che ha determinato la mielopatia.
I due sintomi quasi sempre presenti sono dolore, spesso irradiato anche agli arti, e perdita di forza muscolare (ipostenia). Parlando in generale, i sintomi tipici della maggioranza delle mielopatie, sono:
- dolore nella sede di insorgenza (ad esempio collo, torace, schiena, zona lombare e/o arti superiori o inferiori, in alcuni casi irradiati fino a piedi o mani);
- senso di rigidità a collo, schiena e/o arti superiori o inferiori;
- disturbi urinari: ad esempio incontinenza urinaria e difficoltà alla minzione;
- disturbi intestinali: ad esempio incontinenza fecale e stipsi;
- disturbi sessuali: difficoltà a mantenere l’erezione e/o anorgasmia;
- sintomi influenzali come febbre, cefalea, nausea, vomito, stanchezza diffusa, perdita di appetito, malessere generale (soprattutto in caso di infiammazione/infezione del midollo spinale);
- spasmi muscolari;
- fascicolazioni muscolari;
- perdita dei riflessi;
- perdita di forza agli arti superiori e/o inferiori;
- difficoltà motorie (ad esempio difficoltà a camminare o ad eseguire movimenti);
- paralisi degli arti superiori e/o inferiori;
- perdita della sensibilità cutanea;
- indolenzimento;
- formicoli;
- bruciore a mani e/o piedi (parestesia);
- intorpidimento al volto;
- instabilità della postura a volte con perdita di equilibrio;
- atrofia muscolare.
Leggi anche:
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
Complicanze
In assenza di cure adeguate o, qualora siano molto gravi, le mielopatie possono dar luogo a complicanze anche irreversibili ed invalidanti, diverse in base al tipo specifico di mielopatia. Le complicanze più diffuse, in generale, sono:
- cronicizzazione del dolore;
- ricorrenza degli spasmi muscolari;
- grave perdita di forza muscolare con difficoltà nel compiere gesti semplici come camminare o scrivere;
- paralisi parziale o totale, temporanea o irreversibile, degli arti superiore e/o inferiori;
- perdita della sensibilità parziale o totale, temporanea o irreversibile, di vari distretti cutanei;
- perdita parziale o totale, temporanea o irreversibile, del controllo della funzione urinaria e/o fecale con incontinenza urinaria e/o fecale;
- comparsa di disfunzioni sessuali come disfunzione erettile ed anorgasmia;
- problemi cardiocircolatori gravi e potenzialmente letali;
- perdita dell’autonomia;
- depressione causata da una delle complicanze fino ad ora elencate;
- decesso del paziente.
Diagnosi
Le indagini utili per diagnosticare una mielopatia, variano in base alla patologia che il medico arriva a sospettare tramite l’anamnesi (raccolta di tutti i dati relativi al paziente ed alla sua storia) e l’esame obiettivo (la visita vera e propria). In generale esami che potrebbero essere utili a diagnosticare una mielopatia, sono:
- analisi del sangue;
- esami di laboratorio atti ad individuare infezioni;
- risonanza magnetica;
- tomografia computerizzata (TAC);
- radiografia;
- mielografia;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- rachicentesi (puntura lombare).
IMPORTANTE: non tutti gli esami elencati sono sempre necessari: generalmente esame obiettivo, risonanza magnetica e rachicentesi, eseguiti a volte in emergenza, sono sufficienti per raggiungere la diagnosi.
La diagnosi (e la cura) di una mielopatia può richiedere l’intervento di varie figure professionali, tra cui neurologo, neurochirurgo, ortopedico, fisiatra, immunologo, reumatologo, oncologo, otorinolaringoiatra, posturologo, radiologo, ematologo, gnatologo, chirurgo maxillo-facciale, fisioterapista ed altre figure professionali.
Leggi anche:
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Sciatica: quanto dura, come dormire, come farla passare
- Sciatica: caldo o freddo? Si può morire? Non passa: cosa fare?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
Terapia
Il trattamento di una mielopatia varia in funzione di molti fattori tra cui ovviamente il tipo specifico di mielopatia, l’età del paziente, le condizioni generali del paziente, la gravità dei sintomi. I trattamenti possono includere:
- un semplice follow-up (non intervenire e seguire nel tempo l’andamento della malattia);
- cure fisioterapiche;
- cure farmacologiche (ad esempio farmaci per controllare il dolore o antibiotici in caso di infezioni);
- cure chirurgiche (ad esempio interventi neurochirurgici od ortopedici).
Fra le somministrazioni farmacologiche vengono utilizzati soprattutto i glucocorticoidi. Possono essere presi in considerazione la decompressione chirurgica e laminectomia, soprattutto nel caso di forme compresse, non in quelle stabilizzate cronicamente (nelle quali il trattamento chirurgico può essere poco utile). Alcune mielopatie potrebbero purtroppo non essere del tutto curabili o aver causato delle condizioni (ad esempio paralisi) che sono permanenti e che nemmeno una terapia scrupolosa potrebbe essere in grado di curare efficacemente. Riportiamo di seguito brevemente alcuni esempi di terapia in base alla mielopatia specifica:
- siringomielia: il trattamento consiste nel follow-up a lungo termine (con visite periodiche di controllo) e nell’intervento chirurgico, eseguito però solo in caso di progressivo deterioramento neurologico, mentre in altri casi si esegue solo una terapia farmacologica sintomatica per contenere il dolore.
- stenosi spinale conseguente a un tumore del colonna vertebrale (tumore spinale): la terapia consiste in un intervento chirurgico mirato alla rimozione della massa tumorale;
- stenosi spinale da spondilosi: la cura consisterà, per i casi meno gravi, in un trattamento conservativo (antinfiammatori, fisioterapia, correzioni di eventuali errori posturali e adozione di uno stile di vita sano) e, per i casi più severi, in un trattamento chirurgico mirato ad alleviare la compressione a carico del midollo spinale (chirurgia decompressiva spinale).
- mielite autoimmune: il trattamento comprende la somministrazione di farmaci corticosteroidi ed immunosoppressori, in modo da alleviare l’infiammazione presente e mitigare la risposta impropria del sistema immunitario (che è il fattore causale della suddetta infiammazione);
- mielite da infezione virale: il trattamento prevede la somministrazione di antinfiammatori (sia FANS che cortisonici) e farmaci antivirali;
- mielite da infezione batterica: il trattamento prevede la somministrazione di antinfiammatori (sia FANS che cortisonici) che farmaci antibiotici;
- mielopatia è una lesione spinale a origine traumatica: la terapia prevede l’immobilizzazione, la somministrazione per via endovenosa di un corticosteroide ad elevata azione antinfiammatoria (metilprednisolone) e un’operazione chirurgica alla colonna vertebrale mirata a eliminare eventuali anomalie verificatesi a seguito del trauma.
Consigli
In alcuni casi ridurre alcuni fattori di rischio può diminuire il rischio di progressione e peggioramento di una mielopatia; a tal proposito si consiglia di:
- non fumare;
- evitare alcolici;
- perdere peso se obesi o in sovrappeso;
- evitare una vita sedentaria;
- svolgere periodicamente attività sportiva adeguata all’età ed alle condizioni del paziente;
- alimentarsi ed idratarsi in modo corretto.
Prognosi
Come abbiamo visto in questo articolo, le mielopatie sono patologie molto diverse tra loro, quindi è impossibile esprimere in questa sede una prognosi unica per tutte loro. La prognosi varia enormemente in base a molti fattori, tra cui:
- tipo di mielopatia;
- gravità della mielopatia;
- rapidità nel raggiungere la diagnosi ed imbastire una terapia;
- età del paziente;
- presenza di eventuali altre patologie (cardiopatie, diabete, malattie della coagulazione…);
- capacità del paziente di osservare le terapie assegnate dal medico;
- risposta del paziente alla terapia;
- aiuto e supporto da parte di famigliari ed amici del paziente;
- reale volontà del paziente di affrontare la malattia (ad esempio alcuni pazienti anziani tendono a “lasciarsi andare”);
- bravura del medico.
Le possibilità di un recupero delle funzioni midollari sono molto soggettive e variano in base ai fattori prima elencati.
Per approfondire gli argomenti trattati in questo articolo:
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Radicolopatia: significato, rimedi casalinghi, attività fisica, integratori, cure
- Discopatia degenerativa lombare e cervicale: cura, esercizi, integratori
- Stenosi spinale (stenosi vertebrale) lombare e cervicale: cure, esercizi
- Spondilolistesi: esercizi, fisioterapia, operazione, paralisi
- Spondilosi cervicale: cause, sintomi, cure, esercizi, invalidità
- Spondilosi lombare: cause, sintomi, terapie, esercizi, invalidità
- Frattura vertebrale: cause, classificazione, rischi, cure, paralisi
- Tumori vertebro-midollari: tipi, sintomi, diagnosi, terapia, chirurgia, prognosi
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Ematomielia (emorragia midollare): cause, sintomi, diagnosi, cure
- Mielopatia vascolare: cause, sintomi, diagnosi, cure, rischi
- Mielopatia ischemica e infarto midollare: cause, sintomi, diagnosi, cure
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Sindrome centro-midollare di Schneider: cause, sintomi, cura, prognosi
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Diabete mellito: diffusione, sintomi, classificazione e diagnosi differenziale
Leggi anche:
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Spondilite anchilosante: sintomi, immagini, cure, invalidità, complicanze
- Mielografia: cos’è, perché si esegue, come si esegue, quali sono i rischi?
- Osteoporosi: cause, diagnosi, cure, osteopenia e valori T-score
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Pressione intracranica e pressione di perfusione cerebrale
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Cifosi patologica o ipercifosi dorsale: cause, terapie e conseguenze
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Pressione intracranica e pressione di perfusione cerebrale
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Acondroplasia: diagnosi prenatale ecografica e aspettativa di vita
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Differenza tra toracentesi, paracentesi e rachicentesi
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Poligono di Willis: anatomia e varianti anatomiche
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra ictus ischemico ed emorragico
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
