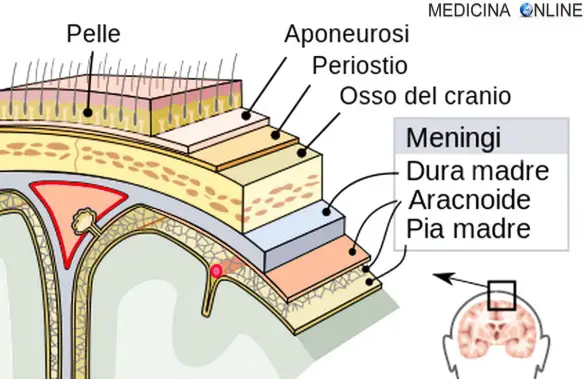
 La “meningite” è una temibile patologia del sistema nervoso centrale, generalmente di origine infettiva, caratterizzata dall’infiammazione delle meningi, cioè le membrane connettivali che rivestono il sistema nervoso centrale (vedi immagine in alto) ed hanno la principale funzione di proteggere l’encefalo nel cranio ed il midollo spinale nel canale rachidiano. Attualmente la meningite è la più frequente sindrome infettiva del sistema nervoso centrale. Nel caso in cui l’infiammazione coinvolga anche il parenchima cerebrale, la meningite prende il nome di “meningoencefalite“. Viene spesso classificata in virale o batterica in base alla causa che l’ha determinata. La meningite virale è più diffusa rispetto a quella batterica e tende ad avere un decorso più benigno rispetto alla meningite batterica. Può anche essere classificata a seconda del suo andamento in acuta, subacuta o cronica. La gravità di una meningite è molto variabile e varia tra forme lievi asintomatiche o subcliniche ad episodi fulminanti, vere e proprie emergenze capaci di causare rapidamente il decesso del paziente. Il contagio batterico o virale può avvenire tramite varie vie di trasmissione, come quella aerea oppure l’oro-fecale (vedi paragrafo specifico).
La “meningite” è una temibile patologia del sistema nervoso centrale, generalmente di origine infettiva, caratterizzata dall’infiammazione delle meningi, cioè le membrane connettivali che rivestono il sistema nervoso centrale (vedi immagine in alto) ed hanno la principale funzione di proteggere l’encefalo nel cranio ed il midollo spinale nel canale rachidiano. Attualmente la meningite è la più frequente sindrome infettiva del sistema nervoso centrale. Nel caso in cui l’infiammazione coinvolga anche il parenchima cerebrale, la meningite prende il nome di “meningoencefalite“. Viene spesso classificata in virale o batterica in base alla causa che l’ha determinata. La meningite virale è più diffusa rispetto a quella batterica e tende ad avere un decorso più benigno rispetto alla meningite batterica. Può anche essere classificata a seconda del suo andamento in acuta, subacuta o cronica. La gravità di una meningite è molto variabile e varia tra forme lievi asintomatiche o subcliniche ad episodi fulminanti, vere e proprie emergenze capaci di causare rapidamente il decesso del paziente. Il contagio batterico o virale può avvenire tramite varie vie di trasmissione, come quella aerea oppure l’oro-fecale (vedi paragrafo specifico).
Meningite: periodo di incubazione
Il periodo di incubazione della meningite varia in base alla causa che l’ha determinata:
- periodo di incubazione della meningite virale: dai 3 ai 6 giorni;
- periodo di incubazione della forma batterica: dai 2 ai 10 giorni.
Diffusione della meningite
Anche se la meningite è una malattia soggetta a obbligo di denuncia in molti paesi, l’esatto tasso di incidenza non è noto. Nei paesi occidentali la meningite batterica si verifica in circa 3 persone su 100 000 ogni anno. Lo studio sulla popolazione ha dimostrato che la meningite virale è la forma più comune, pari a 10,9 per 100 000 persone e si verifica più spesso in estate.
Leggi anche: Meningi: anatomia, funzioni e patologia in sintesi
Rischio di meningite nel neonato
Il rischio di sviluppare una meningite nel neonato è inversamente proporzionale al peso alla nascita e direttamente proporzionale al tempo intercorso tra la rottura delle membrane e il parto. La cura dipende dall’agente eziologico che ha determinato l’infezione.
Cause di meningite
La meningite è solitamente causata da batteri, virus o altri microrganismi, e meno frequentemente riconosce un’eziologia neoplastica, autoimmune o iatrogena (da farmaci).
Il termine meningite asettica si riferisce genericamente a tutti i casi di meningite in cui nessuna infezione batterica può essere dimostrata. È generalmente dovuta a virus ma può essere anche il risultato di infezione batteriche che sono già state parzialmente trattate, con scomparsa dei batteri dalle meningi, o da infezione presente in uno spazio adiacente alla meningi (sinusite ad esempio).
L’endocardite, infezione delle valvole cardiache con la diffusione di piccoli gruppi di batteri attraverso il flusso sanguigno, può causare meningite asettica. Questa può anche derivare da infezioni causate da spirochete, un tipo di batteri che comprende Treponema pallidum (la causa della sifilide) e Borrelia burgdorferi (noto per causare la malattia di Lyme). La meningite si può incontrare nei casi di forme cerebrali di malaria o nella meningite amebica, una forma dovuta all’infezione con amebe, come la Naegleria fowleri, per via del contatto con fonti d’acqua dolce in cui il parassita è presente.
Leggi anche: Meningismo: triade, segni, cause, diagnosi, definizione e cura
Batteri che causano meningite
La meningite batterica è causata da batteri, la cui tipologia varia a seconda della fascia di età dei pazienti:
- Nei neonati, nei prematuri e nei lattanti fino a tre mesi di età, i più comuni sono gli streptococchi di gruppo B (sottotipi III che normalmente si trovano nella vagina e sono principalmente riscontrabili durante la prima settimana di vita) e quelli che più frequentemente si trovano nel tratto digestivo, come l’Escherichia coli e lo Streptococcus agalactiae. Anche la Listeria monocytogenes (sierotipo IV b), può colpire i neonati e si manifesta solitamente in forma epidemica.
- I bambini sono più comunemente colpiti da Neisseria meningitidis (meningococco), Streptococcus pneumoniae (pneumococco, sierotipi 6, 9, 14, 18 e 23) e quelli sotto i cinque anni da Haemophilus influenzaedi tipo B.
- Negli adulti, la Neisseria meningitidis e lo Streptococcus pneumoniae (pneumococco) insieme provocano l’80% dei casi di meningite batterica, con aumentato rischio di coinfezione da Listeria monocytogenes negli individui oltre i 50 anni.
Un trauma cranico offre una potenziale via di accesso allo spazio meningeo ai batteri che si trovano nella cavità nasale. Allo stesso modo, pazienti con uno shunt cerebrale, un drenaggio extraventricolare o un serbatoio di Ommaya hanno un aumentato rischio di infezione attraverso questi dispositivi. In questi casi, le infezioni da stafilococchi sono più probabili, così come le infezioni da Pseudomonas e altri batteri Gram-negativi. Gli stessi agenti patogeni sono inoltre più comuni negli individui con sistema immunitario compromesso. In una piccola percentuale di persone, un’infezione alla testa e al collo, come l’otite media o la mastoidite, può portare a meningite. I portatori di impianti cocleari hanno un rischio aumentato di meningite da pneumococco. Tendenzialmente, chi è sottoposto a interventi neurochirugici a seguito di un trauma, è più soggetto al rischio di incorrere in meningite da stafilococco o da batteri Gram-negativi. Pazienti sottoposti all’inserimento di corpi estranei, come cateteri ventricolari, sono più a rischio di meningite provocata da agenti che si trovano sulla cute, come stafilococchi coagulasi negativi o Propionibacterium acnes. Le meningiti batteriche contratte durante un periodo di degenza in ospedale, vengono chiamate “meningiti nosocomiali”. La meningite tubercolare è causata dall’infezione da Mycobacterium tuberculosis, e si riscontra più frequentemente nei pazienti provenienti da paesi in cui la tubercolosi è comune, ma si trova anche in quelli con deficit del sistema immunitario, come nei casi di AIDS. Ricorrenti meningiti batteriche possono verificarsi qualora vi siano persistenti difetti anatomici, congeniti o acquisiti, o gravi disturbi del sistema immunitario. I difetti anatomici permettono una continuità tra l’ambiente esterno e il sistema nervoso. La causa più comune di meningite ricorrente è una frattura del cranio, in particolare quelle che interessano la base del cranio o si estendono verso i seni paranasali e le rocche petrose. Circa il 59% dei casi è dovuto a tali anomalie anatomiche, il 36% deriva da carenze del sistema immunitario e il 5% da infezioni in corso in zone adiacenti alle meningi.
Virus che causano meningite
I virus sono una causa frequente di infezioni del sistema nervoso centrale (SNC) e possono causare una meningite che talvolta viene indicata con il termine improprio di “meningite asettica“, in opposizione alle forme di meningite batteriche. I virus che con maggiore frequenza rappresentano una possibile causa di meningite sono:
- gli enterovirus,
- l’herpes simplex di tipo 2 (e più raramente di tipo 1),
- il virus varicella zoster (noto anche per causare la varicella e il fuoco di Sant’Antonio),
- gli adenovirus,
- il virus della parotite,
- l’HIV,
- il virus della coriomeningite linfocitaria,
- i flavivirus,
- gli arbovirus, tra cui il Toscana virus (TOSV).
Funghi che causano meningite
Vi sono un certo numero di fattori di rischio della meningite causata da funghi, tra cui l’uso di immunosoppressori (ad esempio dopo il trapianto di organi), l’AIDS e i deficit del sistema immunitario associati all’invecchiamento.L’evento è, tuttavia, molto raro nelle persone che dispongono di un normale sistema immunitario. L’insorgenza dei sintomi è in genere graduale, con cefalea e febbre presente per almeno un paio di settimane prima della diagnosi. La meningite fungina è più frequentemente causata dal Cryptococcus neoformans. In Africa, la meningite criptococcica è stimata essere la causa più comune di meningite rappresentando il 20-25% delle morti correlate all’AIDS. Altri agenti micotici comuni includono Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitidis e le specie di Candida.
Parassiti che causano meningite
Quando nel liquido cerebrospinale si riscontra una predominanza di eosinofili, un tipo di globuli bianchi, si può ipotizzare una causa parassitaria. I parassiti più comunemente implicati nell’infezione delle meningi sono il Gnathostoma spinigerum, lo Schistosoma, la Naegleria fowleri, il Toxoplasma gondii e il Trypanosoma brucei nonché le condizioni di toxocariasi, paragonimiasi e neurocisticercosi, quest’ultima dovuta all’attraversamento della parete intestinale delle larve di Taenia solium e alla loro localizzazione nel SNC e nello spazio subaranoideo, dove possono rimanere silenti per anni. Quando le larve muoiono si innesca una risposta infiammatoria che può causare una meningite cronica con idrocefalo.
L’Angiostrongylus cantonensis è un altro parassita responsabile di una meningite eosinofila comune in Estremo Oriente. Nuova Guinea e in alcune isole del Pacifico.
Cause non infettive di meningite
La meningite si può verificare anche come risultato di diverse cause non infettive, come la diffusione alle meningi di neoplasie o l’assunzione di alcuni farmaci, per lo più FANS, antibiotici e immunoglobuline per via endovenosa. Può anche essere causata da diverse condizioni infiammatorie come la sarcoidosi, che in tal caso prende il nome di neurosarcoidosi, malattie del tessuto connettivo, come il lupus eritematoso sistemico, e alcune forme di vasculite (infiammazione della parete dei vasi sanguigni) come la Sindrome di Behçet. Cisti epidermoidi e cisti dermoidi possono causare meningite rilasciando materiale nello spazio subaracnoideo. La meningite di Mollaret è una sindrome caratterizzata da episodi ricorrenti di meningite asettica. Raramente l’emicrania può essere causa di meningite e tale diagnosi può essere fatta solo quando le altre possibili cause sono state scartate. Infine vi sono alcune procedure mediche invasive che possono associarsi a complicanza meningitica, fra cui le tecniche di anestesia spinale e peridurale e gli interventi neurochirugici.
Leggi anche: Meningite: contagio, sintomi, vaccino, gravità e profilassi
Contagio della meningite
Le meningiti batteriche e virali sono contagiose, tuttavia non contagiano così facilmente come altre patologie diffusissime, come raffreddore comune o l’influenza. Possono essere trasmesse attraverso le goccioline di secrezioni respiratorie, durante uno stretto contatto come il bacio, uno starnuto o un colpo di tosse verso qualcuno, ma la meningite NON può essere diffusa semplicemente respirando l’aria in cui sia stata presente una persona affetta. La meningite virale è generalmente causata da enterovirus e si diffonde più comunemente attraverso la contaminazione fecale. La contagiosità del meningococco risulta essere bassa, con rari casi secondari, tuttavia il meningococco può essere responsabile di focolai epidemici.
Leggi anche: Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
Conseguenze e complicanze della meningite
Le persone affette da meningite possono sviluppare, nelle prime fasi della malattia, ulteriori problemi che possono richiedere un trattamento specifico e talvolta sono indice di una condizione grave e di una prognosi peggiore. L’infezione può portare a sepsi, una sindrome da risposta infiammatoria sistemica che comporta ipotensione, tachicardia, respiro affannoso, febbre o, raramente, ipotermia. La riduzione della pressione arteriosa può verificarsi precocemente, soprattutto ma non esclusivamente nell’infezione meningococcica e può portare ad un insufficiente apporto di sangue ai vari organi. La coagulazione intravascolare disseminata, una sindrome caratterizzata da eccessiva attivazione dei meccanismi di coagulazione del sangue, può essere causa sia dell’ostruzione del flusso di sangue agli organi, sia di un paradossale aumento del rischio di sanguinamento. Nella meningite da meningococco può presentarsi cancrena degli arti. Il parenchima cerebrale può gonfiarsi, con aumento della pressione intracranica e rischio di erniazione. Ciò può essere notato da un calo del livello di coscienza, dalla perdita del riflesso pupillare alla luce e da una postura anomala. Per approfondire: Pressione intracranica e pressione di perfusione cerebrale
L’infiammazione del tessuto cerebrale può anche ostacolare il normale flusso del liquido cerebrospinale nel cervello causando idrocefalo. Nei bambini gli episodi convulsivi sono frequenti nelle prime fasi di meningite (30% dei casi) e possono essere il risultato di un aumento della pressione nelle aree di infiammazione del tessuto cerebrale. L’infiammazione delle meningi può coinvolgere i nervi cranici, quel gruppo di nervi derivanti dal tronco cerebrale e dall’encefalo che, tra le altre funzioni, controlla i muscoli degli occhi, del viso e dell’apparato uditivo. Sintomi visivi e perdita dell’udito possono persistere anche a seguito di un episodio di meningite. L’infiammazione del cervello (encefalite) o dei suoi vasi sanguigni, così come la formazione di coaguli di sanguenelle vene (trombosi venosa cerebrale), possono portare a debolezza, perdita di sensibilità, o alterazioni del movimento della parte del corpo che viene controllata dalla zona del cervello interessata dall’infezione. Gravi infezioni da meningococco e da pneumococco, possono provocare emorragia delle ghiandole surrenali, con conseguente sindrome di Waterhouse-Friderichsen, spesso letale. Per approfondire: Sindrome di Waterhouse-Friderichsen: cause, sintomi, diagnosi, prevenzione e trattamento
Segni e sintomi precoci e tardivi di meningite negli adulti
Negli adulti, un forte mal di testa, che si verifica in quasi il 90% dei casi di meningite batterica, è il sintomo di esordio più comune di meningite, seguito dalla rigidità del collo, ovvero dall’incapacità di flettere passivamente il collo in avanti, a causa di un aumento del tono muscolare. La classica triade di segni diagnostici consiste in:
- rigidità nucale: presente nel 70% dei casi di meningite batterica negli adulti;
- febbre alta improvvisa;
- alterazione dello stato mentale.
Tuttavia, tutte e tre le caratteristiche sono presenti solo nel 45% di tutti i casi di meningite batterica. Se nessuno dei tre segni è presente, la meningite è estremamente improbabile.
Altri segni comunemente associati alla meningite comprendono:
- fotofobia: intolleranza alla luce;
- fonofobia: intolleranza a rumori forti.
Altri segni di meningismo comprendono la presenza del segno di Kernig o del segno di Brudzinski. Il segno Kernig viene valutato con la persona sdraiata supina, con l’anca e il ginocchio flessi a 90 gradi: in una persona con un segno di Kernig positivo, il dolore limita l’estensione passiva del ginocchio. Il segno di Brudzinski, invece, è positivo quando la flessione del collo provoca la flessione involontaria del ginocchio e dell’anca. Anche se il segno di Kernig e il segno Brudzinski sono entrambi comunemente usati per individuare la meningite, la sensibilità di questi test appare limitata. Essi, tuttavia, hanno una specificità molto buona per la meningite dal momento che sono raramente positivi in altre malattie.
Per approfondire, leggi anche:
- Segni meningei e irritazione meningi in bambini ed adulti
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
Segni e sintomi precoci e tardivi di meningite in neonati e bambini
I neonati ed i bambini non necessariamente manifestano i sintomi prima elencati. Nei lattanti fino a 6 mesi di età, può essere presente il rigonfiamento della fontanella bregmatica. Altre caratteristiche che possono distinguere, nei bambini piccoli, la meningite da malattie meno gravi sono:
- dolore alle gambe;
- estremità fredde;
- colore anomalo della cute.
Diagnosi di meningite
La diagnosi può essere effettuata in base all’anamnesi, all’esame obiettivo ed alla rachicentesi (puntura lombare) che analizza il liquor. Le caratteristiche del liquor forniscono anche importanti dati per capire l’eziologia della meningite, in base ad alcuni fattori:
| Causa della meningite | Glucosio nel liquor | Proteine nel liquor | Cellule nel liquor |
|---|---|---|---|
| Batterica acuta | basso | alto | Neutrofili, spesso > 300/mm³ |
| Virale acuta | normale | normale o alto | Linfociti, < 300/mm³ |
| Tubercolare | molto basso | alto | Linfociti (o neutrofili), < 300/mm³ |
| Fungina | basso | alto | < 300/mm³ |
| Neoplastica | basso | alto | solitamente linfociti |
Per approfondire, leggi: Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
Oltre alla rachicentesi, vari esami maggiormente specifici possono essere utilizzati per distinguere tra i vari tipi di meningite. Un test di agglutinazione al lattice può essere positivo in caso di meningite causata da Streptococcus pneumoniae, Neisseria meningitidis, Haemophilus influenzae, Escherichia coli e streptococchi di gruppo B. Il suo uso di routine non tuttavia incoraggiato in quanto porta raramente a una modifica della terapia, ma può essere utilizzato se gli altri test non forniscono risultati diagnostici. Analogamente, il Limulus test può essere positivo nella meningite causata da batteri Gram-negativi, ma il suo utilizzo è limitato ai casi in cui gli altri test non siano utili. La reazione a catena della polimerasi (PCR) è una tecnica utilizzata per amplificare le piccole tracce di DNA allo scopo di rilevare la presenza di DNA batterico o virale nel fluido cerebrospinale e può rivelarsi estremamente utile nella diagnosi differenziale delle meningiti.
Terapia della meningite
La meningite è potenzialmente pericolosa per la vita e deve essere trattata rapidamente. La somministrazione di antibiotici ad ampio spettro dovrebbe essere iniziata anche durante la fase di conferma della diagnosi. Se si ritiene necessario, può essere utile il ricovero in un’unità di terapia intensiva.
- Se si sospetta un’infezione meningococcica, le linee guida raccomandano l’assunzione immediata di benzilpenicillina prima del ricovero in ospedale.
- L’Herpes simplex virus e l’Human herpesvirus possono rispondere al trattamento con farmaci antivirali, come l’aciclovir, ma non vi sono studi clinici che hanno provato se questo trattamento sia efficace. I casi lievi di meningite virale possono essere trattati senza ricovero in ospedale e tramite misure conservative, come la somministrazione di fluidi e analgesici e con il riposo a letto.
- La meningite fungina, come la meningite criptococcica, viene trattata con lunghe somministrazioni di alte dosi di antimicotici, come l’amfotericina B e la flucitosina.
Inoltre nel paziente con meningite:
- se sono presenti segni di ipotensione o shock devono essere somministrati liquidi per via endovenosa;
- se il livello di coscienza è basso o se vi è evidenza di insufficienza respiratoria può essere necessaria la ventilazione meccanica;
- se vi sono segni di ipertensione endocranica, devono essere prese adeguate misure di controllo della pressione intracranica;
- se vi sono convulsioni devono essere trattate per mezzo di farmaci anticonvulsivanti.
Il verificarsi di idrocefalo può richiedere l’inserimento di un dispositivo di drenaggio temporaneo o a lungo termine, come uno shunt cerebrale. A tal proposito, leggi:
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Shunt cerebrale e intervento per il drenaggio permanente
Prognosi ed aspettativa di vita nella meningite
Una meningite può essere letale, specie per neonati ed anziani. Nei neonati mediamente la mortalità si aggira attorno al 20-30% dei casi di meningite batterica, percentuale che scende al 2% tra gli adolescenti per poi salire nuovamente al 19-35% negli adulti. Il rischio di morte non è solamente influenzato dall’età del soggetto, ma anche dalle condizioni di salute generali del paziente e soprattutto dalla natura del patogeno e dalla durata in cui questo è stato presente nel liquor: ad esempio l’H. influenzae ed il meningococco hanno una prognosi migliore rispetto agli streptococchi di tipo B, ai batteri Gram-negativi e allo S. pneumoniae. Negli adulti, la meningite da meningococco ha una minor mortalità (3-7%) rispetto alla meningite da pneumococco. Negli adulti la prognosi è positiva nel 66% dei casi in cui si registra assenza o disturbi di lieve entità; la sordità viene riportata nel 14% dei casi, i disturbi cognitivi nel 10%.
Disabilità da meningite
Nei bambini purtroppo sono numerose le possibili disabilità a carico del sistema nervoso dovute all’infezione. Epilessia, sordità e disturbi irreversibili dell’apprendimento sono riportati in circa il 15% dei soggetti sopravvissuti.
Prevenzione della meningite
Per alcune forme di meningite, la vaccinazione può essere una prevenzione efficace. Per il meningococco esistono vaccini contro i sierotipi A, C, W135 e Y. Nei paesi in cui è stato introdotto il vaccino contro il meningococco di gruppo C, i casi provocati da questo patogeno sono diminuiti considerevolmente. Per evitare la trasmissione, si consiglia un trattamento profilattico con antibiotici per tutte le persone che hanno avuto contatti stretti con i malati. Differentemente, la meningite da pneumococco si presenta in forma sporadica per cui la profilassi antibiotica non è raccomandata.
Il rischio di infezione può essere ridotto modificando i comportamenti che portano alla trasmissione. I soggetti che hanno a che fare con pazienti malati devono osservare strette norme igieniche ed evitare fonti di contagio dirette, come contatto con feci, baci, trasmissione di saliva a distanza. Nei casi di meningite da Haemophilus influenzae di tipo b, è invece indicata la profilassi antibiotica per chi ha avuto contatti stretti.
Leggi anche:
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Glasgow Coma Scale per la classificazione del coma
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Acondroplasia: diagnosi prenatale ecografica e aspettativa di vita
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Differenza tra toracentesi, paracentesi e rachicentesi
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Poligono di Willis: anatomia e varianti anatomiche
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra ictus ischemico ed emorragico
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
