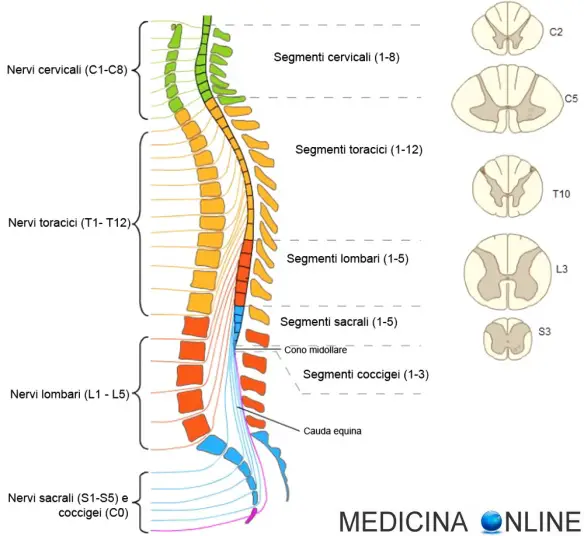
 Con “siringomielia” (una volta chiamata “malattia di Morvan“, in inglese “syringomyelia”) si indica una mielopatia (cioè una malattia che interessa il midollo spinale) che consiste nella formazione anomala di una o più cisti o di cavità di liquido all’interno del midollo spinale. Questa cavità viene chiamata “siringa”. La siringa dilata il midollo stirando i tessuti nervosi. Essa può essere cronica, stazionaria o progressiva. La progressione della malattia è generalmente lenta.
Con “siringomielia” (una volta chiamata “malattia di Morvan“, in inglese “syringomyelia”) si indica una mielopatia (cioè una malattia che interessa il midollo spinale) che consiste nella formazione anomala di una o più cisti o di cavità di liquido all’interno del midollo spinale. Questa cavità viene chiamata “siringa”. La siringa dilata il midollo stirando i tessuti nervosi. Essa può essere cronica, stazionaria o progressiva. La progressione della malattia è generalmente lenta.
La gravità della malattia dipende da quanto essa interferisce con la normale funzione midollare; la siringomielia può provocare la perdita della sensibilità dolorifica e termica degli arti, disturbi nella deglutizione e più in generale nella contrazione muscolare. La malattia può portare inoltre dolore, indolenzimento nella zona colpita, ma anche in braccia e gambe. Ogni paziente sperimenta una diversa combinazione di sintomi con un quadro clinico estremamente variegato, dipendente dalla sede della siringa nel midollo spinale.
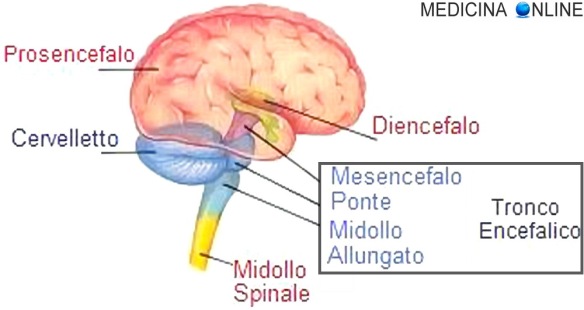
Quando la malattia interessa il bulbo si parla di siringobulbia: in questo caso la malattia coinvolge il bulbo (anche chiamato “midollo allungato”), una parte del tronco encefalico che controlla molte delle funzioni vitali, come la respirazione e la termoregolazione e presiede alla regolazione dell’attività cardiaca.
Epidemiologia
La siringomielia ha una prevalenza stimata di circa 8 casi ogni 100000 persone. La forma congenita si manifesta generalmente nei giovani adulti, prima dei 40 anni, anche se i sintomi possono insorgere a qualsiasi età.
Eziopatogenesi
Il liquido cefalorachidiano in condizioni normali scorre nello spazio subaracnoideo che avvolge il midollo spinale e l’encefalo, e nel sistema dei ventricoli cerebrali, dei quali il canale midollare rappresenta il prosieguo caudale. Il liquido cefalo-rachidiano veicola sostanze nutrienti e prodotti di scarto e serve anche con sistema di ammortizzazione per l’encefalo. Un eccesso di liquido nel canale midollare prende il nome di idromielia. Quando il liquido determina una dissezione della circostante sostanza bianca e penetra nel midollo spinale formando una cavità cistica, allora si parla di siringomielia. Se idromielia e siringomielia coesistono, il che avviene spesso, allora si parla di siringoidromielia. Il flusso pulsatile del liquido cefalo-rachidiano è il risultato della differenza di fase fra il flusso in ingresso ed il flusso in uscita dai ventricoli cerebrali. Per ogni ciclo cardiaco mediamente in un individuo normale 1 cc di liquido cefalo-rachidiano viene escreto nei ventricoli cerebrali e da qui fluisce nel canale midollare. È stato osservato che l’ostruzione del flusso del liquido cefalo-rachidiano nel canale midollare determina la formazione di siringhe. Questo si verifica ad esempio in caso di malformazione di Chiari, aracnoidite midollare, scoliosi, disallineamento delle vertebre, neoplasie midollari, spina bifida ed altre cause ostruttive dirette o indirette.
Cause e fattori di rischio
In base al momento della vita in cui la siringomielia si verifica, si distinguono due forme di siringomielia: congenita ed acquisita.
La siringomielia congenita (anche detta “siringomielia primitiva” o “siringomielia primaria“) è la forma più diffusa di siringomielia, per definizione è presente alla nascita ed è dipendente dalla malformazione di Chiari, malformazione che ha cause ancora non chiarite anche se si sospetta una causa genetica, a causa della sua ricorrenze in ambito famigliari. A causa di una malformazione ossea, la fossa cranica posteriore è di dimensioni troppo piccole e il cervelletto, il tronco encefalico ed i nervi cranici in essa contenuti con lo sviluppo presentano una dislocazione verso l’alto e/o verso il basso, determinando una compressione sugli altri tessuti ed ostacolando il flusso del liquido cefalo-rachidiano. In questa forma i sintomi si manifestano solitamente fra i 25 ed i 40 anni. Alcuni pazienti soffrono anche di idrocefalo, condizione nella quale il liquido cefalo-rachidiano si accumula nel sistema dei ventricoli cerebrali, o di aracnoidite. Si osservano casi, sebbene rari, di trasmissione ereditaria di questo tipo di siringomielia.
La siringomielia acquisita (anche detta “siringomiela secondaria“) è meno diffusa, non è presente alla nascita e può essere causata da vari eventi o patologie, tra cui traumi, meningiti, emorragie, neoplasie, scoliosi e cifosi con danno vertebrale, ernia discale e altre cause. In queste circostanze la siringa si forma nella porzione di midollo spinale danneggiato dal primo insulto. In seguito la cisti si espande. Questa forma viene talvolta definita siringomielia non comunicante. I sintomi si manifestano mesi o anni dopo l’insulto primitivo. Una delle cause tipiche di siringomielia post-traumatica è un incidente stradale o un simile trauma che determinano un colpo di frusta (ad esempio una caduta).
Siringomielia familiare a trasmissione autosomica recessiva
Sono stati descritti casi di siringomielia familiare a trasmissione genetica autosomica recessiva, con un’incidenza stimata del 2% dei casi di siringomielia. Una malattia è detta “a trasmissione autosomica recessiva” quando l’allele alterato deve essere presente in coppia (omozigosi), cioè sono necessarie due copie dell’allele difettoso per far sì che la malattia si esprima, a prescindere dal sesso. Non basta un solo genitore portatore sano o malato, bensì entrambi i genitori devono essere portatori sani o malati. Il fenotipo quindi si esprime quando nel genotipo dell’individuo sono presenti entrambi gli alleli responsabili, fatto che spiega l’alta probabilità di sviluppare malattie genetiche in caso di incesto. Quindi:
- un individuo che possegga entrambi gli alleli alterati: è portatore ed è malato;
- un individuo che possegga solo un allele alterato: è portatore ma è sano;
- un individuo che non possegga nessun allele alterato: NON è portatore ed è sano.
Essere portatore sano vuol dire quindi NON avere la patologia ma possedere nel proprio genotipo un allele mutato, che può essere trasmesso alle generazioni successive.
Dalla combinazione delle possibili condizioni di genitori sani, malati e portatori sani, deriva la distribuzione probabilità che la malattia sia trasmessa ai figli:
- genitori malato-malato: la probabilità che il figlio/a nasca malato è del 100%;
- genitori sano-malato: la probabilità che il figlio/a nasca portatore sano è del 100%;
- genitori malato-portatore sano: la probabilità che il figlio/a nasca malato è del 50% e del 50% che nasca portatore sano;
- genitori sano-portatore sano: la probabilità che il figlio/a nasca sano è del 50% e del 50% che nasca portatore sano;
- genitori portatore-portatore: la probabilità che il figlio/a nasca portatore sano è del 50% mentre è del 25% che nasca sano o malato.
Se nessuno dei genitori ha un allele mutato, non c’è ovviamente alcuna trasmissione autosomica recessiva ed i figli saranno tutti sani e NON portatori dell’allele mutato.
Sintomi e segni
Sebbene la siringomielia possa causare la rottura delle connessioni neurali del midollo spinale e danni neurologici anche severi, circa la metà dei pazienti non presenta nessun tipo di invalidità oppure soltanto una lieve invalidità. In molti casi, nelle fasi inziali, la malattia è asintomatica, cioè non determina alcun sintomo o solo sintomi molto lievi ed aspecifici. La siringomielia in altri casi può causare vari sintomi neurologici, a volte simile a quella di altre mielopatie (ad esempio discopatie). Nei pazienti sintomatici l’esordio è caratterizzato da dolore e disturbi sensitivi come assenza di sensibilità alle punture e/o alla temperatura, oppure un aumento della sensibilità agli stimoli. Sono comuni la perdita della capacità di differenziare le sensazioni tra il caldo e il freddo, con il mantenimento della sensibilità tattile e alla luce agli arti superiori e al tronco, e la riduzione dei riflessi agli arti superiori. I sintomi motori variano tra debolezza di entità variabile, spasticità o perdita parziale o totale dell’autonomia a causa di una vera e propria paralisi. Possono insorgere alterazioni della funzione vescicale e sessuale. In sintesi i pazienti possono soffrire di:
- dolore cronico simile a quello neuropatico;
- parestesie;
- rigidità del rachide;
- perdita di sensibilità, specie alle mani;
- paralisi;
- paresi temporanea o permanente;
- alterata regolazione della temperatura corporea;
- alterata regolazione della sudorazione (iperidrosi o ipersudorazione);
- alterata regolazione della motilità intestinale;
- mioclono;
- fascicolazione;
- astenia (debolezza muscolare);
- perdita di massa muscolare (atrofia o segni di sofferenza neurogena);
- affaticabilità;
- tremore da movimento;
- crampi e contratture;
- spasmi;
- alterata minzione;
- alterata funzione sessuale;
- distonia.
La siringomielia risparmia il lemnisco mediale del midollo, lasciando intatte la sensibilità pressoria, vibratoria e tattile e la propriocezione degli arti superiori. Il sintomo iniziale più importante della siringomielia post-traumatica è il dolore.
In caso di interesse del bulbo (siringobulbia) si possono osservare:
- paralisi delle corde vocali;
- atrofia ipsilaterale della lingua;
- nevralgia del trigemino;
- perdita di sensibilità nel territorio di innervazione del nervo trigemino.
Diagnosi
I sintomi della siringomielia sono comuni a diverse altre malattie, il che porta ad una difficile diagnosi differenziale basata solo su esame obiettivo e spesso ad un ritardo della diagnosi. Fortunatamente la risonanza magnetica permette di raggiungere una diagnosi di certezza in tempi brevi poiché è in grado di identificare la presenza delle cavità ripiene di liquido all’interno del midollo spinale, con estensione orizzontale e verticale variabili, che possono comprendere il coinvolgimento di un livello superiore fino all’interessamento di tutto il midollo spinale. Spesso si esegue anche l’elettromiografia, in caso di sintomi neurologici periferici. Per approfondire, leggi anche: Elettromiografia: cos’è, quanto dura, costo, è dolorosa?
Terapie
Il trattamento consiste nel follow-up a lungo termine (con visite periodiche di controllo) e nell’intervento chirurgico, eseguito però solo in caso di progressivo deterioramento neurologico, mentre in altri casi si esegue una terapia farmacologica sintomatica.
Trattamento farmacologico
In casi in cui la malattia, ai controlli periodici, appare “stazionaria”, cioè non progredisce, il medico può optare per una terapia farmacologica sintomatica, soprattutto per controllare il dolore tramite farmaci specifici per il dolore neuropatico come gabapentin oppure pregabalin e paracetamolo, associata a esercizio fisico mirato e fisioterapia.
Trattamento chirurgico
La tipologia dell’intervento chirurgico viene definita dal tipo e dalla causa che ha terminato la lesione. L’intervento chirurgico, effettuato da un neurochirurgo, consente di drenare la siringa, abbassando la pressione sul midollo spinale, mediante il posizionamento di shunt fra la siringa ed il canale midollare. La procedura non è esente da rischi per danni in acuto sul midollo spinale o di infezioni. In caso di malformazione di Chiari, la terapia è diretta alla correzione chirurgica delle ossa della fossa cranica posteriore così come in occasione di siringomielia conseguente a traumi o neoplasie l’intervento deve mirare a correggere l’eventuale anomalia anatomica residua o all’asportazione della neoplasia.
Per approfondire:
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringobulbia: cause, sintomi, diagnosi e trattamento
Leggi anche:
- Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Pressione intracranica e pressione di perfusione cerebrale
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Pressione intracranica e pressione di perfusione cerebrale
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Acondroplasia: diagnosi prenatale ecografica e aspettativa di vita
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Differenza tra toracentesi, paracentesi e rachicentesi
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Poligono di Willis: anatomia e varianti anatomiche
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra ictus ischemico ed emorragico
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
