 Con “spondilolistesi” (anche chiamata “olistesi”, erroneamente chiamata “listesi”, in inglese “spondylolisthesis”) in medicina si indica una patologia della colonna vertebrale caratterizzata dall’anomalo spostamento di una vertebra rispetto ad un’altra vertebra contigua (vicina). Tali spostamenti in alcuni casi sono asintomatici, mentre in altri determinano un’alterazione della dinamica vertebrale con instabilità della colonna, oltre a vari sintomi tra cui dolore e deficit neurologici sensitivi e/o motori.
Con “spondilolistesi” (anche chiamata “olistesi”, erroneamente chiamata “listesi”, in inglese “spondylolisthesis”) in medicina si indica una patologia della colonna vertebrale caratterizzata dall’anomalo spostamento di una vertebra rispetto ad un’altra vertebra contigua (vicina). Tali spostamenti in alcuni casi sono asintomatici, mentre in altri determinano un’alterazione della dinamica vertebrale con instabilità della colonna, oltre a vari sintomi tra cui dolore e deficit neurologici sensitivi e/o motori.
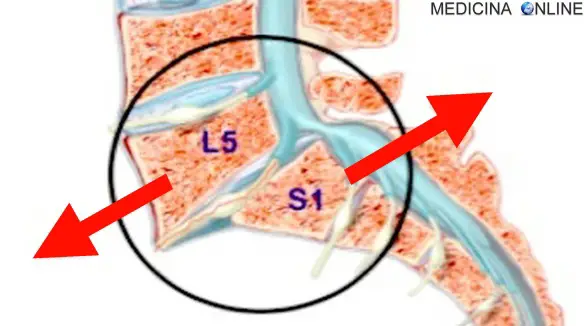
Tutte le vertebre della colonna possono essere colpite da spondilolistesi ed in base alla zona interessata avremo un diverso tipo di spondilite (cervicale, toracica o lombosacrale), tuttavia le vertebre statisticamente più colpite sono L3, L4, L5 ed S1, cioè la terza, la quarta e la quinta vertebra lombare e la prima sacrale. Altre vertebre colpite di frequente, pur se meno rispetto a quelle lombosacrali, sono quelle cervicali, in particolare C3, C4, C5 e C6 (cioè la terza, la quarta, la quinta e la sesta vertebra cervicale).
La spondilolistesi può essere correlata a mielopatia (malattie del midollo osseo), radicolopatia (malattie delle radici dei nervi spinali) e/o a discopatia (malattie dei dischi intervertebrali).
La diagnosi e soprattutto la cura di una spondilolistesi può richiedere l’intervento di vari professionisti della salute, tra cui neurologo, neurochirurgo, ortopedico, fisiatra, immunologo, reumatologo, posturologo, radiologo, fisioterapista ed altre figure professionali. Nella maggioranza dei casi più professionisti lavorano insieme per migliorare le possibilità di gestione e di cura del paziente.
Diffusione
La spondilolistesi ha una prevalenza che oscilla tra il 3 e il 7 %, anche se in alcune categorie professionali raggiunge picchi superiori al 20%, ad esempio tra gli atleti professionisti, gli acrobati ed i danzatori.
Tipi di scivolamento
Generalmente lo scivolamento di una vertebra avviene in tre direzioni ed in base al tipo di scivolamento, si distinguono tre tipi di spondilolistesi:
- scivolamento anteriore o “anterolistesi”: la vertebra si sposta in direzione anteriore (in avanti); è la situazione più frequente;
- scivolamento posteriore o “retrolistesi”: la vertebra si sposta in direzione posteriore; è meno frequente rispetto allo scivolamento anteriore;
- scivolamento laterale o “laterolistesi”: la vertebra si sposta lateralmente a destra o sinistra; è rara.
Diversi tipi di scivolamento possono coesistere nello stesso paziente.
Cause e fattori di rischio
La spondilolistesi può essere causata o favorita da diverse condizioni e patologie, tra cui:
- spondilolisi: è la rottura di uno o più istmi vertebrali;
- malformazioni congenite (già presenti alla nascita);
- traumi: diversi traumi alla colonna (sportivi, in incidenti stradali, cadute…) possono innescare una serie di condizioni che portano a spondilolistesi, anche a distanza di tempo dal trauma;
- frattura vertebrale;
- esercizi fisici sbagliati: svolgere cronicamente attività fisica in modo errato (ad esempio pesistica in palestra) è un fattore di rischio per la spondilolistesi;
- degenerazione dovuta all’età: l’età avanzata porta con sé un fisiologico deterioramento delle strutture che compongono la colonna vertebrale ed è un fattore di rischio per la spondilolistesi;
- artrite reumatoide: può determinare un indebolimento delle strutture vertebrali;
- tumori e metastasi ossei;
- tumori e metastasi spinali;
- postura sbagliata: avere un atteggiamento posturale cronicamente errato (o svolgere professioni che costringono la colonna a posizioni sbagliate) è un fattore di rischio per la spondilolistesi;
- pregresso intervento chirurgico: interventi chirurgici alla colonna possono favorire la spondilolistesi.
Varie altre patologie possono determinare spondilolistesi, tra cui:
- osteogenesi imperfetta (malattia delle ossa di cristallo);
- malattia di Paget;
- sindrome di Marfan;
- acondroplasia;
- sindrome di Ehlers-Danlos;
- neurofibromatosi;
- crollo vertebrale;
- tubercolosi ossea;
- osteomielite;
- spondilite anchilosante;
- malattia di Pott;
- sindrome di Scheuermann;
- artrosi;
- osteoporosi;
- scoliosi.
Nella donna dopo la menopausa si può accentuare una pregressa osteoporosi che favorisce lo scivolamento vertebrale.
Sintomi e segni
In alcuni casi una spondilolistesi lieve può essere del tutto asintomatica, cioè non provoca alcun sintomo ed il soggetto si accorge di averla solo eseguendo esami radiografici alla colonna vertebrale eseguiti per altri motivi. Più frequentemente la spondilolistesi provoca sintomi, soprattutto sintomi neurologici, i quali sono diversi in base a:
- sede di insorgenza;
- eventuale coinvolgimento del midollo spinale (mielopatia) e/o della radice dei nervi spinali (radicolopatia);
- causa a monte che ha determinato la spondilolistesi.
Dolore
Il dolore è senza dubbio un sintomo della spondilolistesi. In genere una spondilolistesi colpisce in due zone, quella cervicale e – più frequentemente – quella lombosacrale, dando luogo a due tipi diversi di dolore:
- a livello cervicale: dolore al collo, alla schiena ed irradiazione del dolore lungo gli arti superiori (cervico-brachialgia);
- a livello lombare e/o sacrale: dolore alla zona lombare ed irradiazione del dolore lungo gli arti inferiori (lombo-sciatalgia, comunemente chiamata “sciatica”).
Nei giovani affetti da spondilolistesi, il dolore è intermittente: si accentua con lo sforzo e si riduce col riposo; negli adulti e negli anziani invece il dolore tende ad essere continuo e a non scomparire del tutto anche col riposo. Il paziente affetto da anterolistesi (spostamento in avanti della vertebra) nota che il dolore tende ad aumentare quando estende la colonna (aumento della spinta in avanti) mentre al contrario tende a diminuire quando la flette (diminuzione della spinta in avanti).
Altri sintomi
Oltre al dolore, altri possibili sintomi e segni neurologici di spondilolistesi, sono:
- senso di rigidità a collo, schiena e/o arti superiori o inferiori;
- cefalea;
- stanchezza diffusa;
- malessere generale;
- spasmi muscolari;
- fascicolazioni muscolari;
- perdita dei riflessi;
- perdita di forza agli arti superiori e/o inferiori;
- difficoltà motorie (ad esempio difficoltà a camminare o ad eseguire movimenti);
- paralisi degli arti superiori e/o inferiori;
- perdita della sensibilità cutanea;
- indolenzimento;
- formicoli;
- bruciore a mani e/o piedi (parestesia);
- intorpidimento al volto;
- instabilità della postura a volte con perdita di equilibrio;
- atrofia muscolare.
Molti pazienti notano cambiamenti e difficoltà nell’andatura quando camminano. Nei casi più gravi si osservano deformità caratterizzate dall’accorciamento del tronco e dallo spostamento in avanti dell’addome.
Complicanze
In assenza di cure adeguate o, qualora siano molto gravi, alcune discopatie possono dar luogo a complicanze anche irreversibili ed invalidanti, tra cui:
- cronicizzazione del dolore;
- ricorrenza degli spasmi muscolari;
- grave perdita di forza muscolare con difficoltà nel compiere gesti semplici come camminare o scrivere;
- paralisi parziale o totale, temporanea o irreversibile, degli arti superiore e/o inferiori;
- perdita della sensibilità parziale o totale, temporanea o irreversibile, di vari distretti cutanei;
- perdita parziale o totale, temporanea o irreversibile, del controllo della funzione urinaria e/o fecale con incontinenza urinaria e/o fecale;
- comparsa di disfunzioni sessuali come disfunzione erettile ed anorgasmia;
- perdita dell’autonomia;
- depressione causata da una delle complicanze fino ad ora elencate.
Paralisi
Il rischio di una paralisi è generalmente molto ridotto nella maggioranza degli scivolamenti vertebrali, tuttavia una spondilolistesi grave, cronica e non trattata può compromettere alcune funzioni motorie e/o sensitive in modo anche severo, potendo determinare paralisi e/o deficit sensitivi nella zona interessata. Alcune di queste funzioni potrebbero essere in parte ripristinate con cure apposite (ad esempio con fisioterapia), tuttavia altre potrebbero essere perse in modo irreversibile.
Diagnosi
Le indagini utili per diagnosticare una spondilolistesi sono l’anamnesi (raccolta di tutti i dati relativi al paziente ed alla sua storia), l’esame obiettivo (la visita vera e propria) e soprattutto la diagnostica per immagini (radiografia, risonanza magnetica e/o TAC), in alcuni casi associata ad elettromiografia (EMG). In generale esami che potrebbero essere utili alla diagnosi differenziale di una discopatia, sono:
- analisi del sangue;
- risonanza magnetica;
- tomografia computerizzata (TAC);
- radiografia;
- mielografia;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- puntura lombare.
IMPORTANTE: non tutti gli esami elencati sono sempre necessari.
Continua la lettura con: Spondilolistesi: esercizi, fisioterapia, operazione chirurgica
Leggi anche:
- Mielopatia: significato, tipi, sintomi, diagnosi, cure, consigli, prognosi
- Radicolopatia: significato, rimedi casalinghi, attività fisica, integratori, cure
- Ematomielia (emorragia midollare): cause, sintomi, diagnosi, cure
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Sciatica: quanto dura, come dormire, come farla passare
- Sciatica: caldo o freddo? Si può morire? Non passa: cosa fare?
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Tumori vertebro-midollari: tipi, sintomi, diagnosi, terapia, chirurgia, prognosi
- Discopatia degenerativa lombare e cervicale: cura, esercizi, integratori
- Frattura vertebrale: cause, classificazione, rischi, cure, paralisi
- Stenosi spinale (stenosi vertebrale) lombare e cervicale: cure, esercizi
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Spondilosi cervicale: cause, sintomi, cure, esercizi, invalidità
- Spondilosi lombare: cause, sintomi, terapie, esercizi, invalidità
- Spondilite anchilosante: sintomi, immagini, cure, invalidità, complicanze
- Elettromiografia: cos’è, quanto dura, costo, è dolorosa?
- Mielografia: cos’è, perché si esegue, come si esegue, quali sono i rischi?
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Mielopatia ischemica e infarto midollare: cause, sintomi, diagnosi, cure
- Osteoporosi: cause, diagnosi, cure, osteopenia e valori T-score
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra nervo misto, sensitivo e motorio con esempi
- Differenza tra nervo cranico, encefalico e spinale con esempi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Differenza tra anticorpo ed autoanticorpo
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Terapia con Infrarossi per il dolore
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Segni meningei e irritazione meningi in bambini ed adulti
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Differenza tra stretching statico, dinamico, attivo e passivo
- Stretching: impara le basi per farlo bene!
- Lo stretching fa bene o fa male? Tutte le verità scientifiche
- Stretching propriocettivo: vantaggi, svantaggi, per chi è adatto?
- Stretching di Wharton: caratteristiche ed esercizi spiegati
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
