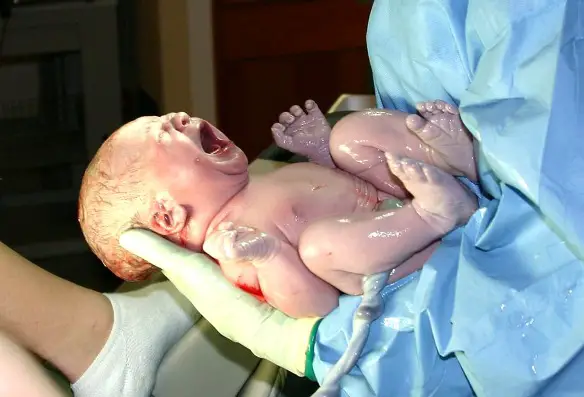
Con “Indice di Apgar” in medicina e neonatologia ci si riferisce al risultato di una serie di rapidi test effettuati di routine al bimbo appena nato per valutare la vitalità e l’efficienza delle funzioni primarie dell’organismo del neonato nei primi istanti di vita extrauterina. L’Indice di Apgar deve il suo nome a Virginia Apgar, un’anestesista statunitense che per prima lo codificò nel 1952.
Quando viene valutato l’Indice di Apgar?
Il test di Apgar viene effettuato immediatamente dopo il parto, a circa 1 minuto di vita, e ripetuto generalmente una seconda volta a 5/10 minuti dal parto. Il motivo di tale ripetizione è che l’Indice di Apgar non è un valore necessariamente statico, bensì può migliorare (o peggiorare) nel tempo. In alcuni casi, se l’Indice è basso, va ripetuto altre volte nel tempo, fino a stabilizzazione, se necessario.
Leggi anche:
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- In quale settimana di parto un neonato viene detto prematuro?
Tabella di Apgar
L’indice di Apgar si basa su cinque parametri di base, a ciascuno dei quali si assegna un punteggio da zero a due:
- il punteggio di zero indica maggiore gravità riferita al parametro di riferimento;
- il punteggio di uno indica minore gravità riferita al parametro di riferimento;
- il punteggio di due indica normalità del parametro di riferimento.
Il valore massimo possibile dell’indice è quindi 10, che indica neonato normale. Mentre punteggi al di sotto del valore 7 indicano una gravità tanto maggiore quanto più ci si avvicina allo zero.
Osserviamo in questa tabella i parametri ed i punteggi usati per determinare l?indice di Apgar:
| Schema di Apgar per la valutazione della vitalità del neonato | |||
|---|---|---|---|
| Parametro | 0 punti | 1 punto | 2 punti |
| Frequenza cardiaca: | assente | < 100 battiti per minuto | > 100 bpm (normale) |
| Respirazione: | assente a 60 secondi dalla nascita | debole o irregolare | vigorosa con pianto |
| Tono Muscolare: | assente (atonia) | flessione accennata | movimenti attivi |
| Riflessi: (risposta al catetere nasofaringeo) |
assenti | scarsi | starnuto, pianto vivace, tosse |
| Colore della pelle: | completamente cianotico o pallido | normale ma con estremità cianotiche | completamente normale |
Parametri dell’Indice di Apgar
I parametri considerati per ottenere l’Indice di Apgar, sono i seguenti:
- Frequenza cardiaca. La frequenza delle pulsazioni cardiache al minuto è il primo fattore da considerare, perché è senza dubbio il parametro più importante per la diagnosi e la prognosi. Una frequenza cardiaca compresa tra 100 e 140 è considerata normale e corrisponde a un punteggio di 2, una frequenza al di sotto di 100 riceve 1 punto, e il punteggio è 0 se non può essere visto, sentito o ascoltato alcun battito, fatto che è indubbiamente prodromo di una diagnosi infausta, nel caso non si intervenisse tempestivamente. La palpazione eseguita due dita sopra l’ombelico è il metodo più efficace per determinare la frequenza cardiaca velocemente.
- Attività respiratoria. Un bambino che è in apnea a 60 secondi dalla nascita riceve 0 punti, mentre il bimbo che respira e piange abbondantemente riceve 2 punti. Tutti gli altri tipi di attività respiratoria (come debole o irregolare) ricevono 1 punto.
- Riflessi. Questo termine si riferisce alla risposta ad alcune forme di stimolazione. Il metodo più usato per testare i riflessi è l’aspirazione dall’orofaringe e dalle narici mediante un catetere soffice che causa una contrazione dei muscoli mimici (ad esempio il bimbo storce il naso), uno starnuto o la tosse.
- Tono muscolare, Questo è un parametro facile da giudicare: un bambino completamente flaccido riceve un punteggio pari a 0, e uno con un buon tono e una flessione spontanea di braccia e gambe riceve 2 punti.
- Colorito. Questo è senz’altro il segno più difficile da valutare perché differisce da osservatore a osservatore: tutti i bambini alla nascita sono ovviamente cianotici a causa della difficoltà respiratoria durante il passaggio dal canale del parto e la relativa bassa saturazione di ossigeno nel loro organismo. La sparizione di tale cianosi dipende direttamente da due parametri considerati in precedenza, l’attività respiratoria e la frequenza cardiaca. Un punteggio pari a 2 viene dato solo a quei neonati che si presentano completamente rosei.
Interpretazione dell’Indice di Apgar
Come già prima accennato, punteggi più elevati indicano normalità o minore gravità, mentre punteggi più bassi indicano maggiore gravità:
- Indice di Apgar uguale a 7 – 8 – 9 – 10: il neonato è normale;
- Indice di Apgar uguale a 4 – 5 – 6: il neonato è moderatamente a rischio;
- Indice di Apgar uguale a 0 – 1 – 2 – 3: la sopravvivenza del neonato è gravemente a rischio.
I neonati con punteggio fra 4 e 6 sono moderatamente a rischio quindi sono/possono essere bisognosi di assistenza e vigilanza. Il test va ripetuto ogni 5 minuti. I neonati con punteggio alla nascita inferiore a 4 sono gravemente depressi e necessitano di intervento medico. Se tale intervento non è immediato ed efficace, la vita del neonato è purtroppo a rischio.
Leggi anche:
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Parto pretermine: conseguenze sul neonato prematuro
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
Perché l’indice di Apgar è basso o medio/basso?
Esistono moltissimi motivi diversi, patologici e non patologici, che possono determinare un Indice di Apgar basso o medio/basso, tra questi i più diffusi sono:
- il bambino è prematuro (cioè è nato prima della 37° settimana);
- risulta piccolo per l’età gestazionale;
- ha subito traumi nel corso del parto;
- è stata rilevata sofferenza fetale;
- il parto è stato eseguito tramite un cesareo.
In tutti questi casi un eventuale Indice di Apgar basso indica uno svantaggio iniziale che però quasi sempre viene recuperato nel giro di poco tempo grazie al progressivo adattamento del bimbo all’ambiente esterno: l’Indice di Apgar in questi casi tende generalmente ad aumentare col passare dei minuti.
Conseguenze sul bimbo di un Indice di Apgar troppo basso
Come appena visto, un Indice di Apgar basso o medio/basso indica certamente rischi maggiori per il bimbo, ma ciò non significa che sia un valore statico o una vera e propria “condanna” per nostro figlio: col passare dei minuti o con interventi medici adeguati, il neonato può stabilizzarsi fino a “totalizzare” un punteggio più elevato ed assolutamente normale. E’ tuttavia innegabile che un indice estremamente basso, al di sotto di 3, possa determinare conseguenze, anche gravi e permanenti, nel bambino. Tali conseguenze dipendono dai fattori che hanno determinato un punteggio finale così basso e sono difficilmente prevedibili. Nei casi più gravi è purtroppo messa a rischio la sopravvivenza stessa del bimbo.
Indice di Apgar basso (<3) e paralisi cerebrale
Da uno studio pubblicato da ricercatori norvegesi nel British Medical Journal risulta che un punteggio Apgar basso in bambini nati a termine o con un peso normale alla nascita è fortemente associato a traumi subiti durante il parto e a paralisi cerebrale. I ricercatori hanno utilizzato i dati dal registro norvegese delle nascite e il registro dei bambini affetti di paralisi cerebrale per valutare l’associazionetra punteggio Apgar a cinque minuti dopo la nascita e paralisi cerebrale in 543.064 bambini nati tra il 1986 e il 1995. Si è rilevato che la prevalenza di paralisi cerebrale nei bambini con punteggio Apgar inferiore a 3 è stato più di 100 volte superiore a quello dei bambini con un punteggio pari a 10. Un basso punteggio Apgar è stato anche associato a tutti i sottogruppi di paralisi cerebrale comprese la diplegia e l’emiplegia spastica, anche s el’associazione maggiore è risultata quella alla tetraplegia. Bassi punteggi Apgar sono frequentemente associati a lesioni perinatali, encefalopatia ipossico ischemica (asfissiaperinatale) e traumi da parto che possono causare lesioni al cervello fetale con conseguente paralisi cerebrale. A tal proposito, leggi anche:
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
“APGAR”per gli studenti di Medicina
Il pediatra Joseph Butterfield utilizzò le lettere del cognome APGAR per creare un acronimo inverso che facesse memorizzare meglio agli studenti i cinque punti da analizzare:
- A → Appearence (colorito);
- P → Pulse (frequenza cardiaca);
- G → Grimace (riflessi);
- A → Activity (tono muscolare);
- R → Respiratory effort (attività respiratoria).
Leggi anche:
- Il “Riflesso di Moro”: un tenero abbraccio dal neonato alla madre
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Differenza tra culla termica ed incubatrice neonatale
- Travaglio: significato, sintomi e come capire se il parto è vicino
- Rottura delle acque: sintomi, colore, come riconoscerla, che fare?
- Differenza tra liquido della rottura delle acque, urina e perdite
- Gravidanza: cosa prova il bambino durante il parto?
- Travaglio, secondamento e le altre fasi del parto naturale
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Tachipnea transitoria del neonato (sindrome del polmone umido neonatale)
- Sindrome da distress respiratorio del neonato: cause, fattori di rischio, fisiopatologia
- Sindrome da distress respiratorio del neonato: sintomi, segni, gravità
- Sindrome da distress respiratorio del neonato: diagnosi, esami
- Sindrome da distress respiratorio del neonato: terapia, complicanze
- Sindrome da distress respiratorio del neonato: prevenzione, prognosi, mortalità
- Displasia broncopolmonare: epidemiologia, cause, fattori di rischio
- Displasia broncopolmonare: diagnosi, criteri diagnostici, gravità
- Displasia broncopolmonare: terapia, evoluzione, prognosi, mortalità, complicanze
- Displasia broncopolmonare: complicanze, evoluzione, mortalità, prevenzione
- Ipertensione polmonare persistente nel neonato: cause, fisiopatologia
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Ipertensione polmonare persistente nel neonato: diagnosi, esami
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Secondamento: come e perché avviene l’espulsione della placenta
- Le aderenze patologiche della placenta in gravidanza
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Vostro figlio soffre di autismo? I primi segnali per capirlo e come comportarsi con lui
- Sindrome di Asperger in bambini ed adulti: primi sintomi, terapie
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Minor rischio di depressione post partum con nascite in inverno e primavera
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Ho preso la salmonella in gravidanza: quali danni al feto?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Fino a che età un uomo può avere figli?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Cos’è il perineo, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Restare incinta vergine senza penetrazione è possibile?
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Prendere il sole al seno fa male? Come abbronzarlo in sicurezza
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Come cambia il seno in gravidanza e come proteggerlo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
