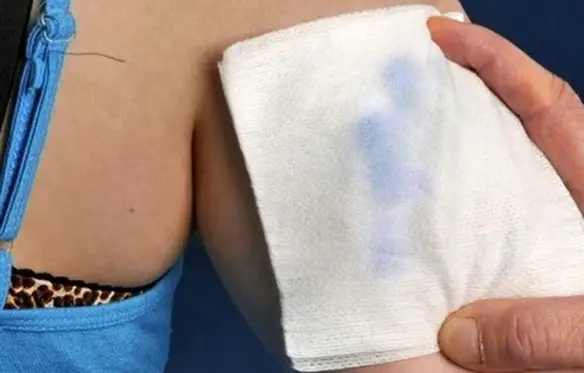
 Con “cromoidrosi” (in inglese “chromhidrosis“) in medicina si indica una rara condizione caratterizzata dalla secrezione di sudore che appare colorato. È causata dalla deposizione di lipofuscina nelle ghiandole sudoripare. Sono stati segnalati casi di sudore rosso, blu, verde, giallo, rosa, viola, arancione, grigiastro e nero. La cromidrosi può essere di tre tipi (cromidrosi apocrina, cromidrosi eccrina e pseudocromidrosi) e può essere anche suddivisa in due categorie principali:
Con “cromoidrosi” (in inglese “chromhidrosis“) in medicina si indica una rara condizione caratterizzata dalla secrezione di sudore che appare colorato. È causata dalla deposizione di lipofuscina nelle ghiandole sudoripare. Sono stati segnalati casi di sudore rosso, blu, verde, giallo, rosa, viola, arancione, grigiastro e nero. La cromidrosi può essere di tre tipi (cromidrosi apocrina, cromidrosi eccrina e pseudocromidrosi) e può essere anche suddivisa in due categorie principali:
- cromoidrosi primitivo: quando si ha secrezione di sudore già colorato;
- cromoidrosi secondario (pseudocromoidrosi): quando il sudore viene secreto incolore, ma si colora dopo essere stato secreto, principalmente per opera di batteri cromogeni.
Etimologia
Il termine cromoidrosi deriva dal termine greco χρῶμα (che significa “colore”) e ὕδωρ (che significa “acqua”).
Cenni storici
La cromidrosi è stata segnalata per la prima volta da Yonge nel 1709. Nel 1954 Walter Shelley e Harry Hurley determinarono che i granuli di lipofuscina sono responsabili della pigmentazione del sudore osservata nella cromidrosi apocrina.
Epidemiologia
La cromidrosi apocrina può comparire a qualsiasi età, ma di solito appare dopo la pubertà, quando inizia la funzione secretoria apocrina. La malattia è considerata cronica, tuttavia, può regredire con l’età con la diminuzione della secrezione apocrina. La cromidrosi apocrina non mostra alcuna predisposizione occupazionale o geografica e non è influenzata da variazioni climatiche o stagionali. Non c’è predilezione di genere, ma la cromidrosi è stata riportata in letteratura più comunemente negli afroamericani, ad eccezione della cromidrosi facciale, che è stata segnalata più comunemente nei caucasici.
Cause e fattori di rischio
Le ghiandole sudoripare presenti nel nostro corpo, sono di due tipi: ghiandole eccrine e ghiandole apocrine. Le eccrine producono un sudore acquoso che non ha odore, mentre le apocrine producono un sudore più denso che una volta demolito dai batteri diventa la principale causa dell’odore più o meno sgradevole di alcuni tipi di sudore. La cromidrosi può essere suddivisa in tre categorie:
- cromidrosi apocrina;
- cromidrosi eccrina;
- pseudocromidrosi.
Cromidrosi apocrina
La cromoidrosi è principalmente di origine apocrina: la lipofuscina, prodotta dalla ghiandola apocrina, è il pigmento responsabile del sudore colorato. In vari colori della lipofuscina dipende dai vari stati ossidativi in cui si trova il pigmento. La lipofuscina è un pigmento giallo-marrone che si trova solitamente nel citoplasma delle cellule di vari organi e non è specifico delle ghiandole apocrine. Le ghiandole apocrine di individui normali e di persone con cromidrosi apocrina contengono granuli di lipofuscina, la differenza sta nella quantità di lipofuscina presente e/o nello stato di ossidazione superiore al normale. Maggiore è l’entità dell’ossidazione della lipofuscina, più scuro è il colore della lipofuscina, che può variare da giallo, verde, blu, nero o marrone o altri colori. Fattori di rischio sono docce e bagni caldi, sfregamento della pelle e stimoli emotivi come dolore, eccitazione sessuale o ansia, che portano alla secrezione di sudore colorato in caso di cromidrosi apocrina. Alcune infezioni possono determinare o favorire la cromoidrosi apocrina.
Cromidrosi eccrina
La cromoidrosi di origine eccrina è molto rara e si può verificare esogenamente dopo l’ingestione di alcuni farmaci, cibi, sostanze chimiche o coloranti, tra cui la tartrazina, metalli pesanti come il rame, sostanze coloranti e aromatizzanti nei prodotti alimentari e droghe come chinini, levodopa, sostanze rivestite di tartrazina bisacodile e rifampicina. È causata endogenamente secondariamente all’iperbilirubinemia in cui i pazienti possono presentare una tonalità verdastra in una distribuzione palmoplantare.
Pseudocromoidrosi
La pseudocromoidrosi si verifica invece quando le ghiandola sudoripare secernono sudore normale ed incolore che però si colora raggiunta la pelle, a causa della combinazione con i prodotti dei batteri cromogeni o con coloranti, vernici, deodoranti o altre sostanze. La pseudocromidrosi viene favorita da farmaci che causano cambiamenti nella microflora sulla superficie della pelle. I batteri cromogenici come Serratia marcescens, specie Bacillus e specie Corynebacterium sono le cause più comuni di pseudocromatosi. Sono stati coinvolti anche funghi, tra cui Malassezia furfur, coloranti, vernici e agenti chimici come il diidrossiacetone.
Sintomi e segni
Il segno tipico della cromoidrosi è la presenza di sudore colorato. Generalmente non sono presenti altri sintomi o segni particolari. I pazienti con cromidrosi possono presentare macchie sui loro vestiti. Alcuni pazienti potrebbero descrivere calore o una sensazione di pizzicore in seguito a stress emotivo o fisico che precede la comparsa del sudore colorato. Il tipo di colorazione e la sua intensità, sono variabili. Il sudore può essere di vari colori, tra cui rosso, blu, verde, giallo, rosa, viola, arancione, grigiastro e nero. La cromidrosi apocrina si verifica nelle aree in cui sono presenti le ghiandole apocrine e sono per lo più limitate alle aree anogenitali e ascellari, palpebre, orecchie, cuoio capelluto, tronco e areola. La cromidrosi eccrina può verificarsi quasi ovunque sul corpo poiché le ghiandole eccrine sono distribuite con densità variabile in tutta la pelle ad eccezione del condotto uditivo, delle labbra, del prepuzio, del glande, del clitoride e delle piccole labbra.
Diagnosi
La diagnosi si sospetta in base all’anamnesi e soprattutto in base all’esame obiettivo. La valutazione iniziale dovrebbe includere una storia dettagliata, compresi eventuali nuovi farmaci, iniziati prima dell’inizio della cromidrosi, comprese vitamine, integratori e farmaci a base di erbe. Per determinare l’agente eziologico che ha determinato a monte la colorazione del sudore, si possono eseguire vari test, tra cui biopsia ed un test microscopico di autofluorescenza eseguito sull’abbigliamento della persona che la manifesta. Una lampada di Wood emetterà una fluorescenza verde, blu e gialla delle secrezioni delle ghiandole apocrine gialle, mentre le secrezioni nere e marrone scuro di solito non emetteranno fluorescenza. Le biopsie cutanee possono essere inviate per la colorazione con ematossilina/eosina e la microscopia a fluorescenza per rilevare e misurare le lipofuscine all’interno delle ghiandole apocrine. L’esame citologico degli strisci di secrezione può aiutare a rilevare il pigmento della lipofuscina all’interno delle cellule della ghiandola apocrina. L’analisi spettrofotometrica di campioni di sudore, sebo, urina, raschiati cutanei e campioni di estrazione da indumenti può aiutare nella diagnosi. Le colture batteriche e fungine della pelle possono essere un’opzione per escludere la pseudocromidrosi. Potrebbero essere necessari altri studi per escludere altre cause di pigmentazione e includere la conta completa delle cellule del sangue per escludere una diatesi emorragica e il livello di acido omogentisico urinario per escludere l’alcaptonuria. All’esame istologico di un paziente con cromidrosi apocrina, le ghiandole apocrine appaiono normali per morfologia e dimensioni; tuttavia, il numero di ghiandole varia. All’interno del citoplasma delle cellule apocrine, sarà evidente un aumento del numero di pigmenti lipofuscinici giallo-marroni utilizzando la colorazione con ematossilina-eosina. I granuli di lipofuscina sono positivi con vari tipi di colorazione. L’istologia della cromidrosi eccrina apparirà normale e funghi o batteri possono essere presenti nel contesto della pseudocromidrosi.
Diagnosi differenziale
La diagnosi differenziale della cromidrosi comprende la diatesi emorragica (ematidrosi), l’iperbilirubinemia, il morbo di Addison, l’emocromatosi, l’avvelenamento e l’alcaptonuria. L’ematidrosi, o sudore sanguinante, è una condizione rara in cui il sangue fuoriesce dalla pelle e dalle mucose. Può verificarsi in qualsiasi parte del corpo e può essere associata a dolore. L’alcaptonuria è una rara condizione genetica causata da un deficit di ossidasi omogentisica funzionale. I pazienti possono presentarsi nella prima età adulta con pelle e urine scure e artrite.
Terapia
La terapia di una cromoidromatosi dipende dalla causa specifica che l’ha determinata a monte.
Esiste un numero limitato di opzioni terapeutiche per la cromoidrosi di origine apocrina, tra queste ricordiamo l’applicazione regolare di crema alla capsaicina. Un sollievo prolungato può essere fornito dal trattamento con tossina botulinica. Una terapia dagli effetti temporanei prevede lo svuotamento manuale o chimico delle ghiandole. Le forme causate da batteri possono essere risolte con un trattamento farmacologico antibiotico.
Il trattamento della cromidrosi eccrina ruota attorno all’arresto o alla sostituzione dell’agente eziologico. Alcune forme possono regredire evitando l’esposizione all’agente scatenante, come coloranti o altre sostanze chimiche.
Nei casi di pseudocromidrosi, vengono spesso utilizzati antimicrobici topici o sistemici per eradicare il microrganismo incriminato. Da notare che i farmaci possono avere implicazioni nell’alterare la flora normale, consentendo agli organismi cromogeni di prendere il loro posto. L’interruzione di questi farmaci dovrebbe essere presa in considerazione in tali situazioni.
L’asportazione chirurgica delle ghiandole apocrine rappresenta la soluzione permanente per i casi più gravi di cromoidrosi.
Prognosi
La cromidrosi è una condizione cronica benigna che può regredire con il tempo. È essenziale informare il paziente che mentre la cromidrosi è in genere cronica e può essere presente per molti anni, se non per sempre. Le opzioni terapeutiche sono sintomatiche e, una volta interrotte, è probabile che la malattia si ripresenti. Può essere utile educare il paziente in merito ai fattori di stress e all’attività fisica, che possono aumentare la comparsa della cromidrosi. I pazienti con cromidrosi e pseudocromidrosi eccrina devono essere informati della causa responsabile e raccomandare di evitarla. Se la causa rimane indeterminata, può essere utile un diario delle sostanze ingerite e un elenco di contatti chimici.
Complicanze
Sebbene non vi siano complicazioni fisiche direttamente associate alla cromidrosi, potrebbero esserci implicazioni secondarie a problemi psicosociali. Può portare a ansia e imbarazzo significativi e richiedere frequenti cambi di abbigliamento durante il giorno. La qualità della vita può diminuire nettamente a causa della cromoidrosi. I pazienti con le forme più gravi possono sviluppare fobia sociale, depressione, isolamento sociale e pensieri suicidari.
Leggi anche:
- Ematidrosi: la malattia che ti fa sudare sangue
- Sudore acido e cattivo odore: cause, deodorante e bagnoschiuma
- E’ vero che ogni popolo ha il suo odore caratteristico?
- I vari tipi di ghiandole e di sudore che influenzano l’odore del nostro corpo
- Sudorazione eccessiva? Combatti l’iperidrosi col botulino
- Ematidrosi: quando il paziente suda sangue
- Emolacria: quando il paziente lacrima sangue
- Iperidrosi: diffusione, classificazione, cause, sintomi e conseguenze psicologiche
- Iperidrosi: diagnosi, cure, terapie chirurgiche e prognosi
- Bromidrosi: quando l’odore del sudore diviene insopportabile
- Ipoidrosi: cause, sintomi, diagnosi, complicanze e terapie
- Anidrosi: cause, sintomi, diagnosi, complicanze e terapie
- Differenza tra iperidrosi, ipoidrosi, anidrosi, ematidrosi, cromoidrosi e bromidrosi
- Cattivo odore dal naso e muco maleodorante: cacosmia e ozena nasale
- Cattivo odore intimo: cause, cure e rimedi facili
- Sebo e ghiandole sebacee: funzioni, composizione e patologie
- Cattivo odore dalle ascelle: cause, ormoni, bicarbonato e altri rimedi
- I deodoranti che contengono alluminio causano il cancro al seno?
- Video dell’infezione da deodorante: altra bufala che gira su Facebook
- Cosa sono i brufoli ed i punti neri e come fare per prevenirli e curarli?
- Sudare fa davvero dimagrire? La verità scientifica
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Bruciore della pelle al tatto con e senza arrossamento: cause e cure
- Pelle oleosa, unta e lucida: cause, rimedi, prodotti, creme, dieta
- Seborrea: cause, sintomi e cura definitiva
- Cos’è la pelle, quanto è spessa ed a cosa serve?
- Cosa significa avere la “pelle grassa”?
- Perché la nostra pelle è acida?
- Differenza ghiandole eccrine ed apocrine
- Sudore acido e cattivo odore: cause, deodorante e bagnoschiuma
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Prurito alla pelle: cos’è e come fare per alleviarlo?
- Cosa sono le occhiaie, perché vengono e come le curo?
- Pelle mista: cause, caratteristiche e trattamenti
- Melasma e lentigo solari: quando la pelle si riempie di macchie
- Combattere le macchie cutanee sul viso: rimedi naturali, cosmetica e laserterapia
- Differenza tra ghiandola esocrina ed endocrina con esempi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
