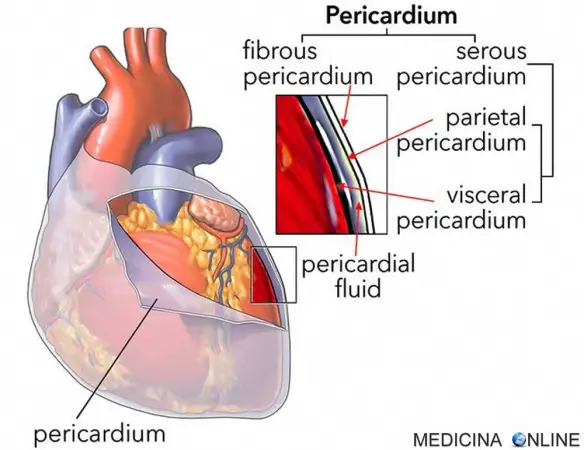
 Per versamento pericardico si intende una raccolta di liquido nel cavo pericardico superiore a quella fisiologicamente presente. Ricordiamo che il pericardio è una membrana che circonda il cuore ed è formato da vari strati divisi da uno spazio virtuale chiamato “cavo pericardico” in cui è presente il liquido pericardico che serve a lubrificare ed a ridurre gli attriti che si verrebbero a produrre durante lo scorrimento reciproco dei due foglietti pericardici. In un pericardio sano vi sono tra i 20 ed i 50 ml circa di liquido pericardico: quando tale liquido si accumula in eccesso, si parla appunto di versamento pericardico.
Per versamento pericardico si intende una raccolta di liquido nel cavo pericardico superiore a quella fisiologicamente presente. Ricordiamo che il pericardio è una membrana che circonda il cuore ed è formato da vari strati divisi da uno spazio virtuale chiamato “cavo pericardico” in cui è presente il liquido pericardico che serve a lubrificare ed a ridurre gli attriti che si verrebbero a produrre durante lo scorrimento reciproco dei due foglietti pericardici. In un pericardio sano vi sono tra i 20 ed i 50 ml circa di liquido pericardico: quando tale liquido si accumula in eccesso, si parla appunto di versamento pericardico.
Nel caso in cui non venga trattato con immediatezza e urgenza, il versamento pericardico grave può portare ad uno scompenso cardiaco e, nei casi più pericolosi, anche alla morte del soggetto colpito.
L’importanza della velocità
Più importante della quantità di liquido pericardico in eccesso, ai fini della gravità del versamento è fondamentale la velocità con cui si è accumulato: paradossalmente il nostro organismo tollera versamenti maggiori raggiunti in tempi lunghi, piuttosto che versamenti più piccoli ma raggiunti improvvisamente, anche perché solitamente un aumento improvviso di liquido pericardico è causato da patologie mediamente più gravi di quelle che possono determinare un aumento lento e graduale. Per capire ancora meglio l’importanza della velocità di accumulo è necessario ricordare che l’aumento del liquido aumenta proporzionalmente la pressione pericardica: se il fluido aumenta improvvisamente come nella rottura della parete del miocardio, la pressione intrapericardica cresce rapidamente e può superare quella intracardiaca, arrivando così al tamponamento cardiaco. Per approfondire, leggi: Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
Cause di versamento pericardico
Un versamento pericardico può derivare da multeplici fattori diretti ed indiretti, tra cui:
- tumore: quando un tumore (ad esempio del polmone o della mammella) si estende fino al pericardio fibroso che stringe stretti rapporti con i suddetti organi;
- infezione: a causa di un pericardite ovvero una infiammazione del pericardio o di svariate patologie (TBC, mononucleosi, AIDS);
- traumi: derivante da una contusione nell’area cardiogena o una perforazione del pericardio stesso da corpo tagliente o altro, ad esempio in caso di incidente stradale o sportivo;
- farmaci: ad esempio un alto dosaggio di anticoagulanti (o un normale dosaggio degli stessi in pazienti a rischio) o altri farmaci come il disodiocromoglicato e la idralazina;
- altre cause: a causa di un preesistente emo/cardio/idrotorace (versamento pleurico)
Sintomi e segni di versamento cardiaco
Il paziente avverte un dolore precordiale, irradiato al braccio sinistro e al collo, inasprito dal respiro e dal decubito; può essere simile a quello di un infarto acuto, patologia con cui i pazienti scambiano un versamento cardiaco acuto. Possono comparire inoltre:
- febbre;
- disfagia;
- dispnea (respirazione affannosa) ;
- ortopnea (difficoltà a respirare nel momento in cui si è in una posizione sdraiata);
- tosse;
- respirazione dolorosa;
- vertigini;
- ansia;
- malessere generale;
- stanchezza;
- tachicardia (frequenza cardiaca aumentata).
Tutte le manifestazioni sono comunque subordinate all’importanza del versamento stesso che, in base alla quantità di liquido accumulato, può essere:
- lieve: spesso quasi asintomatico;
- moderato: sintomi di lieve entità;
- severo: sintomi gravi.
Le manifestazioni cliniche sono inoltre correlate alla velocità della formazione del versamento, in base alla quale esso può essere:
- cronico: il versamento si accumula lentamente, i sintomi sono meno gravi;
- acuto: il versamento si accumula improvvisamente, determinando tamponamento cardiaco che richiede una pericardiocentesi d’urgenza. I sintomi sono molto più gravi.
Il tamponamento cardiaco acuto è una patologia temibile poiché non improvvisamente non permette al cuore di riempirsi correttamente di sangue e questo porta ad una insufficienza cardiaca che può portare alla morte del soggetto; questo tipo di situazione si verifica quasi sempre nei versamenti pericardici di origine traumatica dove il liquido in questione è il sangue derivante dall’emorragia generata dal trauma. Se sospettate un versamento cardiaco acuto, contattate immediatamente il numero unico per le emergenze 112 senza perdere ulteriore tempo.
Leggi anche:
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Tumori del mediastino: timomi e neurinomi, sintomi e cure
Diagnosi di versamento cardiaco
Benché un aspetto a fiasco dell’ombra cardiaca possa essere dimostrato con una radiografia del torace, questa metodica pone dei problemi di diagnosi differenziale con la cardiomegalia che si può avere, ad esempio, in corso di insufficienza cardiaca. La metodica più sensibile e specifica risulta quindi essere l’ecocardiografia (a cui si associa elettrocardiogramma), attraverso la quale è possibile identificare il versamento come uno spazio ecoprivo tra le pareti cardiache e il pericardio. Attraverso l’ecocardiografia è inoltre possibile quantificare l’entità del versamento pericardico, valutando la cinetica ventricolare e la riduzione delle pulsazioni ventricolari e il rapporto con le fasi della respirazione. Attraverso la misura ecocardiografica del diametro antero-posteriore del sacco pericardico è possibile prevedere la quantità di liquido pericardico presente, in modo da programmare una possibile pericardiocentesi. TAC e risonanza magnetica consentono di visualizzare un eventuale ispessimento delle pareti pericardiche o versamenti difficilmente apprezzabili. All’esame obiettivo il medico ausculta con il fonendoscopio un rumore cardiaco che suona come il calpestare la neve.
Trattamento del versamento cardiaco
La cura dipende dal quantitativo di liquido all’interno del pericardio:
- quantità limitate di liquido: nel caso in cui la quantità di versamento sia limitato e non ci sia un immediato pericolo di tamponamento, allora il trattamento può essere farmacologico. Per contrastare l’infezione il medico può decidere di prescrivere l’aspirina, i FANS e la colchicina. Nel caso in cui i versamenti siano frequenti oppure i farmaci non facciano effetto, allora può essere necessario un corticosteroide, come ad esempio il prednisone. Se queste terapie non portano a dei risultati positivi, il cardiologo potrà suggerire una di queste misure: sclerosi intrapericardica, pericardiectomia, intervento a cuore aperto, pericardiocentesi;
- pericardiocentesi: la pericardiocentesi è l’aspirazione del liquido presente tra i due foglietti pericardici attraverso un ago aspirato dal 4°-5° spazio intercostale (a causa del maggior spazio a questo livello per l’inserimento dell’ago), facendo attenzione alla perforazione delle pleure e della parete cardiaca.
Leggi anche:
- Pericardite acuta: cause, sintomi, diagnosi e terapia
- Versamento pericardico: cause, sintomi, diagnosi e terapia
- Tamponamento cardiaco: cause, sintomi, diagnosi e terapia
- Pericardite costrittiva e pericardite essudativa costrittiva
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Gli strati del cuore dalla cavità cardiaca al pericardio SCHEMA
- Differenze tra pericardio fibroso, sieroso, viscerale, parietale, liquor pericardico
- Differenza tra cuore e miocardio
- Mediastinite acuta, cronica e fulminante: diagnosi, sintomi e cura
- Massa mediastinica: sintomi, cause, localizzazione, terapie
- Pericardite fulminante e cronica: ECG, cura, contagio
- Cardiomegalia: sintomi, congenita, cura, diagnosi con RX
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra angina stabile ed instabile
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Cosa si trova a sinistra e a destra del corpo umano?
- Diaframma: dove si trova, anatomia e funzioni
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Dove finisce il torace ed inizia l’addome?
- Differenza tra inspirazione e espirazione: l’atto respiratorio;
- Gabbia toracica: dove si trova, a che serve e da cosa è composta.
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Muscoli intrinseci ed estrinseci del torace: anatomia e funzioni
- Differenza tra costole e vertebre
- Osso omero: anatomia e funzioni in sintesi
- Costola incrinata: sintomi, terapia e tempi di recupero
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
