 Pericardite costrittiva
Pericardite costrittiva
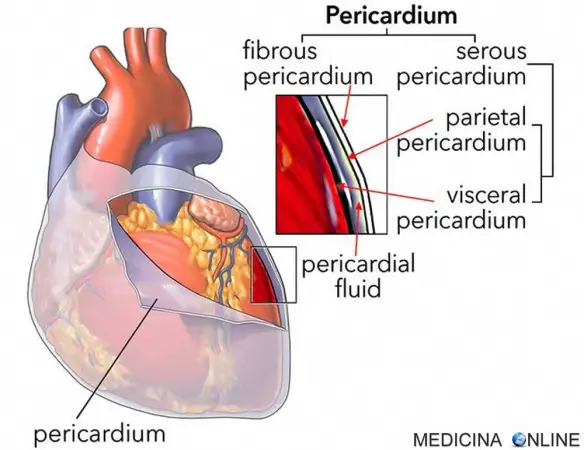
Il pericardio è una sottile membrana che circonda il cuore, costituita da due strati: il pericardio fibroso (lo strato esterno) ed il pericardio sieroso (lo strato interno). La “pericardite costrittiva” si sviluppa da una cicatrizzazione permanente del pericardio in risposta a varie condizioni infiammatorie. È caratterizzata da un pericardio ispessito, fibrotico (o calcificato) che limita il riempimento diastolico del cuore. Il processo patologico è spesso diffuso e simmetrico e determina pressioni diastoliche elevate e livellate in tutte e quattro le camere cardiache. Tuttavia, al contrario del tamponamento, in cui il riempimento ventri colare è compromesso durante tutta la diastole, il riempimento diastolico precoce non è alterato nella pericardite costrittiva. Tale circostanza porta a un riempimento rapido precoce del ventricolo, secondario all’aumento della pressione atriale, seguito da un rialzo improvviso e un plateau (segno della radice quadrata) della pressione ventricolare durante la meso e telediastole appena il volume ventricolare raggiunge il limite stabilito dal pericardio non distensibile.
Cause della pericardite ostruttiva
Le cause di costrizione pericardica sono analoghe a quelle che determinano la pericardite e sono infezione, esposizione a radiazioni, disturbi del tessuto connettivo e uremia. Inoltre, questa patologia può insorgere alcuni mesi o anni dopo un intervento chirurgico al cuore. Prima dell’introduzione di un efficace trattamento anti-tubercolosi, il mycobacterium tuberculosis rappresentava la causa più comune. Tuttavia, come con la pericardite, la maggior parte dei casi di costrizione pericardica non ha un’eziologia individuabile ed è pertanto denominata idiopatica.
Sintomi e segni della pericardite ostruttiva
I pazienti con costrizione da lieve a moderata lamentano dolore addominale e presentano gonfiore delle estremità inferiori da congestione epatica ed edema periferico. Con l’aggravarsi del processo, la diminuzione della gittata cardiaca provoca un’astenia e una dispnea più gravi e la congestione polmonare può causare tosse, dispnea parossistica notturna (Paroxysmal Nocturnal Dyspnea, PND) e ortopnea.
Diagnosi della pericardite ostruttiva
All’esame obiettivo, le vene giugulari sono distese e si distendono in maniera paradossa all’inspirazione (segno di Kussmaul), che si verifica perché la pressione intratoracica negativa non viene trasmessa al peri cardi o in presenza di fisiologia costrittiva. Come risultato, un aumento del ritorno venoso non può venir allocato dall’atrio e dal ventricolo di destra, e le vene giugulari si distendono ulteriormente.
L’incremento della pressione venosa centrale si accompagna a prominenti onde x e y negative. L’onda y negativa, che è assente o diminuita nel tamponamento, è prominente e abbreviata a causa di un rapido innalzamento della pressione in mesodiastole. Nella pericardite costrittiva il polso paradosso non è tipicamente presente perché l’inspirazione non determina un incremento del riempimento ventricolare.
Tra gli altri reperti obiettivi sono inclusi segni di scompenso ventri colare destro, quali epatomegalia, ascite ed edema periferico. All’esame obiettivo può essere apprezzato un tono protodiastolico (colpo pericardico) al margine sternale sinistro appena dopo la componente aortica di S2 e corrisponde
alla cessazione del riempimento protodiastolico rapido.
L’esame radiografico del torace può evidenziare una calcificazione pericardica e versamenti pleurici. All’elettrocardiogramma (ECG) il voltaggio del QRS può essere ridotto con anomalie aspecifiche del
segmento ST e dell’onda T. Sebbene molti pazienti mantengano il ritmo sinusale, alcuni sviluppano ectopia o fibrillazione atriale. All’ecocardiografia, il pericardio può apparire ispessito e immobile. Si riscontrano spesso anche anomalie della cinetica parietale del setto interventricolare e la dilatazione della vena cava inferiore. L’ecocolordoppler mostra una velocità anormale del flusso nelle vene polmonare ed epatica e un pattern anomalo di riempimento diastolico ventricolare.
Si fa anche ricorso alla TC e alla RM per misurare lo spessore pericardico. Come con l’ecocardiografia, la RM può essere valida per individuare le conseguenze emodinamiche della pericardite costrittiva.
Nella maggior parte dei pazienti, il cateterismo del cuore destro è necessario per porre la diagnosi. Tra i reperti tipici si osservano incremento ed equiparazione delle pressioni diastoliche atriali e ventricolari. L’innalzamento della pressione venosa centrale si accompagna a prominenti onde x e y negative. L’onda y negativa, che è assente o diminuita nel tamponamento, è prominente a causa di un rapido svuotamento dell’atrio in protodiastole ma abbreviata a causa del rapido rialzo della pressione ventricolare destra in mesodiastole. Le pressioni diastoliche sia del ventri colo destro che di quello sinistro mostrano una diminuzione in protodiastole a cui fa seguito un rapido rialzo e un plateau in meso e telediastole, segno della radice quadrata, poiché l’ulteriore riempimento è compromesso dal pericardio non distensibile.
Contrariamente alla cardiomiopatia restrittiva, i tracciati pressori diastolici ventricolari di destra e di sinistra sono quasi sovrapponibili e non si modificano con il carico di volume o l’attività fisica. Nei casi difficili nei quali la differenziazione dalla cardiomiopatia restrittiva è incerta, può essere utile effettuare una biopsia pericardica o miocardica.
Terapia della pericardite ostruttiva
La pericardite costrittiva è una malattia ingravescente. Il trattamento dei pazienti con pericardite costrittiva lieve effettuato tramite una restrizione dell’apporto di sale e la somministrazione di diuretici può dare ottimi risultati. La tachicardia sinusale è un meccanismo compensatorio, pertanto l’uso di farmaci che rallentano la frequenza cardiaca (i beta-bloccanti o i calcio antagonisti) richiede una certa cautela.
Nella maggior parte dei pazienti sintomatici, la rimozione chirurgica del pericardio (pericardiectomia) è il trattamento di elezione. I pazienti affetti da pericardite costrittiva secondaria a esposizione a radiazioni presentano una prognosi a lungo termine relativamente peggiore. La malattia del pericardio con costrizione comporta l’esclusione di un atleta da tutti gli sport agonistici.
Pericardite essudativa costrittiva
Con “pericardite essudativa costrittiva” si intende una sindrome emodinamica clinica in cui la costrizione sul cuore ad opera del pericardio viscerale si verifica in presenza di un versamento teso nello spazio pericardico libero. Può rappresentare uno stadio intermedio nello sviluppo della pericardite costrittiva. Le cause di una pericardite costrittiva essudativa sono le stesse di quelle della pericardite costrittiva. Tuttavia, la pericardite costrittiva essudativa appare più spesso nella pericardite indotta da radiazioni ed è relativamente meno frequente nei casi post-chirurgici. Le caratteristiche cliniche assomigliano a quelle sia del tamponamento che della costrizione, con segni di scompenso ventri colare destro più comuni. Malgrado l’utilità di test non invasivi quali l’ecocardiografia, la RM e la TC, la diagnosi è generalmente posta in seguito a una pericardiocentesi eseguita con successo. Dopo che il
drenaggio del liquido e la pressione intrapericardica scendono a zero, le pressioni intracardiache rimangono elevate, con presenza di fisiologia costrittiva. Il tracciato della pressione ventricolare mostra un tipico segno della radice quadrata, mentre la pressione atriale e il polso venoso giugulare mostrano una prominente onda y negativa. Di conseguenza, una pericardiocentesi non allevia i sintomi del paziente. La gestione chirurgica mediante escissione del peri cardi o viscerale e parietale è solitamente efficace.
Per approfondire:
- Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
- Versamento pericardico lieve moderato severo: cura e riassorbimento
- Pericardite fulminante e cronica: ECG, cura, contagio
- Respiro di Kussmaul: caratteristiche e cause
- Pericardite acuta: cause, sintomi, diagnosi e terapia
- Versamento pericardico: cause, sintomi, diagnosi e terapia
- Tamponamento cardiaco: cause, sintomi, diagnosi e terapia
- Gli strati del cuore dalla cavità cardiaca al pericardio SCHEMA
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenze tra pericardio fibroso, sieroso, viscerale, parietale, liquor pericardico
Leggi anche:
- Miocardite: terapia, conseguenze, recupero, morte
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Tumori del mediastino: timomi e neurinomi, sintomi e cure
- Mediastinite acuta, cronica e fulminante: diagnosi, sintomi e cura
- Massa mediastinica: sintomi, cause, localizzazione, terapie
- Cardiomegalia: sintomi, congenita, cura, diagnosi con RX
- Miocardite: terapia, conseguenze, recupero, morte
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Rottura di cuore: cos’è, sintomi, terapia
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Anatomia macroscopica del cuore, sistema circolatorio e circolazione coronarica
- Sistema di conduzione dell’impulso elettrico nel cuore e innervazione del miocardio
- Miocardio, miofibrilla, sarcomero e contrazione muscolare calcio-dipendente
- Fisiologia della circolazione: ciclo cardiaco e performance cardiaca
- Fisiologia della circolazione coronarica, sistemica e polmonare
- Risposta cardiovascolare allo sforzo ed all’esercizio fisico
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Riduzione della riserva coronarica: cos’è e come si studia
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Sindrome coronarica acuta: sintomi, terapia, classificazione, cura
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Ipossia: valori, conseguenze, sintomi, cure
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Difetti del setto interventricolare: cause, sintomi, diagnosi e terapie
- Sindrome di Eisenmenger: diffusione, cause, sintomi, segni, diagnosi, terapia, attività sportiva
- Tetralogia di Fallot: caratteristiche, diffusione, comorbilità, etimologia e cenni storici
- Difetti del setto interatriale: cause, sintomi, diagnosi, terapia, rischi, prognosi, mortalità
- Stenosi aortica congenita e valvola aortica bicuspide
- Stenosi congenita della valvola polmonare e anomalia di Ebstein
- Coartazione aortica: cause, sintomi, diagnosi, terapie complicanze e rischi
- Dotto arterioso pervio: cause, sintomi, diagnosi, terapie complicanze e rischi
- Tetralogia di Fallot: cause, sintomi, diagnosi, terapie complicanze e rischi
- Trasposizione completa e corretta delle grandi arterie, cuore univentricolare e intervento di Fontain
- Differenza tra difetto del setto interatriale, interventricolare e dotto arterioso pervio SCHEMA
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Coronarografia: preparazione, stent, angioplastica, è pericolosa
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Farmaci trombolitici (fibrinolitici): nomi commerciali e indicazioni
- Antiaggreganti piastrinici: nomi commerciali, effetti collaterali
- Farmaci anticoagulanti : elenco ed effetti collaterali
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
