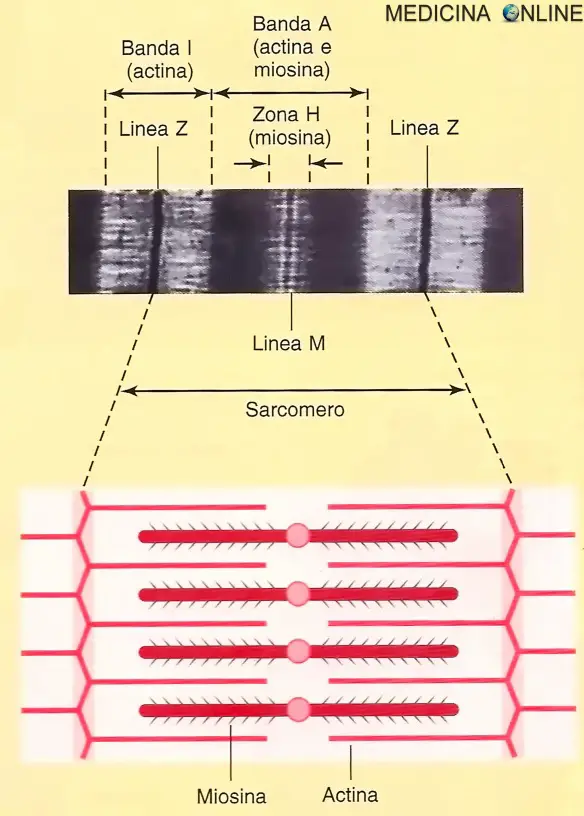
In alto, il sarcomero come appare al microscopio elettronico. In basso, disegno schematico della localizzazione dell’actina e della miosina e della loro interazione.
Il miocardio, cioè la parte muscolare del cuore, svolge la sua funzione contraendosi ritmicamente e spingendo il sangue all’interno del nostro organismo e permettendo quindi la circolazione sanguigna. Per fare ciò, esso si compone di vari tipi di cellule che insieme rendono possibile la contrazione sincrona del cuore. Cellule specializzate del miocardio formano il sistema elettrico cardiaco (sistema di conduzione) e sono responsabili della generazione dell’impulso elettrico e della propagazione organizzata di questo impulso alle fibre del
muscolo cardiaco (miociti), che, a loro volta, rispondono con la contrazione meccanica. I miociti atriali e ventricolari sono cellule muscolari specializzate, ramificate e collegate attraverso dischi intercalari. Queste regioni ispessite della membrana cellulare (sarcolemma) favoriscono la trasmissione di tensione meccanica fra le cellule. Il sarcolemma ha funzioni simili a quelle di altre membrane cellulari, compreso il mantenimento dei gradienti ionici, la propagazione degli impulsi elettrici e il rifornimento di recettori per gli input neurali e ormonali. Inoltre, il sarcolemma è principalmente coinvolto nell’accoppiamento eccitazione-contrazione del miocardio attraverso piccoli tubuli trasversi (tubuli T) che si estendono
dal sarcolemma nello spazio intracellulare.
I miociti contengono altri diversi organelli: il nucleo; i numerosi mitocondri responsabili della produzione dell’ energia necessaria per la contrazione; una vasta rete di tubuli intracellulari denominati reticolo sarcoplasmatico, che funziona come sito principale di immagazzinamento intracellulare di calcio; e le miofibrille, che sono gli elementi contrattili della cellula. Ogni miofibrilla è formata da unità ripetute denominate sarcomeri, che sono, a loro volta, composti da filamenti sottili di actina sovrapposti, da filamenti spessi di miosina e dalle loro proteine regolatrici troponina e tropomiosina.
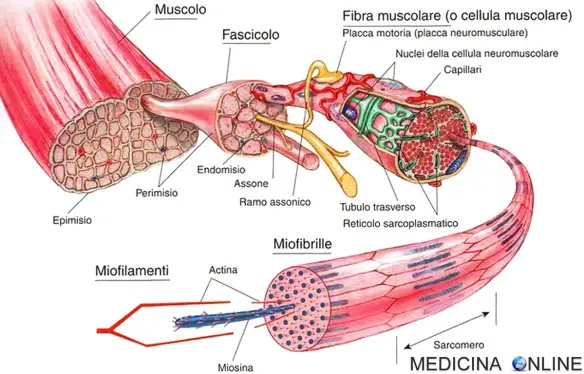
Fisiologia e contrazione muscolare
La contrazione dei miociti inizia con la depolarizzazione elettrica del sarcolemma, con conseguente afflusso di calcio nella cellula attraverso i canali nei tubuli T. Questo ingresso iniziale di calcio stimola il rapido rilascio di grandi quantità di calcio dal reticolo sarcoplasmatico nel citosol delle cellule. Il calcio si lega, quindi, alla subunità legante il calcio della troponina (troponina C) sui filamenti di actina del sarcomero, determinando una modificazione conformazionale del complesso troponina-tropomiosina. Questa modificazione facilita l’interazione actina-miosina, che provoca la contrazione cellulare. Mentre l’onda di depolarizzazione si propaga, il calcio è rapidamente e attivamente risequestrato nel reticolo sarcoplasmatico, dove è immagazzinato da varie proteine, compresa la calsequestrina, finché non si propaga l’onda di depolarizzazione successiva. Il calcio è anche rilasciato dal citosol mediante varie pompe del calcio presenti nel sarcolemma. La forza della contrazione dei miociti può essere regolata in base alla quantità di calcio libero rilasciato nella cellula dal reticolo sarcoplasmatico. Una maggiore quantità di calcio incrementa l’interazione actina-miosina, producendo una contrazione più forte.
L’energia per la contrazione del miocita deriva dall’adenosina trifosfato (ATP), che è generato dalla fosforilazione ossidativa dell’adenosina difosfato (ADP) nei numerosi mitocondri della cellula. L’ATP è richiesto sia per l’afflusso di calcio che per la generazione di tensione conseguente alla interazione actina-miosina. Durante la contrazione, l’ATP promuove la dissociazione della miosina dall’actina, consentendo lo scorrimento dei filamenti spessi sui filamenti sottili mentre il sarcomero si accorcia. In condizioni normali, gli acidi grassi sono la fonte di energia preferenziale, sebbene anche il glucosio possa essere usato come substrato energetico. Questi substrati devono essere costantemente trasportati al cuore attraverso la circolazione sanguigna perché
una quantità minima di energia è immagazzinata nel cuore stesso. Il metabolismo del miocardio è aerobico e perciò richiede un rifornimento costante di ossigeno. In condizioni di ischemia o ipossiemia, la glicolisi e il lattato possono fungere da fonte di ATP, sebbene in quantità insufficiente per sostenere il lavoro cardiaco.

Qui in alto: contrazione del miocardio calcio-dipendente. La depolarizzazione elettrica del miocita determina un afflusso di Ca’+ nella cellula attraverso i canali che si trovano nei tubuli T. Questa fase iniziale di entrata del calcio stimola il rilascio di grandi quantità di Ca2+ dal reticolo sarcoplasmatico
(Sarcoplasmic Reticulum, SR). Il Ca2+ si lega, quindi, al complesso troponina-tropomiosina sui filamenti di actina, determinando una modificazione conformazionale che facilita l’interazione di legame tra actina e miosina. In presenza di adenosina trifosfato (ATP), il complesso actina-miosina viene ciclicamente dissociato con lo scorrimento l’uno sull’altro dei filamenti spessi e sottili, con conseguente comparsa della contrazione. Durante la ripolarizzazione, il Ca2+ viene attivamente pompato fuori dal citosol e sequestrato nell’SR. “M” sta per “mitocondrio”.
Per approfondire:
- Glicolisi in biochimica: riassunto, schema, spiegazione semplice
- Ciclo di Krebs e respirazione cellulare: spiegazione facile e schema
- Anatomia macroscopica del cuore, sistema circolatorio e circolazione coronarica
- Sistema di conduzione dell’impulso elettrico nel cuore e innervazione del miocardio
- Fisiologia della circolazione: ciclo cardiaco e performance cardiaca
- Fisiologia della circolazione coronarica, sistemica e polmonare
- Risposta cardiovascolare allo sforzo ed all’esercizio fisico
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Riduzione della riserva coronarica: cos’è e come si studia
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Sindrome coronarica acuta: sintomi, terapia, classificazione, cura
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Ipossia: valori, conseguenze, sintomi, cure
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Difetti del setto interventricolare: cause, sintomi, diagnosi e terapie
- Sindrome di Eisenmenger: diffusione, cause, sintomi, segni, diagnosi, terapia, attività sportiva
- Tetralogia di Fallot: caratteristiche, diffusione, comorbilità, etimologia e cenni storici
- Difetti del setto interatriale: cause, sintomi, diagnosi, terapia, rischi, prognosi, mortalità
- Stenosi aortica congenita e valvola aortica bicuspide
- Stenosi congenita della valvola polmonare e anomalia di Ebstein
- Coartazione aortica: cause, sintomi, diagnosi, terapie complicanze e rischi
- Dotto arterioso pervio: cause, sintomi, diagnosi, terapie complicanze e rischi
- Tetralogia di Fallot: cause, sintomi, diagnosi, terapie complicanze e rischi
- Trasposizione completa e corretta delle grandi arterie, cuore univentricolare e intervento di Fontain
- Differenza tra difetto del setto interatriale, interventricolare e dotto arterioso pervio SCHEMA
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Coronarografia: preparazione, stent, angioplastica, è pericolosa
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Farmaci trombolitici (fibrinolitici): nomi commerciali e indicazioni
- Antiaggreganti piastrinici: nomi commerciali, effetti collaterali
- Farmaci anticoagulanti : elenco ed effetti collaterali
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
