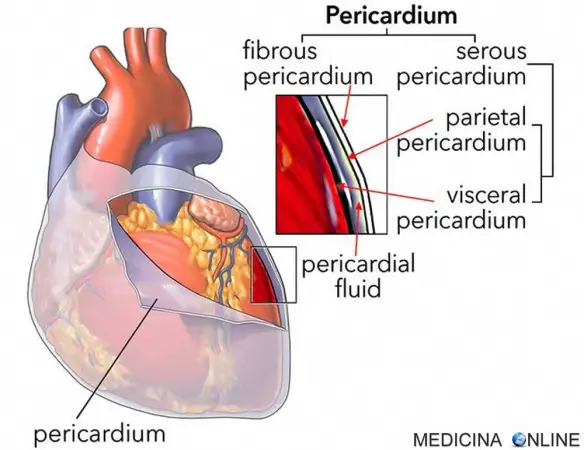
 Il pericardio è una struttura sacculare protettiva che circonda il cuore ed è costituito da due foglietti: il pericardio parietale (lo strato esterno fibroso) e quello viscerale (lo strato interno, a contatto con la superficie miocardica). I due foglietti delimitano lo “spazio pericardico“, che contiene 5-15 ml di fluido: quando tale liquido si accumula in modo anomalo, si parla di “versamento pericardico“. Le conseguenze emodinamiche di un versamento pericardico sono molto varie e sono associate in particolare alla velocità di accumulo del liquido piuttosto che all’estensione del versamento. Se il liquido si accumula lentamente, lo spazio pericardico può accogliere sino a 2 litri di liquido senza un incremento significativo della pressione pericardica, mentre un versamento che si accumula rapidamente, come nell’emopericardio causato da
Il pericardio è una struttura sacculare protettiva che circonda il cuore ed è costituito da due foglietti: il pericardio parietale (lo strato esterno fibroso) e quello viscerale (lo strato interno, a contatto con la superficie miocardica). I due foglietti delimitano lo “spazio pericardico“, che contiene 5-15 ml di fluido: quando tale liquido si accumula in modo anomalo, si parla di “versamento pericardico“. Le conseguenze emodinamiche di un versamento pericardico sono molto varie e sono associate in particolare alla velocità di accumulo del liquido piuttosto che all’estensione del versamento. Se il liquido si accumula lentamente, lo spazio pericardico può accogliere sino a 2 litri di liquido senza un incremento significativo della pressione pericardica, mentre un versamento che si accumula rapidamente, come nell’emopericardio causato da
trauma, può provocare un tamponamento cardiaco anche con una raccolta esigua di liquido, ad esempio con 100-200 ml. Il versamento pericardico può essere sieroso (talvolta con filamenti di fibrina), ematico o purulento.
Cause e fattori di rischio
Sono molto numerose le possibili cause di versamento pericardico ma nella maggior parte dei casi esso è causato da una pericardite (infiammazione del pericardio), determinata spesso a sua volta da infezioni virali e meno spesso da batteri, funghi o parassiti. Tra le cause di versamento pericardico, ricordiamo:
- Pericardite
- Tumori cardiaci
- Infarto miocardico
- Influenza
- Insufficienza renale
- Ipotiroidismo
- Istoplasmosi
- Leucemia
- Linfoma
- Tubercolosi
- Tumore al fegato
- Tumore al polmone
- AIDS
- Amiloidosi
- Artrite reumatoide
- Cancro al seno
- Echinococcosi
- Eritroblastosi Fetale
- Febbre di Lassa
- Lupus eritematoso sistemico
- Melanoma
- Mesotelioma pleurico
- Miocardite
- Mixoma
- Mononucleosi
- Sindrome di Sjögren
- Scompenso cardiaco
- Toxoplasmosi.
Sintomi e segni
Sebbene i sintomi possano dipendere da un processo patologico sottostante (per esempio tubercolosi, artrite reumatoide, ipotiroidismo), un versamento pericardico emodinamicamente non significativo è generalmente asintomatico. Se il versamento pericardico è abbondante, al contrario può provocare una pressione toracica o sintomi correlati a compressione delle strutture adiacenti, per esempio:
- tosse;
- raucedine;
- dispnea;
- mancanza di forze;
- disfagia.
Diagnosi
In un paziente con un piccolo versamento pericardico, l’esame obiettivo risulta spesso normale. Se il versamento è cospicuo, l’impulso apicale può essere difficile da auscultare e i toni cardiaci sono ovattati. All’esame radiografico del torace, la silhouette cardiaca può essere dilatata senza congestione vascolare polmonare. Quando è presente liquido pericardico in quantità elevate, il voltaggio dei complessi QRS all’ECG può risultare diminuito. Inoltre, l’ampiezza dei complessi QRS può variare da un battito all’altro (alternanza del QRS), anomalia che si ritiene essere secondaria a modificazioni dell’asse elettrico per il movimento del cuore all’interno del sacco pericardico. L’ecocardiografia è un test sensibile per individuare il versamento pericardico e fornisce una valutazione precisa della sua entità, localizzazione
e significato emodinamico. La tomo grafia computerizzata (TC) e la risonanza magnetica (RM) sono tecniche emergenti che vengono impiegate per determinare la causa attraverso la caratterizzazione potenziata dei tessuti e la valutazione delle strutture circostanti. I casi non sospettati di versamento
pericardico vengono scoperti per caso quando questi studi di imaging vengono prescritti per altre indicazioni. Il drenaggio del liquido pericardico tramite aspirazione percutanea con ago sottile (pericardiocentesi) può essere eseguito per ragioni diagnostiche e terapeutiche. In linea generale, la pericardiocentesi di solito ha scarso valore prognostico e deve essere riservata per i pazienti con versamenti pericardici persistenti (>2 settimane) o pericardite purulenta sospetta o tubercolotica. La pericardiocentesi è in genere eseguita nel laboratorio di cateterismo cardiaco sotto guida fluoroscopiea o ecocardiografica. L’analisi di laboratorio del liquido è importante per determinare se il versamento è trasudativo o essudativo, con esame complementare e coltura per la ricerca di microrganismi. Inoltre, viene eseguito un esame citologico per escludere un tumore maligno, e sono misurati i trigliceridi
per ricercare evidenze di versamento chiloso che può derivare da un danno del dotto toracico. Quando si sospetta la presenza di tubercolosi, la diagnosi è confermata se nel liquido si individuano livelli elevati di adenosina deaminasi. Nel caso in cui la diagnosi rimanga incerta dopo che il liquido è stato analizzato, un campione di tessuto pericardico può essere prelevato mediante escissione chirurgica. L’esame tissutale è particolarmente importante per il versamento che deriva da processi infettivi cronici perché il liquido pericardico da solo identifica il microrganismo in una minoranza di pazienti. La pericardiocentesi a fini terapeutici è eseguita per rimuovere il liquido in eccesso nei pazienti con versamenti derivanti da sintomi significativi o evidenza di compromissione emodinamica. Tuttavia, per i pazienti con versamenti recidivanti o saccati, la pericardiotomia (finestra pericardica) può fornire un mezzo efficace di drenaggio.
Terapia
Il trattamento per versamenti pericardici asintomatici è mirato alla patologia sotto stante e, a sua volta, la prognosi dipende da quest’ultima. Il versamento pericardico causato dall’invasione neoplastica ha una prognosi prudente, mentre quelli causati da infezioni trattabili, patologie del tessuto connettivo o ipotiroidismo spesso si risolvono con una terapia farmacologica appropriata. Alcuni versamenti rispondono a un ciclo breve di FANS o colchicine, in particolare in caso di sospetta pericardite virale.
Per approfondire:
- Versamento pericardico lieve moderato severo: cura e riassorbimento
- Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
- Pericardite fulminante e cronica: ECG, cura, contagio
- Pericardite acuta: cause, sintomi, diagnosi e terapia
- Tamponamento cardiaco: cause, sintomi, diagnosi e terapia
- Pericardite costrittiva e pericardite essudativa costrittiva
- Gli strati del cuore dalla cavità cardiaca al pericardio SCHEMA
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenze tra pericardio fibroso, sieroso, viscerale, parietale, liquor pericardico
Leggi anche:
- Miocardite: terapia, conseguenze, recupero, morte
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Tumori del mediastino: timomi e neurinomi, sintomi e cure
- Mediastinite acuta, cronica e fulminante: diagnosi, sintomi e cura
- Massa mediastinica: sintomi, cause, localizzazione, terapie
- Cardiomegalia: sintomi, congenita, cura, diagnosi con RX
- Miocardite: terapia, conseguenze, recupero, morte
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Rottura di cuore: cos’è, sintomi, terapia
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Anatomia macroscopica del cuore, sistema circolatorio e circolazione coronarica
- Sistema di conduzione dell’impulso elettrico nel cuore e innervazione del miocardio
- Miocardio, miofibrilla, sarcomero e contrazione muscolare calcio-dipendente
- Fisiologia della circolazione: ciclo cardiaco e performance cardiaca
- Fisiologia della circolazione coronarica, sistemica e polmonare
- Risposta cardiovascolare allo sforzo ed all’esercizio fisico
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Riduzione della riserva coronarica: cos’è e come si studia
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Sindrome coronarica acuta: sintomi, terapia, classificazione, cura
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Ipossia: valori, conseguenze, sintomi, cure
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Difetti del setto interventricolare: cause, sintomi, diagnosi e terapie
- Sindrome di Eisenmenger: diffusione, cause, sintomi, segni, diagnosi, terapia, attività sportiva
- Tetralogia di Fallot: caratteristiche, diffusione, comorbilità, etimologia e cenni storici
- Difetti del setto interatriale: cause, sintomi, diagnosi, terapia, rischi, prognosi, mortalità
- Stenosi aortica congenita e valvola aortica bicuspide
- Stenosi congenita della valvola polmonare e anomalia di Ebstein
- Coartazione aortica: cause, sintomi, diagnosi, terapie complicanze e rischi
- Dotto arterioso pervio: cause, sintomi, diagnosi, terapie complicanze e rischi
- Tetralogia di Fallot: cause, sintomi, diagnosi, terapie complicanze e rischi
- Trasposizione completa e corretta delle grandi arterie, cuore univentricolare e intervento di Fontain
- Differenza tra difetto del setto interatriale, interventricolare e dotto arterioso pervio SCHEMA
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Coronarografia: preparazione, stent, angioplastica, è pericolosa
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Farmaci trombolitici (fibrinolitici): nomi commerciali e indicazioni
- Antiaggreganti piastrinici: nomi commerciali, effetti collaterali
- Farmaci anticoagulanti : elenco ed effetti collaterali
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
