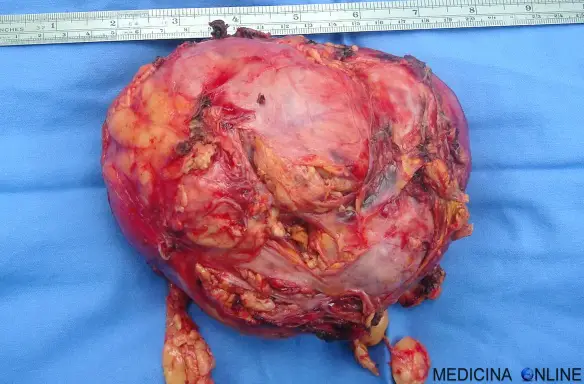
Un surrene dopo essere stato asportato
Con “surrenectomia” (o surrenalectomia, adrenalectomia o in inglese adrenalectomy) si indica una operazione chirurgica che consiste nell’asportazione di uno o entrambi i surreni. La surrenectomia può essere di varie tipologie:
- surrenectomia unilaterale: asportazione di tutta la ghiandola surrenale di un lato. E’ l’intervento più frequente;
- surrenectomia parziale: asportazione esclusivamente di una parte della ghiandola surrenale, in genere un nodulo corticale o una neoplasia della midollare; viene proposto solo in casi accuratamente selezionati e deve essere eseguito da operatori altamente esperti, perché espone a un maggiore rischio di recidive locali e reinterventi;
- surrenectomia bilaterale: asportazione di entrambe le ghiandole surrenali, sia a destra sia a sinistra; l’assenza di tutti i due surreni causa un’insufficienza corticosurrenalica e deve essere trattata con un’attenta terapia ormonale sostitutiva;
- surrenectomia allargata: asportazione della ghiandola surrenale e di altri organi e strutture vicine coinvolte dalla patologia.
In quali patologie si esegue?
L’asportazione monolaterale o bilaterale del surrene viene eseguita generalmente in caso di:
- microadenomi surrenali;
- surreni iperplastici che sintetizzano glucocorticoidi o mineralcorticodi in quantità eccessive;
- cancro del surrene;
- metastasi del surrene.
Fisiologia
Il surrene è un organo pari, cioè l’organismo ne possiede uno destro ed uno sinistro, posizionati rispettivamente superiormente al rene destro ed al sinistro. Ha funzione endocrina ed è in grado di produrre una grande varietà di ormoni, tra cui l’adrenalina e gli steroidi aldosterone e cortisolo. Ogni ghiandola possiede due parti distinte: la parte corticale e quella midollare.
Parte corticale o corteccia (adrenal cortex)
E’ la parte più esterna del surrene e produce gli ormoni steroidei (corticosteroidi ed ormoni sessuali). E’ divisa in tre zone:
- zona glomerulare: è la parte più esterna della corticale del surrene e produce mineralcorticoidi come l’aldosterone che controlla i livelli di elettroliti e la quantità di acqua presenti nel sangue;
- zona fascicolata: è la parte centrale della corticale del surrene e produce glucocorticoidi come il cortisolo che controlla il metabolismo di carboidrati, lipidi e proteine;
- zona reticolata: è la parte più interna della corticale del surrene e produce soprattutto androgeni (ormoni sessuali maschili come il testosterone) e piccole quantità di estrogeni (ormoni sessuali femminili).
Gli ormoni prodotti nella parte corticale del surrene sono coinvolti in una varietà di meccanismi fisiologici, inclusi quelli che regolano l’infiammazione, il sistema immunitario, il metabolismo dei carboidrati, delle proteine, il livello di elettroliti nel sangue, la sessualità e la riproduzione.
Parte midollare o nervosa (adrenal medulla)
E’ la parte più interna e centrale del surrene e produce le catecolamine, cioè gli ormoni:
- adrenalina (detta anche epinefrina);
- noradrenalina (detta anche norepinefrina);
- dopamina.
Rilasciate in situazioni di stress psico-fisico (situazioni di “combatti o fuggi“) o cali di glicemia. Alcuni effetti tipici legati alla secrezione di catecolamine sono l’aumento del battito cardiaco, della pressione del sangue, dei livelli di glucosio nel sangue ed una reazione generale di all’erta del sistema nervoso simpatico.
Tecnica chirurgica
L’operazione può essere eseguita con la chirurgia open o per via laparoscopica transperitoneale o retroperitoneoscopica. L’approccio laparoscopico è generalmente preferito, perché – nonostante tempi chirurgici spesso più lunghi – ha un decorso postoperatorio molto più rapido.
- via transperitoneale: richiede che il paziente sia disposto in decubito laterale, appoggiato sul fianco opposto alla lesione, con il lato interessato verso l’alto: per asportare la ghiandola surrenale destra ci si avvale di quattro taglietti, mentre per la surrenectomia sinistra sono sufficienti tre accessi;
- via retroperitoneoscopica: richiede che il paziente sia posizionato prono, con anche e ginocchia flesse a 90° e gli arti superiori estesi sopra la testa, in modo che l’addome penda anteriormente. Esso si avvale di tre taglietti e presenta notevoli vantaggi: consente di asportare il surrene senza penetrare la cavità addominale e mobilizzare gli organi intraperitoneali; permette di intervenire in maniera videoassistita in pazienti con pregresse chirurgie addominali, evitando le aderenze anteriori; e offre la possibilità di eseguire surrenectomie bilaterali senza dover riposizionare il paziente;
- chirurgia open: prevede che venga incisa la cute della parte dorsale, all’altezza della dodicesima costola. Quindi gli strati muscolari (muscolo grande dorsale, muscolo grande obliquo, muscolo intercostale). Viene sezionata l’aponeurosi lombare, scoprendo la dodicesima costola, che verrà resecata. Masse muscolari e aponeurosi lombare vengono mantenute aperte con un divaricatore, permettendo la visione della fascia renale (ricca di tessuto adiposo). Questa viene aperta, mostrando il rene e il surrene. Il surrene viene isolato e separato dal rene. Ora il surrene è attaccato solo per il peduncolo vascolo-nervoso, che deve essere sezionato.
Complicazioni
Complicazioni tipiche di una adrenalectomia includono:
- insufficiente produzione dell’ormone cortisolo e di altri ormoni;
- sanguinamento;
- trombosi venosa profonda con possibile embolia polmonare;
- pneumotorace;
- danni agli organi vicini (reni, vasi, nervi, colon, fegato, milza, pancreas);
- infezioni.
Conseguenze
Nel caso in cui siano rimosse entrambe le ghiandole surrenali (ma a volte anche in caso di rimozione monolaterale), si verifica insufficienza corticosurrenalica ed il paziente avrà i sintomi e i segni caratteristici del morbo di Addison, che includono: astenia e debolezza muscolare (inizialmente sporadiche, spesso legate a un evento stressante; successivamente diventano costanti fino a costringere il paziente all’allettamento), iperpigmentazione di cute e mucose (la pelle assume una tonalità bronzea, evidente soprattutto a livello di gomiti, palmi delle mani e nocche; talora la cute è secca e pruriginosa; sulle mucose possono comparire macchie bluastre), anoressia (perdita di appetito), calo ponderale, nausea, vomito, dolore addominale (in genere vago e mal definito, altre volte intenso e violento), ipotensione arteriosa (pressione bassa, con conseguenti vertigini e sincopi), fame di sale, irritabilità, diminuzione del desiderio sessuale, rarefazione della peluria ascellare e pubica (nel sesso femminile, a causa della perdita degli androgeni surrenalici), iponatremia (bassi livelli di sodio nel sangue), iperkalemia (alti livelli di potassio nel sangue), ipoglicemia, lieve anemia, linfocitosi (aumento dei linfociti nel sangue) ed eosinofilia (aumento degli eosinofili nel sangue).
Terapia sostitutiva
Il paziente con surrenectomia bilaterale (ed a volte anche con la monolaterale) dovrà intraprendere una terapia sostitutiva per tutta la vita con farmaci che sostituiscano, in tutto e per tutto, gli ormoni che normalmente vengono prodotti dai surreni (con dosi che devono essere aumentate in caso di forti stress come infezioni, interventi chirurgici, traumi…). La terapia dell’insufficienza corticosurrenalica prevede la somministrazione di due farmaci, uno per sostituire il cortisolo e uno per supplire l’aldosterone. Il dosaggio della terapia deve essere modulato sulla base delle necessità di ciascun paziente: quest’ultimo dovrà quindi essere seguito per tutta la vita da uno specialista endocrinologo.
Leggi anche:
- Surrene: anatomia, funzioni e patologie in sintesi
- Tumore benigno e maligno del surrene: sintomi, diagnosi, cura
- Morbo di Addison: sintomi, immagini, terapia, mortalità, aspettative di vita
- Sindrome di Cushing: immagini, sintomi, diagnosi, cura, guarigione
- Feocromocitoma e surrenectomia: sintomi e conseguenze
- Iperplasia surrenale congenita: tipi, sintomi, diagnosi, cura
- Iperplasia surrenale acquisita: cause, sintomi, terapia
- Iperandrogenismo femminile: significato, cause, sintomi e terapie
- Iperandrogenismo nell’uomo: significato, cause, sintomi e terapie
- Surrene: differenza tra ormoni della parte corticale e midollare
- Deficienza di ACTH e cortisolo (ipocortisolismo secondario)
- Deficienza di CRH e cortisolo (ipocortisolismo terziario)
- Malattia di Cushing: cause, sintomi, diagnosi, terapia
- Sindrome di Achard-Thiers
- Sindrome di Waterhouse-Friderichsen: cause e sintomi
- Iperaldosteronismo primario e secondario: tipi e sintomi
- Iperaldosteronismo primario (sindrome di Conn): cause, sintomi, terapia
- Iperaldosteronismo secondario: cause, sintomi e terapia
- Asse ipotalamo-ipofisi-surrene: funzionamento ed ormoni rilasciati
- Cos’è l’adrenalina ed a cosa serve?
- Adrenalina e “combatti o fuggi”: ecco cosa accade nel nostro corpo quando siamo terrorizzati
- Neoplasie Endocrine Multiple (MEN) tipo 1 e 2
- Testosterone basso, alto, valori normali ed interpretazione
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Quando la donna ha troppi peli dove non dovrebbero essere: irsutismo, cause, trattamenti e differenze con ipertricosi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Patologie di ipotalamo e ipofisi
- Ipotalamo: anatomia, struttura e funzioni
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Asse ipotalamo-ipofisi-gonade: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-testicolo: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Differenze tra adrenalina e noradrenalina
- Apparato urinario: anatomia e fisiologia [SCHEMA]
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra surrene e rene
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Si può vivere senza reni? Conseguenze della nefrectomia
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- Sistema dopamminergico: i circuti nervosi della dopammina
- Colesterolo: cos’è ed a cosa serve?
- Adrenalina ed epinefrina sono la stessa cosa?
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Serotonina e triptofano: cosa sono e in quali cibi trovarli
- Glutamina: a che serve, quando assumerlo, dosi ed effetti collaterali
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Rene: anatomia, funzioni e patologie in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
