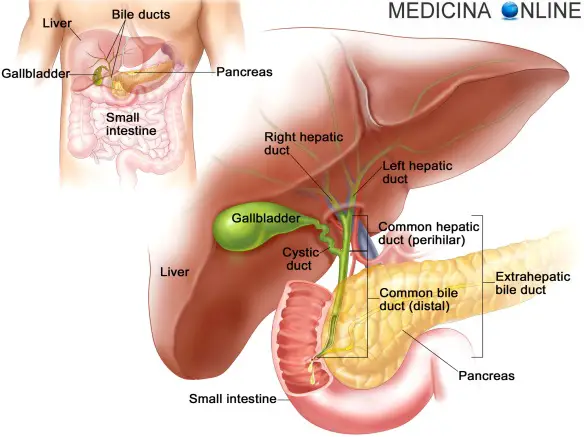
 Con “insufficienza epatica fulminante” (anche chiamata “atrofia gialla acuta del fegato”) ci si riferisce ad una insufficienza epatica che conduce all’encefalopatia epatica nel giro di 2-3 settimane, determinata generalmente da un’epatite acuta (epatite fulminante), da intossicazione da paracetamolo, o da altra patologia.
Con “insufficienza epatica fulminante” (anche chiamata “atrofia gialla acuta del fegato”) ci si riferisce ad una insufficienza epatica che conduce all’encefalopatia epatica nel giro di 2-3 settimane, determinata generalmente da un’epatite acuta (epatite fulminante), da intossicazione da paracetamolo, o da altra patologia.
Cause
La sindrome può essere causata da diversi agenti eziologici, i quali possono operare su soggetti sani o con patologie epatiche preesistenti. Le cause più comuni comprendono cause infettive, cause esogene (intossicazioni) o patologie sistemiche. Gli agenti eziologici che inducono un’insufficienza epatica fulminante di origine virali sono i virus epatici:
- HAV, responsabile del 20% circa dei casi di origine virale nei paesi sviluppati, più rara nel resto del mondo;
- HBV, l’agente più associato in assoluto, soprattutto a causa degli eventi di riacutizzazione dell’infezione cronica;
- HCV, l’incidenza risulta piuttosto bassa;
- HDV, sia nella coinfezione acuta che nella superinfezione con l’HBV;
- HEV, colpisce prevalentemente donne gravide in zone endemiche;
- HGV, rarissime evidenze sierologiche in estremo oriente, non confermato nelle aree occidentali.
Oltre ai virus epatici, esistono casi più rari di infezione da parte di altri virus, in particolare su soggetti immunocompromessi. Tali agenti comprendono specie appartenenti alla famiglia degli herpes virus(Herpes simplex 1 e 2, virus varicella-zoster, citomegalovirus, virus di Epstein-Barr) e alcuni adenovirus. Un’infezione batterica raramente conduce ad un’insufficienza epatica fulminante: questa rientra infatti in uno dei possibili effetti di una sepsi sistemica.
Leggi anche: Sindrome epatorenale: terapia, sopravvivenza, aspettativa di vita
Intossicazione da paracetamolo
La principale causa di insufficienza epatica fulminante di origine esogena (quindi non virale) è l’intossicazione da paracetamolo. Questa sostanza infatti, assunta in dosaggi errati, soprattutto se presente una patologia epatica pregressa (alcolismo, infezioni croniche, patologie congenite, ecc), può provocare la sindrome a causa di un metabolita epatotossico del farmaco, l’N-acetyl-p-benzoquinoneimina (NAPQI). Il paracetamolo è la causa principale della sindrome nei paesi nordici e anglosassoni, a causa dell’utilizzo meno controllato in tali aree. Altri farmaci che inducono la patologia comprendono alotano, farmaci antitubercolari (rifampicina, isoniazide), antidepressivi (IMAO). Oltre ai farmaci altre sostanze possono provocare insufficienza epatica fulminante: MDMA, agenti industriali (tetracloruro di carbonio) e veleno di funghi (sindrome falloidea).
Patologie
Varie patologie possono provocare un’insufficienza epatica fulminante; queste possono essere patologie a carico del distretto cardiovascolare, sindromi genetiche, patologie tumorali. Per le sindromi cardiocircolatorie, la patogenesi è dovuta ad un’ischemia dell’organo che conduce a necrosi ipossica del tessuto epatico, secondaria ad una serie di patologie dell’apparato cardiocircolatorio (es. infarto cardiaco, tamponamento cardiaco, shock, trombosi dell’arteria epatica); in questo quadro si può ricondurre anche la sindrome di Budd-Chiari. Tra le cause tumorali, oltre la patologia propria del fegato, alcuni carcinomi hanno una affinità per l’infiltrazione metastatica epatica. Fra questi vi sono il carcinoma della mammella e il melanoma. Le sindromi genetiche che invece possono provocare insufficienza epatica fulminante sono la malattia di Wilson e la sindrome di Reye.
Istologia
Il fegato può contrarsi nell’arco di pochi giorni fino a pesare 500-700 gr. (dai 1400-1600 grammi del fegato normale), risultando flaccido e assumendo un colorito che va dal giallo intenso al rossastro, è rivestito da una capsula che, non riuscendo ad adattarsi alla brusca diminuzione di volume, diviene grinzosa ed opaca. Al suo interno si repertano aree necrotiche di aspetto fangoso con chiazze di bile. Da un punto di vista istologico si osserva la scomparsa dei lobuli epatici con liquefazione degli epatociti e la trama reticolinica collassata (impedendo la possibilità di una corretta rigenerazione). La reazione infiammatoria è sorprendentemente scarsa. Se il soggetto riesce a sopravvivere, gli epatociti superstiti vanno incontro a rigenerazione secondaria, che nella maggioranza dei casi avviene in maniera disordinata conducendo alla cirrosi macronodulare post-necrotica, caratterizzata dalla presenza di masse nodulari di epatociti separate da ampie bande di tessuto cicatriziale.
Sintomi e segni
L’insufficienza epatica fulminante può esordire con ittero, encefalopatia epatica e foetor hepaticus. Altri possibili sintomi sono:
- Dolore alla parte alta dell’addome;
- Disorientamento temporale e spaziale;
- Disturbi d’umore;
- Dolore addominale;
- Letargia;
- Ecchimosi;
- Edema cerebrale;
- Emorragia gastrointestinale;
- Facilità al sanguinamento e alla formazione di lividi;
- Feci chiare (ipocoliche);
- Iperazotemia;
- Anoressia;
- Astenia;
- Cachessia;
- Difficoltà di concentrazione;
- Leucopenia;
- Nausea;
- Oliguria;
- Piastrinopenia;
- Prurito;
- Sonnolenza;
- Stato confusionale;
- Urine scure;
- Vomito;
- Coma e morte nei casi più gravi.
Diagnosi
- anamnesi (raccolta dati del paziente);
- esame obiettivo;
- esami del sangue;
- ecografia dell’addome superiore o completo;
- TAC e risonanza magnetica;
- colangio-pancreatografia con risonanza magnetica (MRCP);
- colangio-pancreatografia retrograda perendoscopica (ERCP);
- biopsia epatica;
- elastografia epatica (FibroScan).
Tra le analisi del sangue più importanti per valutare la funzionalità del fegato, ci sono:
- bilirubina diretta e indiretta (da associare al dosaggio nelle urine);
- proteine plasmatiche (quantità totale, albumina e/o globuline);
- enzimi di origine epatocitaria (transaminasi – AST, ALT – ALP e GGT);
- glicemia;
- test della coagulazione PT, INR PTT, aPTT, TT;
- ammoniemia (concentrazione di ammoniaca nel sangue);
- anticorpi specifici per l’ epatite A, l’epatite B, l’epatite D e l’epatite E;
- esami per determinare la funzionalità renale.
Non tutti questi esami sono sempre necessari per raggiungere una diagnosi di certezza.
Complicazioni
Le complicazioni di una insufficienza epatica fulminante sono molto varie e possono includere:
- coagulopatia;
- emorragia;
- insufficienza renale;
- instabilità cardiovascolare;
- disturbi elettrolitici;
- ARDS Sindrome Da Distress Respiratorio Acuto;
- sepsi.
Decorso clinico
Il trapianto di fegato, eseguito con estrema urgenza, è l’unica terapia in grado di fornire una più elevata possibilità di sopravvivenza al paziente: in assenza di trapianto di fegato, la mortalità è generalmente molto alta, variando tra il 25 al 90% in base a molti fattori. La prognosi varia in base a:
- gravità della patologia;
- età del paziente;
- eventuali altre patologie presenti (ipertensione, diabete, obesità, coagulopatie, nefropatie…);
- possibilità di accedere al trapianto di fegato.
Leggi anche:
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Foetor hepaticus: causa, odore, definizione, significato
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Elastografia epatica (FibroScan) per cirrosi: valori, preparazione all’esame, risultati
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Dipendenza da alcol: come fare per smettere di bere alcolici e superalcolici
- L’alcol è una droga?
- Dove si trova il fegato ed a che serve?
- Differenza tra cirrosi e fibrosi
- Bile: dove si trova, a che serve e da cosa è composta?
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
- Anemia emolitica: farmaci, bilirubina, ittero, diagnosi di laboratorio
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Si può vivere senza cistifellea?
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Differenza tra intestino tenue e crasso
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Ecografia renale: esecuzione, indicazioni, costo
- Ecografia alla vescica vuota o piena: preparazione, costo, svolgimento
- Feci dalla bocca: il vomito fecaloide
- Incontinenza fecale: dieta, Alzheimer, parto, cause e terapie
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Morbo di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
