 La placenta previa (o “placenta “praevia” o “placenta bassa“) è una delle emergenze ostetriche del terzo trimestre di gravidanza, causata dal fatto che anatomicamente la placenta si viene a trovare in prossimità o sopra l’apertura cervicale, davanti alla parte di presentazione fetale (testa, spalle, podice). La placenta previa, in casi gravi e non trattati, può essere mortale sia per la donna che per il feto.
La placenta previa (o “placenta “praevia” o “placenta bassa“) è una delle emergenze ostetriche del terzo trimestre di gravidanza, causata dal fatto che anatomicamente la placenta si viene a trovare in prossimità o sopra l’apertura cervicale, davanti alla parte di presentazione fetale (testa, spalle, podice). La placenta previa, in casi gravi e non trattati, può essere mortale sia per la donna che per il feto.
Diagnosi
La diagnosi viene inizialmente sospettata con anamnesi ed esame obiettivo, per poi essere confermata con l’indagine ecografica.
Anamnesi
Durante l’anamnesi la paziente può rivelare ad esempio di aver avuto episodi di emorragie vaginali, di aver affrontato più parti cesarei e/o placente previe, oppure di avere una età avanzata.
Esame obiettivo
All’esame obiettivo si potrebbe osservare una emorragia vaginale con sangue rosso vivo, con la paziente che riferisce dolore lieve o assente. La palpazione addominale di solito trova l’utero non tenero, morbido e rilassato. Le manovre di Leopold possono trovare il feto in posizione obliqua o podalica o sdraiato trasversalmente a causa della posizione anormale della placenta. La presentazione errata si riscontra in circa il 35% dei casi. L’esame vaginale è evitato nei casi noti di placenta previa.
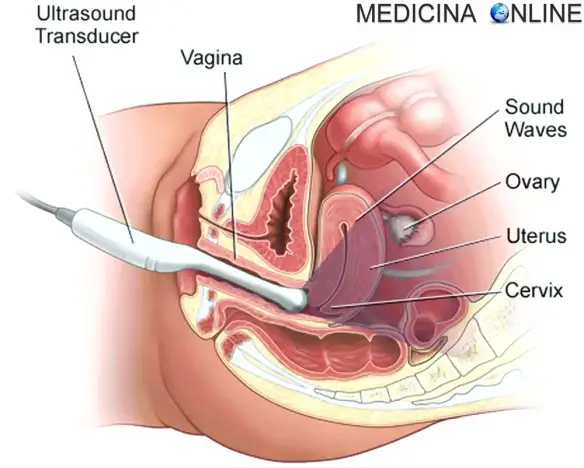
Diagnostica per immagini
La placenta previa può essere confermata con un’ecografia. L’ecografia transvaginale – se è possibile effettuarla – ha una precisione superiore rispetto a quella transaddominale, consentendo così la misurazione della distanza tra la placenta e l’os cervicale. Ciò ha reso obsoleta la classificazione tradizionale della placenta previa. I falsi positivi possono essere dovuti ai seguenti motivi:
- vescica troppo piena che comprime il segmento uterino inferiore;
- contrazione miometriale che simula il tessuto placentare in una posizione anormalmente bassa;
- posizione bassa all’inizio della gravidanza, che nel terzo trimestre può essere del tutto normale a causa della crescita differenziale dell’utero.
In questi casi, la scansione ecografica ripetuta viene eseguita dopo un intervallo di 15-30 minuti.
Gli esami che usano radiazioni ionizzanti (come TC e radiografie) devono essere – per ovvi motivi – evitati se non in casi selezionati e di estrema urgenza.
Nelle parti del mondo in cui l’ecografia non è disponibile, non è raro confermare la diagnosi con un esame in sala operatoria. La tempistica corretta di un esame in sala operatoria è importante: se la donna non sanguina gravemente, può essere trattata in modo non chirurgico fino alla 36ª settimana. A questo punto le possibilità di sopravvivenza del bambino sono buone come un parto a termine.
Gestione e terapia
La gestione della placenta previa cambia in base alla sua gravità e tempistica:
- Per le donne che sono in stato di gravidanza da meno di 36ª settimane con solo una piccola quantità di sanguinamento, le raccomandazioni possono includere il riposo a letto e l’evitare i rapporti sessuali.
- Per le donne dopo la 36ª settimana di gravidanza o con una significativa quantità di sanguinamento, è generalmente raccomandato il taglio cesareo.
- Casi limite come 36ª settimana esatta di gravidanza, con un sanguinamento di media entità, deve essere valutato in modo soggettivo.
In quelle con meno di 36 settimane di gravidanza, i farmaci corticosteroidi possono essere somministrati per accelerare lo sviluppo dei polmoni del bambino. I corticosteroidi sono indicati a 24-34 settimane di gestazione, dato il rischio più elevato di parto prematuro. I casi che si verificano all’inizio della gravidanza possono risolversi da soli. È sempre necessaria una valutazione iniziale per determinare lo stato della madre e del feto. Sebbene alcuni decenni fa le donne fossero curate in ospedale dal primo episodio di sanguinamento fino alla nascita, ora è considerato sicuro trattare la placenta previa in regime ambulatoriale se il feto ha meno di 30 settimane di gestazione e né la madre né il feto sono in difficoltà. Il parto immediato del feto può essere indicato se il feto è maturo o se il feto o la madre sono in difficoltà. Possono essere necessari la sostituzione del volume sanguigno (per mantenere la volemia e quindi la pressione sanguigna, dal momento che la madre tende a diventare ipotesa) e la sostituzione del plasma sanguigno (per mantenere i livelli di fibrinogeno).
Tipo di parto
Il metodo di parto è determinato da molti fattori, tra cui dallo stato clinico della madre, dal feto e dai risultati dell’ecografia:
- nei gradi minori (grado tradizionale I e II), è possibile il parto vaginale. La Royal College of Obstetricians and Gynaecologists (RCOG) raccomanda che la placenta sia ad almeno 2 cm di distanza dal collo dell’utero per un tentativo di parto vaginale. Quando si tenta un parto vaginale, nella sala parto sono presenti un consulente ostetrico e anestesisti;
- nei casi di sofferenza fetale e di gradi maggiori (tradizionali di III e IV grado) è indicato un taglio cesareo eseguito anche in urgenza. Il taglio cesareo è controindicato nei casi di coagulazione intravascolare disseminata. Un ostetrico potrebbe dover dividere la placenta distesa anteriore: in questi casi, ci si aspetta che la perdita di sangue sia elevata e quindi il sangue e i suoi derivati devono essere sempre pronti ad essere trasfusi per evitare lo shock ipovolemico della madre.
In rari casi può essere necessaria l’isterectomia.
Complicanze per la madre
Le possibili complicanze materne, sono:
- emorragia antepartum;
- placentazione anormale;
- ipovolemia e ipotensione arteriosa (volume di sangue circolante basso e pressione sanguigna bassa);
- emorragia postpartum;
- shock ipovolemico;
- morte della gestante per emorragia grave non trattata.
La placenta previa aumenta il rischio di sepsi puerperale ed emorragia postpartum perché il segmento inferiore a cui era attaccata la placenta si contrae meno bene dopo il parto.
Complicanze per la bambino
Le possibili complicanze fetali, sono:
- ritardo di crescita intrauterino (IUGR) con incidenza del 15%;
- ipossia fetale;
- parto pretermine;
- morte del feto prima del parto o subito dopo il parto.
Continua la lettura con:
- Placenta previa: epidemiologia, cause, fattori di rischio, sintomi, classificazione
- Cordone ombelicale: cos’è, a che serve, cosa contiene?
- Patologie del cordone ombelicale
- Cordone ombelicale: donazione e conservazione
- Cordone ombelicale: cosa succede durante e dopo il parto? Il taglio genera dolore?
- Cordone ombelicale: come si medica e quando cade?
- Vasa previa: cause, fattori di rischio, sintomi, diagnosi, terapie e rischi per il feto e la madre
- Inserzione velamentosa del cordone ombelicale: cause, sintomi, cure, conseguenze per la madre e il feto
- Compressione del cordone ombelicale: cause, diagnosi, terapie e conseguenze
- Encefalopatia ipossico-ischemica del neonato (asfissia neonatale): cause, diagnosi, danni, terapie
- Prolasso del cordone ombelicale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Cordone nucale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Distacco di placenta: cause, sintomi, diagnosi, terapie, rischi per il feto e la madre, mortalità
- Polidramnios: cause, sintomi, diagnosi, terapie, conseguenze, rischi per il feto e la madre
Leggi anche:
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Le aderenze patologiche della placenta in gravidanza
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- Tachipnea transitoria del neonato (sindrome del polmone umido neonatale)
- Ipertensione polmonare persistente nel neonato: cause, fisiopatologia
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Ipertensione polmonare persistente nel neonato: diagnosi, esami
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Croup spasmodico (laringite spastica): cause, sintomi, terapie
- Croup virale e batterico: cause, fattori di rischio, patogenesi
- Croup virale e batterico: sintomi, segni, classificazione della gravità
- Croup virale e batterico: diagnosi, esami, aspetti clinici
- Croup virale e batterico: terapia, complicanze, ricovero in ospedale, prognosi
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Sindrome da aspirazione di meconio: cause, fattori di rischio, patogenesi
- Sindrome da aspirazione di meconio: sintomi, segni, fisiopatologia
- Sindrome da aspirazione di meconio: terapia, complicanze, prognosi, mortalità
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Travaglio, secondamento e le altre fasi del parto naturale
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Secondamento: come e perché avviene l’espulsione della placenta
- Differenza tra isterectomia totale (completa) e radicale
- Differenza tra isterectomia totale (completa) e subtotale (parziale)
- Differenza tra isterectomia addominale e vaginale
- Isterectomia: cosa succede dopo l’intervento e conseguenze
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Gravidanza: cosa prova il bambino durante il parto?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Fetus in fetu: gemelli evanescenti e Sindrome del gemello parassita
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Tumblr e su Pinterest, grazie!
