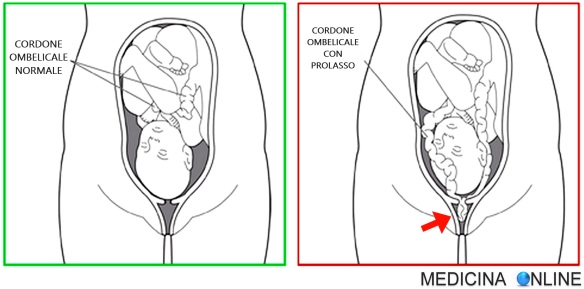
 Il prolasso del cordone ombelicale (anche chiamato “prolasso del funicolo ombelicale“; in inglese “umbilical cord prolapse” o “cord prolapse” o “prolapsed cord”) si verifica quando il cordone ombelicale fuoriesce dall’utero durante la presentazione o prima della presentazione del bambino durante il parto. Il prolasso del cordone è considerata una grave emergenza ostetrica e si manifesta con i sintomi di una severa sofferenza fetale: il prolasso determina pressione sul cordone da parte del bambino stesso, portando a compressione del cordone e quindi a compromissione del flusso sanguigno al bambino, con possibile encefalopatia ipossico-ischemica del neonato (asfissia neonatale), che può portare a deficit neurologici permanenti o morte fetale. Si parla di prolasso di funicolo quando l’ansa presentata è a membrane rotte mentre si parla di procidenza di funicolo quando le membrane sono integre, tuttavia nella pratica medica è comune riassumere prolasso e procidenza nella definizione di prolasso del cordone ombelicale. Di solito si verifica durante il travaglio, ma può verificarsi in qualsiasi momento dopo la rottura delle membrane. I maggiori fattori di rischio sono una posizione anormale del bambino all’interno dell’utero ed il parto prematuro. Altri fattori di rischio includono una gravidanza multipla, più di un parto precedente e troppo liquido amniotico. La diagnosi dovrebbe essere sospettata se c’è un’improvvisa diminuzione della frequenza cardiaca del bambino durante il travaglio, specie se il cordone risulta essere in parte presente in vagina. Per evitare le conseguenze peggiori, che possono includere danni permanenti al feto o morte fetale, è necessario partorire il più rapidamente possibile, con un taglio cesareo d’emergenza. Per prevenire la compressione del cordone, si riempie la vescica della donna incinta e/o si solleva fisicamente il bambino fino a quando non può avvenire il parto. Per diminuire il rischio di sofferenza del feto, a volte le donne gravide vengono poste in posizione ginocchio-petto o Trendelenburg: ciò previene un’ulteriore compressione del cordone. Con una gestione appropriata, la maggior parte dei casi ha buoni esiti. Il rischio di morte del bambino è di circa il 10%, tuttavia gran parte di questo rischio è dovuto ad anomalie congenite o prematurità e non al prolasso in sé.
Il prolasso del cordone ombelicale (anche chiamato “prolasso del funicolo ombelicale“; in inglese “umbilical cord prolapse” o “cord prolapse” o “prolapsed cord”) si verifica quando il cordone ombelicale fuoriesce dall’utero durante la presentazione o prima della presentazione del bambino durante il parto. Il prolasso del cordone è considerata una grave emergenza ostetrica e si manifesta con i sintomi di una severa sofferenza fetale: il prolasso determina pressione sul cordone da parte del bambino stesso, portando a compressione del cordone e quindi a compromissione del flusso sanguigno al bambino, con possibile encefalopatia ipossico-ischemica del neonato (asfissia neonatale), che può portare a deficit neurologici permanenti o morte fetale. Si parla di prolasso di funicolo quando l’ansa presentata è a membrane rotte mentre si parla di procidenza di funicolo quando le membrane sono integre, tuttavia nella pratica medica è comune riassumere prolasso e procidenza nella definizione di prolasso del cordone ombelicale. Di solito si verifica durante il travaglio, ma può verificarsi in qualsiasi momento dopo la rottura delle membrane. I maggiori fattori di rischio sono una posizione anormale del bambino all’interno dell’utero ed il parto prematuro. Altri fattori di rischio includono una gravidanza multipla, più di un parto precedente e troppo liquido amniotico. La diagnosi dovrebbe essere sospettata se c’è un’improvvisa diminuzione della frequenza cardiaca del bambino durante il travaglio, specie se il cordone risulta essere in parte presente in vagina. Per evitare le conseguenze peggiori, che possono includere danni permanenti al feto o morte fetale, è necessario partorire il più rapidamente possibile, con un taglio cesareo d’emergenza. Per prevenire la compressione del cordone, si riempie la vescica della donna incinta e/o si solleva fisicamente il bambino fino a quando non può avvenire il parto. Per diminuire il rischio di sofferenza del feto, a volte le donne gravide vengono poste in posizione ginocchio-petto o Trendelenburg: ciò previene un’ulteriore compressione del cordone. Con una gestione appropriata, la maggior parte dei casi ha buoni esiti. Il rischio di morte del bambino è di circa il 10%, tuttavia gran parte di questo rischio è dovuto ad anomalie congenite o prematurità e non al prolasso in sé.
Epidemiologia
Secondo alcuni studi il prolasso del cordone ombelicale si verifica in circa 1 gravidanza su 500, secondo altri in 1 su 1000. Uno studio recente stima che il 77% dei prolassi del midollo si verifichi in gravidanze singole. Nelle gravidanze gemellari, i prolassi si verificano più frequentemente nel secondo gemello da partorire, con il 9% nel primo gemello e il 14% nel secondo gemello.
Cause e fattori di rischio
I fattori di rischio associati al prolasso del cordone ombelicale sono distinti in due categorie: fattori di rischio spontanei e fattori di rischio iatrogeni (quelli che derivano dall’intervento medico).
Fattori di rischio spontanei associati al prolasso del cordone ombelicale, sono:
- malpresentazione fetale: la posizione fetale anormale tende a creare uno spazio sotto il bambino nella pelvi materna, che può quindi essere occupata in modo anomalo dal cordone ombelicale;
- polidramnios: la quantità anormalmente elevata di liquido amniotico può favorire il prolasso;
- prematurità: probabilmente correlata all’aumentata possibilità di presentazione errata e relativo polidramnios;
- basso peso alla nascita: solitamente descritto come minore di 2500 grammi alla nascita, anche se alcuni studi riportano <1500 g come fattore di rischio. Probabilmente il basso peso è correlato all’aumentata possibilità di presentazione errata e relativo polidramnios;
- gestazione multipla: è più probabile che si verifichi nel bambino che non nasce per primo;
- amnioressi intempestiva (rottura intempestiva delle membrane fetali): circa la metà dei prolassi si verifica entro 5 minuti dalla rottura della membrana, due terzi entro 1 ora, il 95% entro 24 ore.
Fattori di rischio iatrogeni associati al prolasso del cordone ombelicale, sono:
- amnioressi iatrogena;
- posizionamento di monitor interni (ad esempio, elettrodo interno del cuoio capelluto o catetere a pressione intrauterina);
- rotazione manuale della testa del feto.
Leggi anche: Polidramnios: cause, sintomi, diagnosi, terapie, conseguenze, rischi per il feto e la madre
Segni e sintomi
Il primo segno di prolasso del cordone ombelicale è di solito un’improvvisa e grave diminuzione della frequenza cardiaca fetale che non si risolve immediatamente. Nel prolasso del cordone ombelicale conclamato, il cordone può essere visto o palpato in vagina o vulva. La maggior parte dei casi di prolasso del cordone ombelicale si verifica durante la seconda fase del travaglio.
Diagnosi
Il prolasso del cordone ombelicale dovrebbe sempre essere considerato una possibilità quando c’è un’improvvisa diminuzione della frequenza cardiaca fetale o decelerazioni variabili, in particolare dopo la rottura delle membrane. Con prolassi evidenti, la diagnosi può essere confermata se il cordone può essere palpato all’esame vaginale. Senza prolasso manifesto, la diagnosi può essere confermata solo dopo un taglio cesareo, anche se anche in questo caso non sarà sempre evidente al momento della procedura.
Classificazione
Esistono tre tipi di prolasso ombelicale che possono verificarsi:
- prolasso palese del cordone ombelicale: discesa del cordone ombelicale oltre la parte fetale presente. In questo caso, il cordone passa attraverso la cervice e dentro o oltre la vagina. Il prolasso palese del cordone ombelicale richiede la rottura delle membrane. Questo è il tipo più comune di prolasso del midollo;
- prolasso ombelicale occulto: discesa del cordone ombelicale lungo la parte fetale presentante, ma non avanzato oltre la parte fetale presentante. Il prolasso ombelicale occulto può verificarsi con membrane sia intatte che rotte;
- presentazione funica: presenza del cordone ombelicale tra la parte fetale presentante e le membrane fetali. In questo caso, il cordone non supera l’apertura della cervice. Nella presentazione funica, le membrane non sono ancora rotte.
Terapia
Il trattamento tipico del prolasso del cordone ombelicale nel contesto di una gravidanza praticabile prevede il parto immediato attraverso la via più rapida e sicura possibile. Questo di solito richiede un taglio cesareo d’emergenza, soprattutto se la donna è in travaglio precoce. Occasionalmente, il parto vaginale verrà tentato se il giudizio clinico determina che è un metodo più sicuro o più rapido rispetto al taglio cesareo. Altri interventi durante la gestione del prolasso del cordone sono generalmente utilizzati per ridurre la possibilità di complicanze durante i preparativi per il parto. Questi interventi sono focalizzati sulla riduzione della pressione sul cordone ombelicale per prevenire complicazioni fetali dovute alla possibile ipossia da compressione, che potrebbe portare ad una grave encefalopatia ipossico-ischemica del neonato (asfissia neonatale), con danni permanenti o morte del bimbo. Le seguenti manovre sono tra quelle utilizzate nella pratica clinica:
- elevazione manuale della parte fetale presentata;
- riposizionamento della madre in posizione ginocchio-petto o Trendelenburg (testa in giù con i piedi sollevati), sdraiata sul lato sinistro;
- riempimento della vescica con un catetere di Foley: può aiutare a sollevare la parte fetale presentata e sollevarla dal cordone;
- è stato proposto l’uso di tocolitici (farmaci per sopprimere il travaglio), solitamente in aggiunta al riempimento della vescica piuttosto che come intervento a sé stante.
Se la madre è lontana dal parto, è stata tentata la riduzione funica (cioè il medico reinserisce manualmente il cordone ombelicale prolassato, nella sua sede normale all’interno della cavità uterina), con casi riportati con successo. Tale pratica non è però attualmente raccomandata dal Royal College of Obstetricians and Gynecologists, poiché non ci sono prove sufficienti per supportare questa manovra, che in alcuni casi potrebbe essere molto rischiosa e controproducente.
Prognosi, conseguenze e mortalità
La preoccupazione principale con il prolasso del cordone ombelicale è l’inadeguato apporto di sangue, e quindi di ossigeno, al bambino se il cordone si comprime. L’ipossia e l’ischemia espongono il feto al rischio di danni permanenti e morte. Storicamente, il tasso di morte fetale nel contesto del prolasso del midollo è stato del 40%, tuttavia questa stima è correlata al contesto di nascite domestiche o al di fuori dell’ospedale. Quando si considerano i prolassi del midollo che si sono verificati in ambienti di travaglio ospedalieri, il tasso di morte fetale scende fino allo 0-3%. La riduzione della mortalità per i parti ospedalieri è probabilmente dovuta alla pronta disponibilità del taglio cesareo immediato, assente nei parti in ambienti non ospedalieri o non attrezzati adeguatamente. Il tasso di mortalità è comunque superiore a quello dei feti senza prolasso del cordone ombelicale. La compressione del midollo può determinare danni neurologici permanenti. Studi relativamente ampi che hanno cercato di quantificare gli effetti a lungo termine del prolasso del cordone, hanno scoperto che meno dell’1% (1 su 120 studiati) presentava una grave disabilità neurologica e meno dell’1% (110 su 16.675) aveva una diagnosi di paralisi cerebrale.
Continua la lettura con:
- Compressione del cordone ombelicale: cause, diagnosi, terapie e conseguenze
- Encefalopatia ipossico-ischemica del neonato (asfissia neonatale): cause, diagnosi, danni, terapie
- Cordone nucale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Distacco di placenta: cause, sintomi, diagnosi, terapie, rischi per il feto e la madre, mortalità
- Cordone ombelicale: cos’è, a che serve, cosa contiene?
- Patologie del cordone ombelicale
- Cordone ombelicale: donazione e conservazione
- Cordone ombelicale: cosa succede durante e dopo il parto? Il taglio genera dolore?
- Cordone ombelicale: come si medica e quando cade?
- Vasa previa: cause, fattori di rischio, sintomi, diagnosi, terapie e rischi per il feto e la madre
- Placenta previa: epidemiologia, cause, fattori di rischio, sintomi, classificazione
- Placenta previa: diagnosi, gestione, terapie, tipo di parto, rischi per la madre e per il bambino
- Inserzione velamentosa del cordone ombelicale: cause, sintomi, cure, conseguenze per la madre e il feto
Leggi anche:
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Le aderenze patologiche della placenta in gravidanza
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- Tachipnea transitoria del neonato (sindrome del polmone umido neonatale)
- Ipertensione polmonare persistente nel neonato: cause, fisiopatologia
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Ipertensione polmonare persistente nel neonato: diagnosi, esami
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Croup spasmodico (laringite spastica): cause, sintomi, terapie
- Croup virale e batterico: cause, fattori di rischio, patogenesi
- Croup virale e batterico: sintomi, segni, classificazione della gravità
- Croup virale e batterico: diagnosi, esami, aspetti clinici
- Croup virale e batterico: terapia, complicanze, ricovero in ospedale, prognosi
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Sindrome da aspirazione di meconio: cause, fattori di rischio, patogenesi
- Sindrome da aspirazione di meconio: sintomi, segni, fisiopatologia
- Sindrome da aspirazione di meconio: terapia, complicanze, prognosi, mortalità
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Travaglio, secondamento e le altre fasi del parto naturale
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Secondamento: come e perché avviene l’espulsione della placenta
- Differenza tra isterectomia totale (completa) e radicale
- Differenza tra isterectomia totale (completa) e subtotale (parziale)
- Differenza tra isterectomia addominale e vaginale
- Isterectomia: cosa succede dopo l’intervento e conseguenze
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Gravidanza: cosa prova il bambino durante il parto?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Fetus in fetu: gemelli evanescenti e Sindrome del gemello parassita
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
