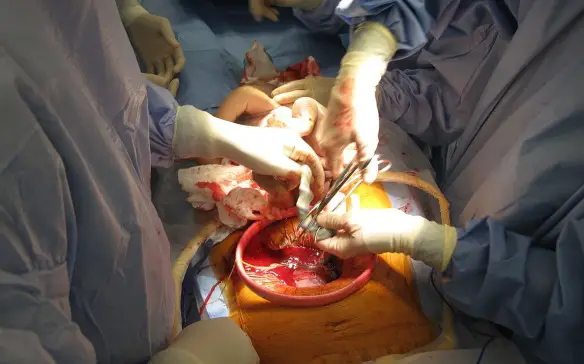
 Il cordone ombelicale, anche chiamato “funicolo ombelicale“, è una formazione anatomica che collega il feto alla placenta. E’ un condotto deciduo, cioè temporaneo, che contiene i vasi sanguigni di collegamento tra placenta e feto, permettendo la sopravvivenza di quest’ultimo.
Il cordone ombelicale, anche chiamato “funicolo ombelicale“, è una formazione anatomica che collega il feto alla placenta. E’ un condotto deciduo, cioè temporaneo, che contiene i vasi sanguigni di collegamento tra placenta e feto, permettendo la sopravvivenza di quest’ultimo.
Cordone ombelicale: cosa succede durante e dopo il parto?
Durante un parte, dopo la sua fuoriuscita, il neonato appare inizialmente “collegato al corpo della madre” attraverso il cordone ombelicale. Quest’ultimo appare fuoriuscire dalla vagina della neo-mamma (in caso di parto naturale) o dal sito operatorio (in caso di parto cesareo) e giungere fino all’addome del bimbo. Subito dopo il parto, a distanza di pochi minuti (circa 3) e dopo aver atteso che smetta di pulsare, il cordone ombelicale viene “clampato” in due punti, cioè chiuso temporaneamente con pinze chirurgiche e successivamente reciso, cioè tagliato tra le due pinze, a livello prossimale al neonato (cioè il taglio avviene nella zona del cordone più vicina al bimbo). La madre espellerà il suo moncone ombelicale tramite l’espulsione della placenta, mentre il piccolo moncone ombelicali del bimbo rimane adeso al suo addome. Il cordone ombelicale è estremamente resistente, come un tendine spesso, e quindi per tagliarlo è necessario uno strumento adeguatamente affilato.
Il taglio del cordone genera dolore nella madre o nel neonato?
Il taglio del cordone ombelicale NON genera dolore, né nella madre, né al neonato. Il taglio del cordone è indolore a causa dell’assenza di nervi.
Clampaggio ritardato o anticipato?
Sebbene il clampaggio dell’ombelico possa essere ritardata fino a quando il cordone ombelicale non abbia smesso di pulsare (in genere circa da 1 a 3 minuti dopo la nascita), di solito non vi è alcuna perdita significativa di sangue venoso o arterioso durante il taglio del cordone ombelicale. Le prove attuali non supportano né confutano il taglio ritardato del midollo, secondo le linee guida del Congresso americano degli ostetrici e dei ginecologi (ACOG). Una revisione Cochrane nel 2013 è giunta alla conclusione che il clampaggio ritardato del cordone ombelicale (tra 1 e 3 minuti dopo la nascita) è “probabilmente utile fintanto che è disponibile l’accesso al trattamento per l’ittero che richiede la fototerapia”. In questa revisione, il clampaggio ritardato, a differenza di quello precoce, non ha comportato differenze nel rischio di grave emorragia materna postpartum o mortalità neonatale e un punteggio Apgar basso. D’altra parte, il clampaggio ritardato ha comportato un aumento del peso alla nascita in media di circa 100 g e un aumento della concentrazione di emoglobina in media di 1,5 g/dl con metà del rischio di essere carenti di ferro a tre e sei mesi, ma un rischio aumentato di ittero che richiede fototerapia. Nel 2012, l’American College of Obstetricians and Gynecologists (ACOG) ha ufficialmente approvato il ritardo del clampaggio del cordone ombelicale per 30-60 secondi con il neonato tenuto al di sotto del livello della placenta in tutti i casi di parto pretermine, sulla base in gran parte dell’evidenza che riduce il rischio di intraventricolare emorragia in questi bambini del 50%. Nella stessa dichiarazione del comitato, ACOG riconosce anche molti altri probabili benefici per i neonati pretermine, tra cui “migliore circolazione transitoria, migliore stabilizzazione del volume dei globuli rossi e diminuzione della necessità di trasfusione di sangue”. Nel gennaio 2017, un parere rivisto del comitato ha esteso la raccomandazione ai bambini a termine, citando i dati secondo cui i bambini a termine beneficiano di un aumento dei livelli di emoglobina nel periodo neonatale e di un miglioramento delle riserve di ferro nei primi mesi di vita, il che può comportare un miglioramento dei risultati dello sviluppo. L’ACOG ha riconosciuto un piccolo aumento dell’incidenza dell’ittero nei neonati a termine con un clampaggio ritardato del cordone ombelicale e ha raccomandato l’adozione di politiche per monitorare e trattare l’ittero neonatale. L’ACOG ha anche osservato che il clampaggio ritardato del cordone ombelicale non è associato a un aumento del rischio di emorragia postpartum. Diversi studi hanno mostrato i benefici del clampaggio ritardato del cordone ombelicale: una meta-analisi ha mostrato che ritardare il clampaggio del cordone ombelicale nei neonati a termine per un minimo di 2 minuti dopo la nascita è vantaggioso per il neonato nel dare un miglioramento dell’ematocrito e dello stato di ferro misurata dalla concentrazione di ferritina e dal ferro immagazzinato, nonché da una riduzione del rischio di anemia (rischio relativo, 0,53; IC 95%, 0,40–0,70). Una diminuzione è stata riscontrata anche in uno studio del 2008 (Examination of the Newborn & Neonatal Health: A Multidimensional Approach, p. 116-117). Sebbene vi sia un livello di emoglobina più elevato a 2 mesi, questo effetto non persiste oltre i 6 mesi di età. Non stringere il cordone per tre minuti dopo la nascita di un bambino ha migliorato i risultati a quattro anni di età. Un ritardo di tre minuti o più nel clampaggio del cordone ombelicale dopo la nascita riduce la prevalenza dell’anemia nei neonati. Gli effetti negativi del clampaggio ritardato del cordone ombelicale includono un aumento del rischio di policitemia. I neonati il cui cordone si è verificato più tardi di 60 secondi dopo la nascita avrebbero un tasso più elevato di ittero neonatale che richiedeva la fototerapia. Il clampaggio ritardato non è raccomandato come risposta ai casi in cui il neonato non respira bene e necessita di rianimazione. Piuttosto, la raccomandazione è invece di bloccare e tagliare immediatamente il cordone ed eseguire la rianimazione cardiopolmonare. Il battito del cordone ombelicale non è una garanzia che il bambino riceva abbastanza ossigeno.
Continua la lettura con:
- Cordone ombelicale: cos’è, a che serve, cosa contiene?
- Patologie del cordone ombelicale
- Cordone ombelicale: donazione e conservazione
- Cordone ombelicale: come si medica e quando cade?
- Vasa previa: cause, fattori di rischio, sintomi, diagnosi, terapie e rischi per il feto e la madre
- Placenta previa: epidemiologia, cause, fattori di rischio, sintomi, classificazione
- Placenta previa: diagnosi, gestione, terapie, tipo di parto, rischi per la madre e per il bambino
- Inserzione velamentosa del cordone ombelicale: cause, sintomi, cure, conseguenze per la madre e il feto
- Compressione del cordone ombelicale: cause, diagnosi, terapie e conseguenze
- Encefalopatia ipossico-ischemica del neonato (asfissia neonatale): cause, diagnosi, danni, terapie
- Prolasso del cordone ombelicale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Cordone nucale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Distacco di placenta: cause, sintomi, diagnosi, terapie, rischi per il feto e la madre, mortalità
- Polidramnios: cause, sintomi, diagnosi, terapie, conseguenze, rischi per il feto e la madre
Leggi anche:
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Le aderenze patologiche della placenta in gravidanza
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- Tachipnea transitoria del neonato (sindrome del polmone umido neonatale)
- Ipertensione polmonare persistente nel neonato: cause, fisiopatologia
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Ipertensione polmonare persistente nel neonato: diagnosi, esami
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Croup spasmodico (laringite spastica): cause, sintomi, terapie
- Croup virale e batterico: cause, fattori di rischio, patogenesi
- Croup virale e batterico: sintomi, segni, classificazione della gravità
- Croup virale e batterico: diagnosi, esami, aspetti clinici
- Croup virale e batterico: terapia, complicanze, ricovero in ospedale, prognosi
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Sindrome da aspirazione di meconio: cause, fattori di rischio, patogenesi
- Sindrome da aspirazione di meconio: sintomi, segni, fisiopatologia
- Sindrome da aspirazione di meconio: terapia, complicanze, prognosi, mortalità
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Travaglio, secondamento e le altre fasi del parto naturale
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Secondamento: come e perché avviene l’espulsione della placenta
- Differenza tra isterectomia totale (completa) e radicale
- Differenza tra isterectomia totale (completa) e subtotale (parziale)
- Differenza tra isterectomia addominale e vaginale
- Isterectomia: cosa succede dopo l’intervento e conseguenze
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Gravidanza: cosa prova il bambino durante il parto?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Fetus in fetu: gemelli evanescenti e Sindrome del gemello parassita
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Tumblr e su Pinterest, grazie!
