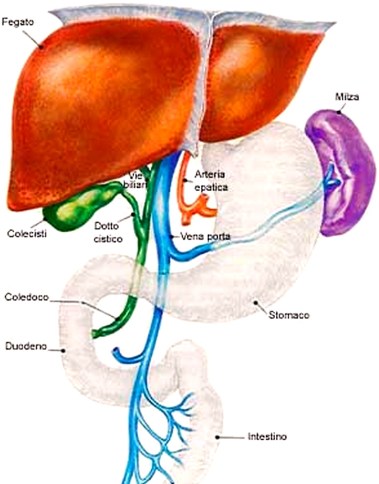
 L’ipertensione portale deriva dall’aumento delle resistenze al flusso ematico della vena porta, che può essere dovuto a molteplici cause. Normalmente tra la vena porta e le vene sovraepatiche vi è un gradiente di circa 3-5 mmHg. Si parla di ipertensione portale quando il gradiente pressorio tra vena porta e vene sovraepatiche supera i 5 mmHg. Quando si raggiunge un gradiente di 12mmHg l’ipertensione portale diviene clinicamente rilevante
L’ipertensione portale deriva dall’aumento delle resistenze al flusso ematico della vena porta, che può essere dovuto a molteplici cause. Normalmente tra la vena porta e le vene sovraepatiche vi è un gradiente di circa 3-5 mmHg. Si parla di ipertensione portale quando il gradiente pressorio tra vena porta e vene sovraepatiche supera i 5 mmHg. Quando si raggiunge un gradiente di 12mmHg l’ipertensione portale diviene clinicamente rilevante
Differenza tra ipertensione portale ed ipertensione arteriosa
L’ipertensione portale si riferisce ad un aumento della pressione a livello della vena porta superiore a 5 mmHg, mentre l’ipertensione arteriosa si riferisce all’aumento della pressione arteriosa a livello sistemico, sopra i 130 mmHg.
Leggi anche: Varici esofagee: classificazione, dieta, legatura, complicanze
Cause
Le cause dell’ipertensione portale sono spesso suddivise, in base alla loro localizzazione, in pre-epatiche, intraepatiche e post-epatiche.
- Le cause pre-epatiche possono essere una trombosi ostruttiva della vena porta che si verifica prima della sua entrata nel fegato, ad una stenosi portale o a splenomegalia.
- Le cause intra-epatiche sono costituite nella grande maggioranza dei casi da cirrosi epatica.
- Le cause post-epatiche sono un’insufficienza cardiaca destra, pericardite o ostruzioni delle vene epatiche.
| pre-epatiche | intra-epatiche | post-epatiche | altre |
|---|---|---|---|
patologia a carico della porta:
|
|
Sindrome di Budd-Chiari (occlusione delle vene sovraepatiche o della cava inferiore) |
|
Più raramente l’ipertensione portale può essere causata da altre patologie del fegato (fibrosi epatica, epatite alcolica, sindrome Budd-Chiari), da una trombosi a carico delle vene epatiche o da una insufficienza cardiaca. Talvolta l’ipertensione portale può anche essere idiopatica. Nei paesi sottosviluppati, una delle cause principali è la schistosomiasi.
Fisiopatologia
L’ipertensione portale è associata nella maggioranza dei casi a cirrosi epatica. La contrazione delle cellule muscolari lisce e dei miofibroblasti che originano dalla trasformazione delle cellule stellate provoca un aumento delle resistenze del flusso portale nei sinusoidi a cui contribuiscono anche i danni al parenchima epatico provocati dalla cirrosi cioè fibrosi estesa dalle triadi portali alle vene centrolobulari e noduli parenchimatici. I sinusoidi a loro volta tendono a diminuire la secrezione di ossido nitrico (NO), un potente vasodilatatore, e ad aumentare quella di endotelina-1 che è invece un potente vasocostrittore, insieme a citochine e angiotensinogeno, precursore di un altro vasocostrittore, l’angiotensina II. Nella cirrosi si assiste anche ad un rimodellamento della circolazione sanguigna del fegato per cui si riscontrano shunt artero-venosi che tendono a portare la bassa pressione portale (intra epatica) a livelli simili a quelli arteriosi. L’aumento del flusso venoso portale conseguente all’aumento del flusso sanguigno nella circolazione splancnica è un altro meccanismo importante per lo sviluppo di ipertensione portale. Pare che ciò sia dovuto a una ridotta attività dei macrofagi nell’intestino, i quali non smaltiscono il DNA batterico in eccesso e a cui l’organismo risponde incrementando la sintesi di NO, che provoca vasodilatazione arteriosa nella circolazione splancnica.
Segni e sintomi
Poiché in caso di ipertensione portale il flusso attraverso la vena porta incontra maggiore resistenza, il sangue venoso del sistema portale viene convogliato a forza in canali secondari onde raggiungere la vena cava e da qui il cuore. Si vengono così a formare degli shunt porta-cava o circoli collaterali. Questi circoli collaterali si possono dividere in superficiali e profondi.
- Circoli collaterali superficiali:
- Tipo portale inferiore: abbiamo un’anastomosi tra le vene paraombelicali (circolo portale) e le vene epigastriche inferiori (circolo sistemico (cava)). Queste ultime scaricano nella iliaca esterna e da qui nella cava inferiore.
- Tipo portale superiore: abbiamo un’anastomosi tra le vene paraombelicali e le vene epigastriche superiori che scaricano nella mammaria interna e da qui nella cava superiore.
- Caput medusae: in questo caso sono presenti entrambi i circoli collaterali contemporaneamente delineando, insieme all’ombelico, un aspetto simile ad una medusa. Nel caso in cui sia rimasta pervia o si sia ricanalizzata la vena ombelicale si parla di Sindrome di Cruveilhier-Baumgarten.
- Circoli collaterali profondi:
- Anastomosi esofagee: si formano a livello cardiale, tra la vena gastrica sinistra, o stomacica, che scarica nella porta, e il plesso esofageo, che scarica nella cava.
- Anastomosi rettali: si formano tra i plessi venosi rettali superiori, tributari della porta, e quelli inferiori e medi, tributari della cava.
- Sistema del Retzius: costituito da comunicazioni esistenti tra radici delle vene mesenteriche e piccole vene affluenti delle vene parietali addominali e viscerali affluenti della cava.
Questo può avere numerose conseguenze:
- ascite (raccolta di liquido nella cavità peritoneale);
- encefalopatia epatica;
- splenomegalia (ingrossamento della milza), con conseguente sequestro di globuli rossi, globuli bianchi e piastrine, che risulta in una moderata pancitopenia;
- aumento del rischio di peritonite batterica spontanea;
- aumento del rischio di sindrome epatorenale;
- anastomosi (fistole) tra il sistema portale e la circolazione sistemica, tra cui le più frequenti danno luogo alle emorroidi (anastomosi nelle pareti rettali), al caput medusae (le vene periombelicali appaiono turgide e intricate; è segno di anastomosi nella zona periumbelicale) e alle varici esofagee (causate dallo shunting del sangue del sistema portale nelle vene esofagee e da qui nella vena cava superiore). Queste ultime sono molto rischiose, poiché un’eventuale rottura delle varici nell’esofago può risultare in un’emorragia potenzialmente fatale.
Trattamento
Terapia farmacologica
Il trattamento con betabloccanti non selettivi viene iniziato spesso al momento della diagnosi di ipertensione portale e praticamente sempre se vi è segno di emorragia varicosa. I farmaci usati sono tipicamante il propranololo e il nadololo. L’aggiunta di un nitrato ai betabloccanti ne aumenta l’efficacia. Nelle complicazioni acute gravi dell’ipertensione, come l’emorragia delle varici esofagee, possono venir somministrati octreotide o terlipressina endovena per diminuire la pressione nel sistema portale. I pazienti con ipertensione portale dovrebbero sottoporsi a gastroscopia per investigare l’esistenza di varici esofagee.
Trattamento percutaneo
Tramite un intervento miniinvasivo transgiugulare (“TIPS” ossia Transjugular Intrahepatic Portosystemic Shunt), è possibile creare uno shunt tra il sistema portale e quello venoso centrale, dove la pressione è minore. Tale procedura è indicata nella profilassi del risanguinamento da varici gastroesofagee e per l’ascite intrattabile. Questo fa diminuire la pressione nel sistema portale e riduce il rischio di complicanze. Il problema più comune in questa procedura, drammaticamente ridotto dopo l’impiego di endoprotesi ricoperte in politetrafluoroetilene, è il blocco dello shunt. Il rischio maggiore e più drammatico è rappresentato dall’insorgenza post-intervento di una encefalopatia grave, oltre il 50% dei casi. Motivo per il quale una dieta a restrizione proteica e una corretta impostazione della terapia medica diuretica sono imprescindibili.
Consigli generali
Consigli importanti per il paziente con ipertensione portale sono:
- perdere peso se obeso o sovrappeso;
- non fumare;
- non assumere droghe;
- svolgere periodicamente attività fisica;
- evitare di assumere farmaci non necessari, specie paracetamolo, FANS come l’acido acetilsalicilico, antibiotici;
- evitare di assumere integratori alimentari non necessari, specie proteine ed aminoacidi;
- seguire una dieta corretta.
Dieta per l’ipertensione portale
In caso di ipertensione portale alcune importanti raccomandazioni dietologiche sono:
- evitare alcolici e superalcolici;
- diminuire l’apporto di sale giornaliero;
- mangiare più volte pasti piccoli durante la giornata;
- evitare pasti abbondanti;
- evitare cibi grassi e fritti;
- evitare cibi da fast food;
- evitare cibi ipercalorici;
- evitare l’eccesso di colesterolo e di acidi grassi, soprattutto saturi o idrogenati;
- preferire cibi a basso indice glicemico e ricchi di fibre;
- evitare dolcificanti e coloranti;
- preferire alimenti naturali e non lavorati/raffinati;
- preferire cibi freschi e non confezionati;
- consumare i funghi in quantità ridotta;
- evitare il digiuno;
- assumere elevate quantità di frutta e verdura di stagione.
La raccomandazione più importante è quella di diminuire gli alimenti proteici, a tal proposito leggi anche: Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
Cottura dei cibi
In caso di ipertensione portale è importante diminuire al massimo le tossine derivanti dalla carbonizzazione, cioè quei residui della cottura ad elevata temperatura come idrocarburi policiclici aromatici, acrilamide, formaldeide ed acroleina. A tale scopo:
- evitare: frittura, cottura alla griglia, allo spiedo ed alla piastra;
- preferire: bollitura, a vapore, a bagnomaria, a pressione, sottovuoto e vasocottura.
Leggi anche:
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Elastografia epatica (FibroScan) per cirrosi: valori, preparazione all’esame, risultati
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Foetor hepaticus: causa, odore, definizione, significato
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Dipendenza da alcol: come fare per smettere di bere alcolici e superalcolici
- L’alcol è una droga?
- Dove si trova il fegato ed a che serve?
- Differenza tra cirrosi e fibrosi
- Bile: dove si trova, a che serve e da cosa è composta?
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
- Anemia emolitica: farmaci, bilirubina, ittero, diagnosi di laboratorio
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Si può vivere senza cistifellea?
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Differenza tra intestino tenue e crasso
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Ecografia renale: esecuzione, indicazioni, costo
- Ecografia alla vescica vuota o piena: preparazione, costo, svolgimento
- Feci dalla bocca: il vomito fecaloide
- Incontinenza fecale: dieta, Alzheimer, parto, cause e terapie
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Morbo di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
