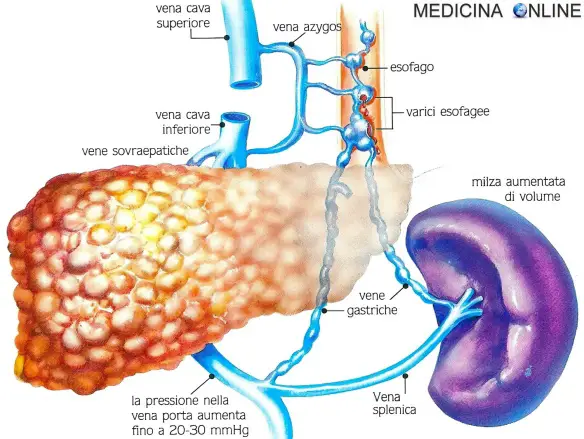
 Con “varice” si intende un vaso che per cedimento della parete si dilata e diventa tortuoso; questa alterazione morfologica colpisce frequentemente le vene per la loro particolare struttura e porta ad un maggior rischio di rottura ed emorragia. Con “varici esofagee” ci si riferisce ad una grave condizione patologica caratterizzata dalla formazione di varici a carico delle vene del plesso sotto-mucoso dell’esofago, correlata ad uno stato di ipertensione portale cronica a sua volta determinata da patologie croniche del fegato, come la cirrosi epatica, di cui rappresenta una temibile complicazione.
Con “varice” si intende un vaso che per cedimento della parete si dilata e diventa tortuoso; questa alterazione morfologica colpisce frequentemente le vene per la loro particolare struttura e porta ad un maggior rischio di rottura ed emorragia. Con “varici esofagee” ci si riferisce ad una grave condizione patologica caratterizzata dalla formazione di varici a carico delle vene del plesso sotto-mucoso dell’esofago, correlata ad uno stato di ipertensione portale cronica a sua volta determinata da patologie croniche del fegato, come la cirrosi epatica, di cui rappresenta una temibile complicazione.
Sistema venoso dell’esofago
L’esofago, organo che attraversa tre comparti: collo, torace e addome, è dotato di una ricca vascolarizzazione venosa che forma un plesso subito sotto lo strato mucoso. Per la sua lunghezza e dislocazione si trova ad essere tributario di entrambe le vene cave che di fatto mette in comunicazione. Questa comunicazione è virtuale in quanto ordinariamente il sangue proveniente dall’esofago segue percorsi diversi:
- porzione cervicale dell’esofago: nelle vene tiroidee inferiori e quindi nella vena cava superiore
- porzione toracica dell’esofago: nelle vene diaframmatiche, azygos ed emiazygos e quindi nella vena cava superiore.
- plesso della porzione addominale dell’esofago: nella vena gastrica di sinistra, quindi nella vena porta e infine nella vena cava inferiore.
Per approfondire:
- Esofago: anatomia e funzioni in sintesi
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
Cause e patogenesi
La maggioranza delle malattie epatiche croniche, specie se non trattate, possono portare alla formazione di varici esofagee. Il sangue esercita sulle pareti della vena porta una pressione molto bassa, tuttavia, nel corso di molte malattie epatiche, questa pressione aumenta notevolmente fino a raggiungere valori superiori ai 5 mmHg: si parla in questi casi di ipertensione portale, una condizione che determina conseguenze emodinamiche e quindi patologiche importanti. Nel caso della cirrosi epatica circa l’80% dei pazienti va incontro, nell’arco di 5 anni, a formazione di varici esofagee, con il seguente meccanismo patogenetico:
- l’epatopatia rallenta l’afflusso di sangue al fegato regolato dai gradienti pressori tra vena porta e vene sovraepatiche;
- il progredire della malattia epatica determina una progressiva destrutturazione del parenchima epatico che diventa duro e sclerotico così che si crea un vero e proprio ostacolo al deflusso del sangue portale: ciò determina uno stato di ipertensione portale ingravescente;
- il sangue, trovando nel fegato cirrotico un impedimento cronico al suo deflusso nella vena cava inferiore, cerca una via di deflusso alternativo: tale via è rappresentata dal sistema azygos-emiazygos e dal plesso sotto-mucoso esofageo che lo mette in comunicazione con la vena cava superiore;
- il sangue portale imbocca la vena gastrica sinistra e di qui risale nelle vene esofagee inferiori parte bassa del plesso esofageo. Questo plesso, come detto, nella sua parte medio – alta si scarica nelle vene esofagee medie e nelle vene esofagee superiori tributarie delle vene emiazygos ed azygos e infine della vena cava superiore.
Questa situazione emodinamica consente da un lato al sangue portale di scaricarsi in qualche modo, ma determina allo stesso tempo quelle alterazioni che sono responsabili della formazione di varici, cioè l’aumento del flusso ematico soprattutto nella parte inferiore del plesso e l’aumento di pressione sulle delicate pareti delle vene esofagee.
Si presume che la rottura delle varici sia infine determinata dalla risalita di succhi gastrici lungo l’esofago (rigurgito o reflusso gastroesofageo), la cui acidità erode la tonaca mucosa esofagea e determina l’inizio dell’emorragia.
Classificazione
Dal punto di vista anatomo-patologico le varici vengono classificate secondo vari sistemi. Uno di questi, messo a punto nel 1980 dalla Società Giapponese per lo studio della Ipertensione portale e successivamente rivisitato con l’aggiunta di nuovi parametri, si basa su:
- dimensione rispetto al raggio del lume dell’esofago:
- F1: varici di diametro inferiore a 1/3
- F2: varici con diametro tra 1/3 e 2/3
- F3: varici di diametro superiore ai 2/3
- colore
- bianco o blu
- segni rossi
- red wale markings: lividi rossi a colpo di frusta
- cherry red spots: macchie color rosso ciliegia
- arrossamento diffuso
- cisti ematiche
- esofagite
- presente o assente
- localizzazione
- alta, media o bassa.
Sintomi e segni
Le varici esofagee, così come l’ipertensione portale, nelle fasi iniziali sono quasi sempre totalmente asintomatiche, cioè non danno alcun sintomo della propria presenza. Le varici diventano spesso clinicamente evidenti, solo quando sono in fase avanzata e la loro improvvisa rottura determina imponenti emorragie digestive. Il sanguinamento si manifesta in modo caratteristico con:
- ematemesi: perdita di elevate quantità di sangue rosso vivo tramite il vomito;
- melena: feci di colore tendente al nero, indicanti che il sangue ha attraversato il tubo digerente ed è stato digerito;
- anemia.
Altri sintomi associati al sanguinamento, sono:
- disfagia (difficoltà di deglutizione);
- malessere generale;
- dolore addominale;
- pirosi retrosternale.
Ovviamente altri sintomi associati sono quelli tipici della malattia a monte che ha determinato la formazione di varici. Se, ad esempio, sono state causate da cirrosi epatica, i sintomi associati saranno appunto quelli della cirrosi, come:
- ittero (colorazione giallastra di pelle e sclere degli occhi);
- vomito;
- nausea;
- foetor hepaticus;
- encefalopatia epatica;
- dolorabilità epatica;
- edemi;
- splenomegalia (aumento della grandezza della milza);
- ascite.
Diagnosi
Quando le varici sono asintomatiche, alcuni dati anamnestici o clinici di cirrosi possono indurre il medico a sospettarne l’esistenza e richiedere indagini strumentali che possano metterle in evidenza, valutarne l’entità, suggerire il percorso terapeutico più idoneo. Tra le indagini più usate per diagnosticare le varici esofagee e la causa a monte che le hanno determinate, ricordiamo:
- anamnesi (raccolta dati, specie sulle abitudini del paziente, ad esempio si chiede quanti alcolici sono assunti ogni giorno o il tipo di dieta);
- esame obiettivo;
- esami del sangue;
- ecografia dell’addome superiore o completo;
- TAC e risonanza magnetica;
- colangio-pancreatografia retrograda perendoscopica (ERCP);
- biopsia epatica;
- elastografia epatica (FibroScan).
Leggi anche: L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
Terapia
La terapia delle varici esofagee costituisce un argomento complesso oggetto di numerosi studi e di revisioni periodiche a testimonianza della difficoltà di trovare una soluzione condivisa. I risultati, non sempre soddisfacenti, sono legati alle varie fasi della malattia in cui si interviene e che possono essere così riassunte:
- prevenzione delle emorragie;
- emorragia in atto;
- prevenzione della emorragia recidivante.
Di seguito vengono ricordate alcune delle possibilità terapeutiche:
- Farmacologiche
- Beta-bloccanti non selettivi – rappresentano il trattamento di scelta, per la loro azione di vasocostrittori, nella profilassi delle emorragie da varici medio-grandi. Il Nadololo associato al bendaggio si è mostrato particolarmente efficace nel prevenire le recidive emorragiche.
- Nitrati – L’Isosorbide mononitrato poco efficace da solo nel prevenire il primo evento emorragico sembra più efficace se impiegato con i beta-bloccanti nel prevenire le recidive.
- Endoscopiche
- bendaggio – anche la legatura elastica della varice (LEV, in inglese endoscopic variceal band ligation, EVBL) si è dimostrata valida nella profilassi della complicanza emorragica. Rappresenta una valida alternativa nel caso della impossibilità di praticare la terapia farmacologica con beta-bloccanti. È da preferire alla scleroterapia in corso di sanguinamento delle varici.
- scleroterapia. Procedura eseguita per via endoscopica in corso di emorragia ma anche a scopo profilattico. Si propone come alternativa al trattamento con beta-bloccanti e all’EVBL. Analoga a quella praticata con successo nella terapia delle varici degli arti inferiori, consiste nell’iniettare sostanze sclerotizzanti, direttamente nel lume o nella periferia della vena varicosa.
- altre
- TIPS , Transjugular Intrahepatic Portosystemic Shunt – Metodica appartenente alla radiologia interventistica consiste nella introduzione attraverso la vena giugulare di una protesi metallica che crea uno shunt tra vena porta e una vena sovraepatica. Sembra più efficace della EVBL e della scleroterapia nella profilassi secondaria;
- sonda Sengstaken-Blakemore: consiste nella introduzione in esofago di una sonda a più vie dotata di un manicotto che viene gonfiato. La pressione esercitata sulle varici ne arresta meccanicamente il sanguinamento. Questo metodo, già segnalato nel 1930 da Westphal, risulta ancor oggi di primaria importanza nel caso in cui non fosse possibile realizzare prontamente un’endoscopia e nel caso di sanguinmento massivo. Comporta però alcune gravi complicazioni legate a malposizionamento del tubo o a pressione eccessiva sulla parete esofagea, ragion per cui il tamponamento con la sonda non deve in ogni caso superare le 24-36 ore;
- fotocoagulazione con laser;
- collanti tissutali: l’utilizzo dei cianoacrilati si è dimostrato molto efficace nel trattamento delle varici sanguinanti e con risultati migliori rispetto alla scleroterapia. Una serie di problemi legati alla difficoltà della procedura e all’insorgenza di complicanze anche gravi ne ha rallentato l’utilizzo;
- shunt chirurgici: consistono in interventi chirurgici miranti a decomprimere la vena porta deviandone il flusso verso la vena cava o la vena renale.
Per approfondire, leggi: Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
Evoluzione e prognosi
I pazienti cirrotici vanno incontro a formazione di varici esofagee con percentuali molto variabili a seconda della gravità della malattia epatica, dell’epoca di insorgenza della stessa (incremento di circa il 10% annuo), della presenza o meno di ascite. Circa un terzo dei pazienti cirrotici, nel 70-70% dei casi entro i primi due anni dal riscontro delle varici, va incontro a rottura delle varici con conseguenti emorragie drammatiche, che risultano mortali in oltre la metà dei casi. Dei restanti pazienti oltre l’80% ripete l’episodio emorragico, entro l’arco di un anno, con esiti fatali.
Consigli, alimentazione, stile di vita
Per il paziente con epatopatia è importante, ai fini della terapia, condurre uno stile di vita sano e soprattutto alimentarsi in modo corretto, in modo da evitare di sovraccaricare un organo già sofferenze e di mandare in circolo tossine in grado di determinare gravi conseguenze, come l’encefalopatia epatica.
Consigli generali
Consigli importanti per il paziente con epatopatia, sono:
- perdere peso se obeso o sovrappeso;
- non fumare;
- non assumere droghe;
- svolgere periodicamente attività fisica;
- evitare di assumere farmaci non necessari, specie paracetamolo, FANS come l’acido acetilsalicilico, antibiotici;
- evitare di assumere integratori alimentari non necessari, specie proteine ed aminoacidi;
- seguire una dieta corretta.
Dieta per il paziente con epatopatia
In caso di malattia epatica, alcune importanti raccomandazioni dietologiche generali sono:
- evitare alcolici e superalcolici;
- diminuire l’apporto di sale giornaliero;
- mangiare più volte pasti piccoli durante la giornata;
- evitare pasti abbondanti;
- evitare cibi grassi e fritti;
- evitare cibi da fast food;
- evitare cibi ipercalorici;
- evitare l’eccesso di colesterolo e di acidi grassi, soprattutto saturi o idrogenati;
- preferire cibi a basso indice glicemico e ricchi di fibre;
- evitare dolcificanti e coloranti;
- preferire alimenti naturali e non lavorati/raffinati;
- preferire cibi freschi e non confezionati;
- consumare i funghi in quantità ridotta;
- evitare il digiuno;
- assumere elevate quantità di frutta e verdura di stagione.
La raccomandazione più importante è quella di diminuire gli alimenti proteici, a tal proposito leggi anche: Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
Cottura dei cibi
In caso di malattia epatica è importante diminuire al massimo le tossine derivanti dalla carbonizzazione, cioè quei residui della cottura ad elevata temperatura come idrocarburi policiclici aromatici, acrilamide, formaldeide ed acroleina. A tale scopo:
- evitare: frittura, cottura alla griglia, allo spiedo ed alla piastra;
- preferire: bollitura, a vapore, a bagnomaria, a pressione, sottovuoto e vasocottura.
Dieta consigliata nelle epatopatie
In genere, nella maggioranza delle epatopatie, la cura passa necessariamente attraverso una dieta controllata. Qui di seguito vi presentiamo una lista di alimenti vietati, da assumere con moderazione e consigliati in caso di epatopatia, ricordando ovviamente che ogni malattia epatica può avere delle indicazioni dietologiche specifiche. Chiedete sempre al vostro medico a riguardo.
Alimenti vietati
- superalcolici;
- vino;
- birra;
- tutte le bevande zuccherine;
- tutte le bevante gassate;
- zucchero bianco;
- zucchero di canna;
- marmellata;
- miele;
- torte;
- pasticcini;
- biscotti;
- gelatine;
- budini;
- caramelle;
- frutta sciroppata;
- frutta candita;
- prodotti da forno;
- cibi da fast-food;
- burro;
- lardo;
- strutto;
- panna;
- frattaglie;
- insaccati come salame, salsiccia, mortadella;
- maionese;
- salse grasse.
Alimenti consentiti con moderazione
- uva;
- banane;
- fichi;
- cachi;
- mandarini;
- frutta secca ed essiccata;
- patate;
- affettati sgrassati come tacchino, pollo, prosciutto cotto/crudo, speck, bresaola (massimo due volte a settimana ed in modiche quantità);
- formaggi (modiche quantità);
- olio extravergine d’oliva;
- caffè (massimo 3 tazzine al giorno).
Alimenti consentiti e consigliati
- pesce azzurro (aringa, sardina, sgombro, alice)
- verdura di stagione;
- frutta di stagione;
- pane;
- pasta;
- riso;
- avena;
- orzo;
- farro;
- cibi integrali;
- latte scremato o parzialmente scremato;
- yogurt scremato o parzialmente scremato;
- carne magra, preferibilmente bianca (pollo e tacchino);
- legumi;
- acqua (tra 1,5 e 2 litri al giorno);
- tisana senza zucchero;
- spezie.
Leggi anche:
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Elastografia epatica (FibroScan) per cirrosi: valori, preparazione all’esame, risultati
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Foetor hepaticus: causa, odore, definizione, significato
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Dipendenza da alcol: come fare per smettere di bere alcolici e superalcolici
- L’alcol è una droga?
- Dove si trova il fegato ed a che serve?
- Differenza tra cirrosi e fibrosi
- Bile: dove si trova, a che serve e da cosa è composta?
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
- Anemia emolitica: farmaci, bilirubina, ittero, diagnosi di laboratorio
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Si può vivere senza cistifellea?
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Differenza tra intestino tenue e crasso
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Ecografia renale: esecuzione, indicazioni, costo
- Ecografia alla vescica vuota o piena: preparazione, costo, svolgimento
- Feci dalla bocca: il vomito fecaloide
- Incontinenza fecale: dieta, Alzheimer, parto, cause e terapie
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Morbo di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
