Fonte dell’immagine: codiceviola.org
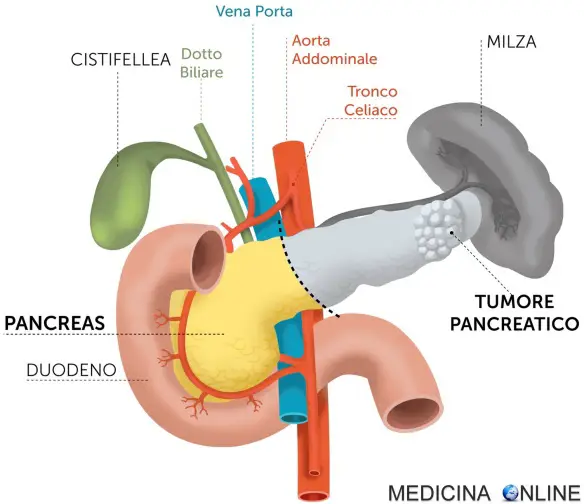
L’intervento di pancreasectomia distale è un intervento chirurgico molto complesso che prevede l’asportazione della parte sinistra del pancreas (cioè corpo e coda, lasciando intatta la testa), insieme – nella maggioranza dei casi – allamilza. Le parti rimosse sono raffigurate in grigio nell’immagine in alto. E’ un intervento molto laborioso, che deve essere eseguito solo da chirurghi esperti.
Indicazioni
Questo intervento è indicato nei casi di:
- adenocarcinoma del pancreas;
- pancreatite cronica;
- tumore endocrino del pancreas;
- tumore cistico del pancreas.
L’intervento viene eseguito per i tumori o le infiammazioni croniche localizzate nella parte denominata corpo-coda del pancreas. In questo intervento si seziona il pancreas a livello del passaggio tra testa e corpo, e si rimuove la parte sinistra dell’organo. Non sono necessarie altre suture o ricostruzioni. In caso di tumori benigni, questo intervento può essere eseguito con la tecnica laparoscopica, e nella maggior parte dei casi è possibile preservare la milza.
Durata dell’intervento
L’intervento ha una durata media di circa 3 – 4 ore.
Durata del ricovero
Il ricovero dura circa 7 – 9 giorni.
Decorso post-operatorio
Dopo l’intervento è normale sentirsi deboli, non avere appetito, avere nausea o anche qualche episodio di vomito. Il paziente deve evitare sforzi. Il paziente NON deve fumare.
Leggi anche: La milza è un organo indispensabile? Se viene asportata cosa può succedere?
Convalescenza post intervento
Dopo la dimissione è necessario ancora un periodo di convalescenza domiciliare di 2-4 settimane, prima di riprendere del tutto le attività precedenti. Nel 25-30% dei casi è necessario portare un drenaggio (un piccolo tubo in plastica) per un certo periodo dopo la dimissione, data l’alta frequenza di fistola pancreatica (perdite i succhi pancreatici) dopo questo intervento. In questo periodo è importante riprendere gradualmente l’attività fisica, cercare di fare brevi passeggiate, con l’obiettivo di fare ogni giorno qualcosa di più del giorno precedente. È importante anche fare pasti piccoli e frequenti, seguendo le istruzioni dietetiche ricevute alla dimissione.
Complicanze
Le complicanze precoci possono essere più o meno gravi, tra queste ricordiamo:
- infezioni dei tessuti interessati dall’operazione;
- infezioni urinarie;
- infezioni respiratorie;
- emorragia;
- insufficienza respiratoria;
- insufficienza cardiaca;
- fistola pancreatica.
Il rischio di reintervento oscilla tra il 2 ed il 3%.
Mortalità
La mortalità operatoria è al di sotto dell’1%.
Sopravvivenza dopo l’operazione
La sopravvivenza a 5 anni dopo resezione pancreatica oscilla mediamente tra il 12 ed il 17%, mentre quella a 10 anni si riduce al 5-9%.
Fattori che influenzano la sopravvivenza
La prognosi è legata a svariati fattori, tra cui:
- gravità della malattia al momento della diagnosi (stadiazione);
- età del paziente;
- eventuali altre patologie, come ipertensione arteriosa, diabete mellito, AIDS, insufficienza renale e/o epatica, coagulopatie, pregresso infarto del miocardio…
- bravura ed esperienza del chirurgo;
- capacità del paziente di seguire la terapia e la dieta consigliata.
Operarsi o non operarsi?
La sopravvivenza nei casi operabili con intento curativo, pur non essendo elevata, è comunque significativamente superiore rispetto all’astensione terapeutica, tuttavia ogni caso va considerato in modo specifico.
Complicanze sul lungo periodo
Il paziente sottoposto a pancreasectomia distale è generalmente in grado di tornare a una vita assolutamente normale dopo due o tre settimane dalla dimissione. In alcuni casi però possono esserci conseguenze dell’intervento, tuttavia i disturbi sono limitati e la qualità della vita rimane molto buona. Dopo l’intervento può essere necessario assumere capsule di enzimi pancreatici per migliorare la digestione e l’assorbimento degli alimenti. Inoltre, data la riduzione della produzione di insulina, in circa il 20% dei pazienti compare il diabete, cioè un aumento della concentrazione degli zuccheri nel sangue. In questi casi, sarà necessario limitare l’assunzione degli zuccheri con la dieta e, talvolta, iniziare la somministrazione di insulina attraverso iniezioni sottocutanee.
Leggi anche:
- Si può vivere senza pancreas? Conseguenze della pancreasectomia
- Tumore al pancreas: aspettativa di vita, sopravvivenza, guarigione
- Pancreasectomia totale: indicazioni, sopravvivenza, aspettativa di vita
- Duodenocefalopancresectomia: complicanze, dieta, sopravvivenza
- Differenza tra pancreasectomia parziale, distale, totale, duodenocefalopancresectomia
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- I migliori glucometri di ultima generazione per misurare la glicemia
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Dove si trova il pancreas ed a che serve?
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Polipeptide pancreatico: cos’è, a che serve, perché aumenta o diminuisce?
- Glucagone: cos’è, a cosa serve, alto, adrenalina e diabete
- Somatostatina: cos’è ed a cosa serve? Efficacia come farmaco antitumorale
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Epatomegalia: sintomi, cura, dieta, alimentazione, steatosica
- Ipertensione portale: fisiopatologia, cura, cosa fare, dieta
- Ascite: cura, addominale, tumore, sintomi iniziali, paracentesi
- Diabete: che mangiare a colazione per controllare la glicemia
- Diabete mellito: conseguenze e complicanze a lungo termine
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Tronco celiaco e rami: arterie gastrica, epatica e lienale
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra insulina e glucagone nella regolazione della glicemia
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
