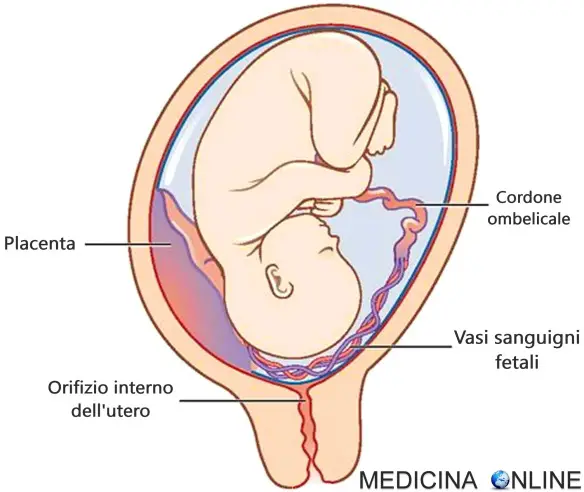
 Il cordone ombelicale, anche chiamato “funicolo ombelicale“, è una formazione anatomica che collega il feto alla placenta. E’ un condotto deciduo, cioè temporaneo, che contiene i vasi sanguigni di collegamento tra placenta e feto, permettendo la sopravvivenza di quest’ultimo.
Il cordone ombelicale, anche chiamato “funicolo ombelicale“, è una formazione anatomica che collega il feto alla placenta. E’ un condotto deciduo, cioè temporaneo, che contiene i vasi sanguigni di collegamento tra placenta e feto, permettendo la sopravvivenza di quest’ultimo.
Vasa previa
I vasa praevia (o “vasa previa” o “vasi previ“) sono una complicanza ostetrica caratterizzata dalla presenza di vasi sanguigni fetali che attraversano o decorrono vicino o davanti l’orifizio interno dell’utero. Questi vasi, localizzati all’interno delle membrane del sacco vitellino ma senza il supporto del cordone ombelicale o della placenta, sono a rischio di sanguinamento quando avviene la rottura delle membrane di supporto della gravidanza.
Vasa previa e placenta previa
I vasa previa potrebbero essere considerati un tipo di placenta previa, tuttavia le due condizioni sono distinte. Semplificando i concetti:
- nei vasa previa i vasi sanguigni che portano il nutrimento al feto sono posti davanti o vicino al collo dell’utero;
- al contrario nella placenta previa (o “placenta bassa”) è la placenta stessa che è posta davanti o vicino al collo dell’utero.
In entrambi i casi i rischi sono alti sia per la donna che per il feto.
Etimologia
L’espressione “vasa previa” deriva dal latino; “vasa” significa vasi e “previa” deriva da “pre” che significa “prima” e “via” che significa “via”, ad indicare che i vasi si trovino prima del feto nel canale del parto.
Epidemiologia
Tale condizione si verifica in circa 6 gravidanze su 10000.
Cause
I vasa praevia si verificano quando i vasi fetali non protetti attraversano le membrane fetali nelle vicinanze o sopra il collo dell’utero, attraverso il quale il feto si dirige verso la vagina durante il parto. Questi vasi possono provenire da un’inserzione velamentosa del cordone ombelicale o possono unire un lobo placentare accessorio (succenturiato) al disco principale della placenta. Se questi vasi fetali si rompono, l’emorragia proviene dalla circolazione fetoplacentare e si verificherà rapidamente il dissanguamento del feto, potendo causare la sua morte. Si pensa che i vasa previa derivino da una placenta previa precoce. Con il progredire della gravidanza, il tessuto placentare che circonda i vasi sopra la cervice subisce atrofia e la placenta cresce preferenzialmente verso la parte superiore dell’utero: ciò lascia vasi non protetti che scorrono sulla cervice e nel segmento uterino inferiore, come dimostrato utilizzando l’ecografia seriale. Olese et al. ha scoperto che 2/3 dei pazienti con vasa previa al parto avevano una placenta o placenta previa bassa che si è risolta prima del parto.
Fattori di rischio
I fattori di rischio includono la placenta bassa e la fecondazione in vitro. Questa condizione si osserva più facilmente in caso di inserzione velamentosa del cordone ombelicale, in presenza di lobi placentari accessori e nella gravidanza multipla.
Diagnosi
La classica triade clinica consiste in rottura della membrana, sanguinamento vaginale indolore e bradicardia fetale. È una condizione che può raramente essere confermata prima del parto, ma può essere sospettata osservando all’ecocolordoppler un flusso ematico che attraversa l’orifizio uterino interno. La diagnosi è di solito confermata dopo il parto tramite un esame della placenta e delle membrane fetali e spesso quando la diagnosi è fatta il feto è già morto, perché la perdita di sangue costituisce una parte rilevante della volemia del feto.
Tipi di vasa previa
Esistono tre tipi di vasa previa. I tipi 1 e 2 sono stati descritti da Catanzarite et al:
- Nel tipo 1, c’è un’inserzione velamentosa con vasi che scorrono sopra la cervice.
- Nel tipo 2, i vasi non protetti scorrono tra i lobi di una placenta lobata bilobata o succenturiata.
- Nel tipo 3, una porzione della placenta sovrastante la cervice subisce atrofia. In questo tipo, c’è un normale inserimento del cordone placentare e la placenta ha un solo lobo, tuttavia i vasi ai margini della placenta sono esposti.
Rischi
In caso di vasa previa, il rischio principale è il dissanguamento del feto, che lo conduce spesso a morte.
Trattamento
Si raccomanda alle donne con vasa previa di partorire tramite taglio cesareo elettivo prima della rottura delle membrane. Dato che il momento della rottura della membrana è difficile da prevedere, si raccomanda il parto cesareo elettivo a 35-36 settimane. Questa età gestazionale fornisce un ragionevole equilibrio tra il rischio di morte e quello di prematurità. Poiché questi pazienti sono a rischio di parto pretermine, si raccomanda di somministrare steroidi per promuovere la maturazione polmonare del feto. Quando si verifica un’emorragia, il paziente entra in travaglio o, se le membrane si rompono, è solitamente indicato un trattamento immediato con un parto cesareo d’urgenza.
Continua la lettura con:
- Cordone ombelicale: cos’è, a che serve, cosa contiene?
- Patologie del cordone ombelicale
- Cordone ombelicale: donazione e conservazione
- Cordone ombelicale: cosa succede durante e dopo il parto? Il taglio genera dolore?
- Cordone ombelicale: come si medica e quando cade?
- Placenta previa: epidemiologia, cause, fattori di rischio, sintomi, classificazione
- Placenta previa: diagnosi, gestione, terapie, tipo di parto, rischi per la madre e per il bambino
- Inserzione velamentosa del cordone ombelicale: cause, sintomi, cure, conseguenze per la madre e il feto
- Compressione del cordone ombelicale: cause, diagnosi, terapie e conseguenze
- Encefalopatia ipossico-ischemica del neonato (asfissia neonatale): cause, diagnosi, danni, terapie
- Prolasso del cordone ombelicale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Cordone nucale: cause, sintomi, diagnosi, terapie, conseguenze sul feto, mortalità
- Distacco di placenta: cause, sintomi, diagnosi, terapie, rischi per il feto e la madre, mortalità
- Polidramnios: cause, sintomi, diagnosi, terapie, conseguenze, rischi per il feto e la madre
Leggi anche:
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Le aderenze patologiche della placenta in gravidanza
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- Tachipnea transitoria del neonato (sindrome del polmone umido neonatale)
- Ipertensione polmonare persistente nel neonato: cause, fisiopatologia
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Ipertensione polmonare persistente nel neonato: diagnosi, esami
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Croup spasmodico (laringite spastica): cause, sintomi, terapie
- Croup virale e batterico: cause, fattori di rischio, patogenesi
- Croup virale e batterico: sintomi, segni, classificazione della gravità
- Croup virale e batterico: diagnosi, esami, aspetti clinici
- Croup virale e batterico: terapia, complicanze, ricovero in ospedale, prognosi
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Sindrome da aspirazione di meconio: cause, fattori di rischio, patogenesi
- Sindrome da aspirazione di meconio: sintomi, segni, fisiopatologia
- Sindrome da aspirazione di meconio: terapia, complicanze, prognosi, mortalità
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Travaglio, secondamento e le altre fasi del parto naturale
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Secondamento: come e perché avviene l’espulsione della placenta
- Differenza tra isterectomia totale (completa) e radicale
- Differenza tra isterectomia totale (completa) e subtotale (parziale)
- Differenza tra isterectomia addominale e vaginale
- Isterectomia: cosa succede dopo l’intervento e conseguenze
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Gravidanza: cosa prova il bambino durante il parto?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Fetus in fetu: gemelli evanescenti e Sindrome del gemello parassita
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Tumblr e su Pinterest, grazie!
